Kateterizacija mehurja z mehkim katetrom. Vstavitev in vzdrževanje stalnega urinskega katetra. Zapleti kateterizacije mehurja pri otrocih Zapleti kateterizacije mehurja
Trenutno se urinski kateter uporablja za diagnosticiranje in zdravljenje nekaterih patologij urinarnega sistema.
Bistvo tega postopka je uvedba posebne cevke skozi sečnico ali skozi trebušno steno, s katero se prenašajo zdravila v bolnikovo telo, izpirajo sam notranji organ ali odvaja urin. Vendar je treba opozoriti, da se v večini primerov uvedba katetra v mehur uvede le v odsotnosti drugih metod zdravljenja ali odkrivanja različnih patologij. To je posledica prisotnosti zapletov, ki se občasno pojavijo med tem postopkom.
Zakaj postaviti
Kateterizacija mehurja se uporablja kot ena od diagnostičnih metod v naslednjih primerih:
Ni redkost, da se urinski kateter namesti bolnikom, ki so v komi, ali tistim, ki imajo težave z naravnim uriniranjem (boli jih pri uriniranju).
Vrste
Razvrstitev katetrov se izvaja na podlagi več dejavnikov hkrati, od materiala izdelave do števila kanalov, potrebnih za doseganje zastavljene terapevtske ali diagnostične naloge. Poleg tega so takšne naprave običajno razdeljene na moške in ženske. Slednji so praviloma krajši - njihova dolžina je 12-15 cm in so zasnovani za široko, ravno sečnico.
Hkrati so katetri za močnejšo polovico človeštva dolgi približno 30 cm, kar je posledica posebnosti fiziološke strukture: sečnica pri moških je ožja in bolj ukrivljena.
Glede na material, uporabljen v procesu izdelave, so lahko ti medicinski pripomočki:
- Elastični (iz gume).
- Mehka (iz lateksa ali silikona).
- Togo (kovinsko ali plastično).
- Glede na dolžino bivanja katetra v pacientovem telesu so lahko:
- Trajno (nastavljeno za daljše obdobje).
- Za enkratno uporabo.
Po imenu notranjega organa za uvajanje so takšni izdelki:
- sečnice.
- Ureterični.
- Stent mehurja.
- Instrumenti za ledvično medenico.
Po lokalizaciji so katetri običajno razdeljeni na:
- Notranji, za katere je značilna popolna lokacija v telesu bolnika.
- Zunanji, katerega en konec gre ven.
- Katetre glede na število potrebnih kanalov ločimo na:
- Enokanalni.
- Dvojni kanal.
- Trikanalni.
Drenažne naprave so razvrščene tudi glede na konstrukcijske značilnosti:
Robinsonov kateter, je različica neposredne oblike. Ta naprava se praviloma uporablja za kratkotrajno in nezapleteno vzorčenje človeškega urina.
Tiemannov kateter ima togo, ukrivljeno konico, ki olajša prehod do mehurja. Podoben kateter se uporablja za patologije, kot so stenoza sečnice ali zapletene invazije.
kateter Pezzera uporablja veliko manj pogosto kot vse druge vrste naprav. Najpogosteje se uporablja za drenažo cistostome.
Foleyjev kateter predstavlja prilagodljiva naprava, ki ima poseben valj, v katerem je sterilna tekočina.
Vse vrste katetrov za mehur imajo svojo sorazmernost. Ta dejavnik omogoča natančno izbiro drenažna naprava, ki je najbolj primeren za bolnika glede na njegove individualne značilnosti. Poleg tega obstajajo drenažni sistemi, ki se razlikujejo po načinu invazije: nekatere lahko bolnik vstavi in izvleče sam doma, drugi pa so namenjeni izključno vgradnji s strani zdravnikov. Velika klasifikacija tehnik in katetrov za preusmeritev urina vam omogoča, da odstranite patologijo, obnovite uriniranje ali opravite diagnostični postopek z minimalno verjetnostjo zapletov za moške in ženske.
Stalni kateter
Stalni mehki urinski preusmerjevalni kateter je drenažna cev, ki se neposredno priključi na pisoar. Slednje je lahko dveh vrst:
- Velika torba, ki se uporablja izključno za ležeče bolnike ali ponoči.
- Majhna torbica, ki se pritrdi na pacientovo nogo in ni vidna drugim pod hlačami ali krilom. Takšen pisoar se uporablja ves dan, njegovo vsebino pa enostavno izpraznite na stranišču.
Pri stalni uporabi katetra ima osebna higiena zelo pomembno vlogo. Da bi preprečili vstop patogenov v kateter ali sečnico, mora bolnik vsak dan umiti zunanjo odprtino sečnice z milom. Če se pojavi občutek nelagodja ali občutek, da je kanal katetra zamašen, ga je treba zamenjati z novim. V nekaterih primerih je dovolj, da drenažno cev sperete s posebno raztopino. Upoštevanje te opombe bo pomagalo preprečiti različne zaplete, kot je suppuration.
suprapubični kateter
Suprapubični kateter za mehur je prožna gumijasta cevka, ki se vstavi v odprtino v trebušni steni. Uporaba te zasnove je posledica prisotnosti infekcijske reakcije, obstrukcije poškodb zaradi travme ali kirurških posegov na tkivih mehurja, ki pacientu preprečujejo popolno praznjenje. Najpogosteje se suprapubični kateter uporablja pri osebah, ki trpijo zaradi patologij, kot so diabetes mellitus, cistocela, povečanje prostate ali bolezni hrbtenjače. V nekaterih primerih je ta vrsta uriniranja vzpostavljena za daljše obdobje. Pravilno vstavite ali odstranite kateter v mehur, ki gre skozi želodec, lahko le zdravnik.
kratkotrajni katetri
Namestitev mehkega ali togega urinskega katetra je lahko tudi posledica enkratnega izliva tekočine iz mehurja.
Nega katetra
Če je imel pacient dalj časa nameščeno drenažno cevko, jo je treba skrbno skrbeti. Algoritem za nego urinskega katetra je sestavljen iz naslednjih korakov:
- Kožo okoli drenažne cevi je treba redno umivati z milom in vodo ali šibko raztopino kalijevega permanganata.
- Po tem je treba že čisto površino posušiti in uporabiti mazilo, ki ga je priporočil zdravnik.
- Vsakih 6-8 ur je treba izprazniti zbiralnik urina.
- Ventil in notranjo votlino pisoarja je treba redno oprati in obdelati s klornimi raztopinami.
- Po vsakem praznjenju je treba genitalije temeljito sprati, da preprečimo razvoj okužbe.
- Votlina drenažne cevi mora biti čista. Če je zamašen z različnimi vključki - takoj odstranite in očistite ali zamenjajte.
- Zamenjava katetra se izvaja izključno v sterilnih pogojih in praviloma s strani lečečega zdravnika.
- Občasno je treba sam mehur sprati z antiseptično ali razkužilno raztopino.
- Poleg tega mora bolnik nenehno spremljati lokacijo pisoarja pod nivojem penisa in tudi, da se drenažna cev ne upogne ali zlomi.
To navodilo je bilo sestavljeno samo z enim namenom - preprečiti neželene posledice. Teh načel ni mogoče prezreti.
mpsdoc.com
Indikacije in kontraindikacije
Kateterizacija mehurja je odstranitev urina skozi kateter.
Glede na to, da se ta tehnika pogosto uporablja pri bolnikih z boleznimi genitourinarnega sistema, lahko ločimo naslednje indikacije za kateterizacijo:
- nezmožnost samostojnega odstranjevanja urina (z zadrževanjem urina) in bolečine med uriniranjem;
- potreba po jemanju tekočine za analizo neposredno iz mehurja;
- potreba po injiciranju tekočine v mehur;
- poškodbe urinarnega trakta.
Vse indikacije in cilji kateterizacije so individualni in odvisni od bolnikove diagnoze. Obvezne so za osebe v komi ali komi, ki ne morejo same urinirati. Kar zadeva kontraindikacije, med njimi: vnetje sečnice, gonoreja, poškodba mehurja. Pred posegom mora pacient obvestiti zdravnika o spremembah v njegovem stanju. Prvič mora vedno opraviti zdravstveni delavec, po natančnem navodilu lahko oseba poskusi izvesti operacijo sama pod nadzorom zdravnika. Šele po več takšnih poskusih lahko bolnik sam poskusi narediti kateterizacijo. Če se pojavi najmanjša bolečina, se morate takoj posvetovati z zdravnikom.
 Kateterizacija mehurja se izvaja enkrat, občasno ali sproti.
Kateterizacija mehurja se izvaja enkrat, občasno ali sproti. Nazaj na kazalo
Vrste kateterizacije
Obstaja več možnosti za postopek. Odvisni so od namena, diagnoze in sposobnosti človeka za samostojno gibanje. Tehnika vključuje več vrst kateterizacije:
- enkrat;
- občasno (občasno);
- konstantna.
Nazaj na kazalo
Enotna kateterizacija
Enkratna kateterizacija mehurja se izvede, če je potrebno enkrat pred pregledom odstraniti urin ali zbrati urin za diagnozo. Poleg tega se ta metoda uporablja pri nosečnicah pred porodom. S to metodo lahko enkrat vbrizgate zdravilo v mehur. Tanjši kot je kateter, bolje je, da se mehur ne poškoduje. Na ta način poteka drenaža in izpiranje mehurja.
Nazaj na kazalo
Intermitentna kateterizacija
Intermitentno kateterizacijo je v medicino uvedel ustanovitelj paraolimpijskih iger Ludwig Guttmann. Je priznan nevrokirurg in je prejel viteški naziv za pomoč invalidom. Tehnika kateterizacije je, da se izvaja samokateterizacija. Ta metoda vstavitve katetra je zelo priročna, saj vam omogoča, da se spopadete s težavo doma, primerna je za invalide ali po operaciji. Priporočljivo je, da postopek izvajate 5-6 krat na dan (vedno ponoči). Vendar tudi zelo pogosto dajanje ni zaželeno. Hkrati zadrževanje urina ne sme biti daljše od 12 ur, prostornina mehurja pa ne sme biti večja od 400 ml. Velikost katetra 10/12, za otroke 8/10 po Charrièru.
 Pri ljudeh z urinsko inkontinenco se uporablja trajna kateterizacija mehurja.
Pri ljudeh z urinsko inkontinenco se uporablja trajna kateterizacija mehurja. Nazaj na kazalo
Stalna kateterizacija
Stalni kateter je zelo primeren za ljudi z urinsko inkontinenco. Bistvo te tehnike je v tem, da se urin skozi kateter izloči v pisoar. Na voljo je v dveh vrstah:
- prvi pisoar je majhen (ni viden za oblačili), pritrjen na nogo z elastičnim trakom, zlahka se izprazni v stranišču;
- drugi je večji, namenjen zbiranju urina ponoči, najpogosteje pritrjen na posteljo.
Rezi s stalno zaustavitvijo kateterizacije. Za vzpostavitev se izvede suprapubična punkcija. Namestitev katetra se izvaja v splošni anesteziji, v nujnih primerih pa se zdravnik zateče k radikalnim metodam. Tehnologija je odvisna od diagnoze bolnika. Človek lahko sam zamenja pisoarje. Ti katetri ljudem s težavami pri praznjenju mehurja omogočajo normalno življenje. Isti kateter je lahko v mehurju do 28 dni. V tem primeru ponovna drenaža ni potrebna.
Nazaj na kazalo
Vrste katetrov
Katero vrsto katetra izbrati, določi lečeči zdravnik.
 Katetri za mehur so trdi, polmehki ali mehki.
Katetri za mehur so trdi, polmehki ali mehki. Komplet za kateterizacijo mehurja se razlikuje glede na situacijo. Obstaja več vrst katetrov:
| Vrste | Naprava |
| Mehki nelaton | Elastična gumijasta cevka dolžine 25–30 cm, širine 0,33 do 10 mm, konec, ki se vstavi v mehur, je zaokrožen, drugi je odrezan ali ima lijak za injiciranje zdravila. Izdelan iz gume. |
| Mehki Timann | Konec je videti kot ptičji kljun, cev na drugem koncu ima glavnik, ki kaže smer. Izdelan iz gume. Biti mora elastična. |
| Mehka Pezzera | Luknja spominja na gumb in zlahka spreminja obliko. Izdelan iz gume. |
| Mehki Pomerantsev-Foley z napihljivim balonom | Izdelano iz lateksa. Dolžina katetra za moške 42 cm, za ženske 26 cm Uporablja se za drenažo mehurja. |
| poltogo | Ima enake parametre kot mehki. |
| težko | Izdelano iz kovine. Dolžina moškega katetra je 30 cm, ženskega 12-15 cm, ima ročaj, palico in kljun. |
Nazaj na kazalo
Pripravljalna faza
Pripravljalna faza se mora vedno začeti tako, da zdravstveni delavec pacientki razloži postopek in pridobi njeno privolitev. Nato mora medicinska sestra ali bolničar v sterilnih rokavicah zdraviti zunanje genitalije. To bo pomagalo zaščititi sečnico pred okužbo. Nato morate obdelati vsa orodja, ki jih boste uporabili. Kateter namažemo z vazelinom. Poleg tega je treba pripraviti posodo, v katero se bo odvajal urin. Pod pacientom je nujno treba položiti plenico (ali vsaj brisačo), ki absorbira vlago. Zdravstveni delavec mora zagotoviti, da poseg poteka v sterilnih pogojih. Če se dejanje izvaja doma, mora oseba celoten postopek opraviti sama. Metode treninga za moške in ženske so enake.
Nazaj na kazalo
Kateterizacija pri ženskah
Kateterizacija mehurja pri ženskah se izvaja na ginekološkem stolu, če to ni mogoče, naj ženska leži na hrbtu z razmaknjenimi nogami. Če tega ne zmore, potem je dovolj, da noge potegne k sebi, tako je tudi sečnica dobro vidna. Najprej je treba žensko pripraviti na postopek: očistiti zunanje spolne organe z raztopino furacilina. Nato z desno roko vstavimo kateter v urinarni kanal, z levo potisnemo sramne ustnice. Pomembno je, da to storite previdno in gladko. Če je potrebno vzeti urin za analizo, je drugi konec cevi pritrjen s sterilno sponko. Najuspešnejša možnost odvzema vzorca urina bo medicinska sestra, saj bo to preprečilo vstop mikrobov v material. Po namestitvi katetra je potrebno zdraviti tudi zunanja spolovila.
Nazaj na kazalo
Kateterizacija pri moških
Kateterizacija mehurja pri moških je veliko težja kot pri ženskah. Moški naj leži na hrbtu in razširi noge. Nato se izvede stranišče zunanjih spolnih organov: glava se dvigne naprej in se obdela z "Furacilinom", penis je zavit v prtiček. Po tem se kateter previdno vstavi v urinarni kanal. Ta postopek ni zelo prijeten. Če se pojavi huda bolečina, je treba kateter vrniti nekaj milimetrov nazaj in nadaljevati postopek. Je zelo zapleten in obstaja velika verjetnost poškodbe kanalov, zato mora poseg opraviti strokovnjak. Pri težavah s prostato se naredi luknja v spodnjem delu trebuha v predelu mehurja (suprapubična punkcija), skozi katero se vstavi kateter (največkrat se to naredi s stalnim katetrom). Ob pravilni negi se rana hitro zaceli in oseba lahko normalno živi.
Najbolje je, da postopek izvedete z mehkim katetrom majhnega premera.
Nazaj na kazalo
Algoritem kateterizacije pri otrocih
Algoritem kateterizacije mehurja pri otrocih se ne razlikuje preveč od postopka pri odraslih. Vendar morate upoštevati starostne značilnosti otrokovega telesa. Pogosto imajo fantje fimozo, kar oteži poseg ali ga onemogoči. Zelo pomembno je izbrati katetre majhna velikost(še posebej pri novorojenčkih z nizko porodno težo). Med postopkom morate biti zelo previdni. Življenje in zdravje otroka sta odvisna od dejanj medicinske sestre ali bolničarja.
Nazaj na kazalo
Zakaj se vzorec urina odvzame s to napravo?
Odvzem urina s Foleyjevim katetrom je indiciran po visceralni operaciji ali po carskem rezu, da se zagotovi uspešnost operacije mehurja. S kateterizacijo mehurja lahko ugotovimo, ali je v notranjem organu vnetje (predpiše se, če v urinu najdemo kri). Poleg tega je analiza urina s katetrom natančnejša od običajnega testa urina. To je zato, ker urin ne prehaja skozi sečnico. Tako je mogoče natančno ugotoviti stanje ledvic in mehurja. Urin morate dati s katetrom ob pomoči zdravstvenega delavca.
Nazaj na kazalo
Ali se med nosečnostjo test opravi s katetrom?
Nosečnica v svojem posebnem stanju se lahko večkrat sreča s katetrom: med preiskavo urina, ko je plod prenizek (lahko stisne sečevode), tik pred in po porodu. Tako analiza urina skozi kateter med nosečnostjo nima kontraindikacij. Pogosto se predpisuje, če obstaja sum na cistitis ali druga vnetna stanja.
Nazaj na kazalo
Zapleti po posegu
 Uporaba katetrov v mehurju je polna rupture sečnice, cistitisa in vročine.
Uporaba katetrov v mehurju je polna rupture sečnice, cistitisa in vročine. Vsi zapleti po kateterizaciji mehurja so posledica dejstva, da lahko okužba vstopi v telo. To je posledica dejstva, da instrumenti ali zunanji spolni organi niso bili pravilno obdelani. Poleg tega je lahko zaplet posledica pomanjkanja izkušenj zdravnika ali osebe same, kar lahko poškoduje kanal ali ga celo zlomi. Poleg tega je lahko drenaža izvedena slabo. To je še posebej nevarno pri dojenčkih, posledice so nepredvidljive. Nepravilno delovanje vodi do naslednjih bolezni:
- vročina;
- uretritis;
- cistitis;
- ruptura sečnice.
Z normalizacijo uriniranja lahko bolnik doživi bolečino pri uriniranju po katetru. Za prvič je ok.
Nazaj na kazalo
Okrevanje po katetru v mehurju
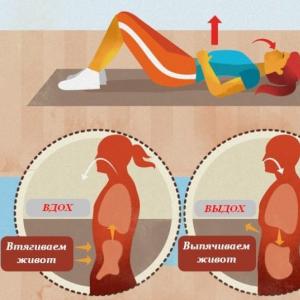
Po odstranitvi katetra se mora oseba naučiti sama zmanjšati potrebo. To lahko traja dolgo (odvisno od diagnoze pacienta in splošno stanje organizem). Obnova uriniranja se izvaja s pomočjo številnih vadbenih vaj:
- izmenično ležite na hrbtu in nato dvignite noge skupaj 2-3 minute;
- sedite na petah, položite pesti na območje mehurja, med izdihom se nagnite naprej, dokler se ne ustavi 7-8 krat;
- med izdihom ostro pokleknite, se 5-6 krat upognite. Roke za hrbtom.
Obnovitev procesa s pomočjo vaj je možna le pod pogojem sistematičnega treninga. Po izvedbi teh vaj je potrebno ležati na hrbtu, roke vzdolž telesa, noge poravnane. Sprostitev naj se začne s prsti na nogah in se postopoma popolnoma sprosti. V tem položaju morate ležati nekaj minut. Pogosta napaka je jemanje diuretikov. Tega ni vredno početi. Vse vaje je treba dogovoriti z zdravnikom, saj obstajajo kontraindikacije.
etopochki.ru
Če se kateterizacija izvaja za dajanje zdravil ali za diagnostične namene, se kateter odstrani takoj po potrebnih manipulacijah. Če se postopek izvaja z zadrževanjem urina zaradi različnih patologij, je lahko cev v sečnici za določen čas. V tem primeru se kateter redno opere z antiseptičnimi raztopinami, kar preprečuje okužbo genitourinarnega sistema.
Kateterizacija mehurja je urološki poseg, ki vključuje namestitev katetra v mehur. pri pravilen uvod zapleti katetra so odsotni, če pa se pravila ne upoštevajo, so možni številni neželeni učinki.
Kateterizacijo mehurja mora opraviti usposobljen specialist. Nepravilna vstavitev katetra lahko poškoduje stene in okuži sečila.
Tehnika kateterizacije mehurja pri moških
Pred izvedbo posega mora zdravnik izbrati ustrezen kateter. Za kateterizacijo mehurja pri moških se praviloma uporablja mehak kateter. Zaradi tega je manipulacija varnejša in manj travmatična. V posebnih primerih se lahko uporabijo kovinske napeljave. Prav tako se pri izbiri cevi upošteva oblika, premer in čas, ki ga naprava preživi v mehurčku.
Obstajajo stalne (sterilne) in periodične kateterizacije. Stalna kateterizacija se izvaja doma in v bolnišnici. Za določen čas je nameščen sterilni kateter, ki preprečuje nalezljive procese v sečnici. Bolnik lahko sam uporablja intermitentni kateter za odstranjevanje urina. Jemlje se enkrat dnevno, brez zapletov in stranskih učinkov.
Za kateterizacijo se uporabljajo naslednje vrste naprav:
- Silikonski kateter (kratkotrajno odvajanje urina);
- Nelatonov kateter (hkratno izločanje urina);
- Srebrni kateter (trajna drenaža);
- Trikanalni Foleyjev kateter (evakuacija urina, dajanje zdravil);
- Pezzera kateter (izločanje urina s fiziološko metodo).
Izbira primernega pripomočka opravi zdravnik ob upoštevanju simptomov in poteka patološkega procesa ter nalog in ciljev manipulacije.
Kateterizacija mehurja: indikacije in kontraindikacije
AT zdravilne namene Manipulacija je dodeljena v naslednjih primerih:
- Koma ali druga patološka stanja, pri katerih je uriniranje na naraven način nemogoče;
- Odstranjevanje krvnih strdkov;
- Kronična, akutna oblika zastajanja urina;
- Obnova lumena sečnice po operaciji;
- Kirurški posegi, ki se izvajajo s transuretralnim dostopom;
- Intravezikalna kemoterapija;
- Uvajanje zdravil.
Za diagnostične namene se kateterizacija izvaja v prisotnosti takih indikacij:
- Zbiranje urina za raziskave;
- Uvedba kontrastnih sredstev za ultrazvočno diagnostiko;
- Identifikacija patologij in kršitev celovitosti, prehodnosti urinarnega trakta;
- Urodinamski pregled.
Kateterizacija se ne izvaja za akutne patologije genitourinarnega sistema, ki vključujejo tumorske neoplazme prostate, akutni prostatitis, zlom penisa, akutni uretritis, cistitis in orhiepididimitis, absces prostate, pa tudi poškodbe, ki jih spremlja perforacija sečnice.
Algoritem za kateterizacijo mehurja pri moških
Tehnika kateterizacije mehurja pri moških zahteva upoštevanje določenih načel. Moška sečnica se razlikuje od ženske po anatomskih značilnostih. Je ozek in ima več fizioloških zožitev, ki otežujejo prosto vstavljanje katetra.
Pred posegom odprtino sečnice, glavico penisa in kožico obdelamo z antiseptično raztopino. Kateter je namazan z glicerinom. Pacient leži na hrbtu in upogne noge. Med stopali je nameščen pisoar za zbiranje urina. Nato zdravnik z nežnimi gibi, s pinceto ali prtičkom, vstavi kateter v sečnico. Ko cev doseže mehur, se urin začne izločati. Da se sečnica splakne s preostalim urinom, se kateter odstrani, dokler se ne izloči ves urin.
Pri trajni kateterizaciji je cevka povezana z drenažnim sistemom, ki je fiksiran na nogi (tako da se bolnik lahko prosto giblje). Za zbiranje urina ponoči so veliki zbiralniki pritrjeni na posteljo.
Zapleti po kateterizaciji mehurja pri moških
Po kateterizaciji mehurja, če se ne upoštevajo pravila za manipulacijo ali se ne upoštevajo kontraindikacije, lahko moški razvijejo številne zaplete in neželene učinke:
- Oblikovanje lažne poteze. Uporaba katetrov iz trdih materialov, pa tudi nasilni in nenadni gibi med uvajanjem cevi lahko povzročijo pojav lažnega prehoda. Nastane na mestih naravnega zoženja sečnice ali kjer ima sečnica patološke spremembe (striktura, adenom). Pojav lažnega premika spremljajo pomanjkanje uriniranja, bolečina na prizadetem območju in krvavitev. V tem primeru se kateterizacija prekliče, dokler ni popolnoma ozdravljena;
- Izpraznitev odgovora. dano stranski učinek se pojavi pri oslabelih ali starejših ljudeh z ledvičnimi in srčno-žilnimi patologijami. Razvije se po hitrem začetnem praznjenju mehurja. Reakcija se kaže z uremijo (kopičenje strupenih snovi v krvi), anurijo (odsotnost urina v mehurju) in druge motnje delovanja ledvic. Pri takih bolnikih se kateterizacija izvaja v več fazah v majhnih količinah;
- Vnetje epididimisa. Ta zaplet se pojavi s progresivno endogeno okužbo ali kršitvijo pravil sterilnosti. Epididimitis lahko povzroči gnojenje in septikemijo (vstop piogenih mikroorganizmov v krvni obtok);
- Uretralna vročina. To je precej resen zaplet, ki se pojavi, ko je kri okužena s patogeni skozi poškodovane sluznice. Za to patologijo so značilni mrzlica, zvišana telesna temperatura, prekomerno potenje, splošno slabo počutje in oslabitev delovanja srca. Da bi preprečili razvoj negativnih posledic, bolnikom z okužbami genitourinarnega sistema pred prihajajočim posegom priporočamo, da opravijo tečaj antibiotične terapije.
Če se pojavi kateri od naštetih zapletov, se posvetujte z zdravnikom, da ugotovi vzroke patoloških motenj in nepravilnosti.
urolog-msk.ru
S katetrom povezane okužbe sečil (EAU)
Priporočila EAU temeljijo na načelih »medicine, ki temelji na dokazih«. Pri izdelavi Smernic EAU so bili uporabljeni podatki iz metaanaliz, objavljenih v bazi Pubmed, omenjene študije so bile razvrščene glede na stopnje dokazov podatkov. Glavni namen Smernic ni togo in nedvoumno navesti metode zdravljenja in diagnostike, temveč podati dostopna sodobna konsenzna stališča o najustreznejših metodah obravnave bolnikov z urološkimi obolenji.
Ravni dokazov in kategorije priporočil
V teh posodobljenih smernicah so referenčne študije razvrščene glede na ravni dokazov in vsako priporočilo, ki temelji na njih, je ustrezno kategorizirano (tabeli 1.1 in 1.2).

Urinarni trakt je najpogostejši vir bolnišničnih okužb, zlasti ob prisotnosti katetra v mehurju (IIa). Večino IMS, povezanih s katetrom, povzročijo predstavniki bolnikove lastne črevesne flore (IIb).
Glavni dejavnik tveganja za bakteriurijo, povezano s katetrom, je trajanje kateterizacije (IIa), pri čemer se dnevno kolonizira 5 % bolnikov. Tako bo večina bolnikov do 30. dne razvila bakteriurijo, ki se uporablja kot merilo za ločevanje kratkotrajne in dolgotrajne kateterizacije (IIa).
Večina epizod bakteriurije, povezanih s kratkotrajno kateterizacijo, je asimptomatskih in jih povzroči en sam patogen (IIa). Pri trajanju kateterizacije > 30 dni se lahko pridružijo tudi drugi mikroorganizmi.
Zdravnik mora zapomniti dve najpomembnejši točki: drenažni sistem mora ostati zaprt in trajanje kateterizacije mora biti minimalno (kategorija A).
Z nameščenim katetrom sistemsko protimikrobno zdravljenje asimptomatske bakteriurije, povezane s katetrom, ni priporočljivo (kategorija A).
Vendar pa obstajajo številne izjeme:
(a) bolniki, pri katerih obstaja tveganje za napredovanje v hude nalezljive zaplete;
(b) bolniki, ki so podvrženi urološkim operacijam;
(c) implantacija protez;
(d) bolniki, okuženi s sevi patogenov, ki običajno povzročajo bakteriemijo (kategorija B);
(e) specifična klinično izražena okužba (npr. pielonefritis, epididimitis);
(f) nespecifična febrilna bolezen, za katero obstaja sum, da je posledica bakteriemije, ki jo povzročajo uropatogeni, po izključitvi drugih vzrokov okužbe.
Protimikrobno terapijo je treba prilagoditi na podlagi rezultatov določanja občutljivosti izoliranih patogenov na antibiotike. Zato je pred predpisovanjem katerega koli antibiotika potrebno odvzeti porcijo urina za mikrobiološko preiskavo.
Z majhno verjetnostjo razvoja bakteriemije zadostuje kratek potek zdravljenja (5-7 dni) (kategorija B). Pri sumu na sistemsko okužbo je potrebno daljše zdravljenje (kategorija B).
Dolgotrajna antibiotična profilaksa je skoraj vedno kontraindicirana (kategorija A). Vnos antibiotika v kateter ne vpliva (kategorija A).
Pri predpisovanju antibiotikov za simptomatsko okužbo, povezano s katetrom, je treba opraviti urinokulturo in zamenjavo katetra, kadar koli je to mogoče. Urinokulturo je treba opraviti tudi po dokončnem zaključku kateterizacije (kategorija A).
Ostaja sporno vprašanje, kateri režim zdravljenja, eno injekcijo ali kratek tečaj antibiotika, je treba izvesti pri menjavi ali odstranitvi katetra (kategorija B).
Pri kateteriziranih bolnikih brez kliničnih simptomov rutinska urinokultura ni priporočljiva (kategorija C).
Zdravstveno osebje se mora ves čas zavedati tveganja navzkrižne okužbe med kateteriziranimi bolniki, upoštevati pravila za umivanje rok in uporabljati rokavice za enkratno uporabo (kategorija B).
Zdravniki morajo vedno razmisliti o alternativah stalnim sečničnim katetrom, pri katerih je manjša verjetnost za razvoj klinično očitnih okužb (npr. suprapubični katetri, kondomi, intermitentna kateterizacija) (kategorija A).
Pri manjšem številu bolnikov se lahko uporabi poseben "nepovratni ventil", da se prepreči uporaba zaprtega pisoarja. Takšni bolniki imajo dejansko raje udobje drenaže "na zahtevo" in koristi občasnega povečanja zmogljivosti mehurja kot povečano tveganje za resno okužbo.
Bolnike z uretralnimi katetri 5 let ali več je treba vsako leto pregledati za raka mehurja (kategorija B).
UVODNE INFORMACIJE
Okužbe sečil (UTI) predstavljajo 40 % vseh bolnišničnih okužb. Večina teh bolnikov (80 %) ima stalni kateter (1-5) (III).
V dvajsetih letih prejšnjega stoletja Foley je predlagal uporabo samozadrževalnega katetra. Vendar so ga na začetku dajali z odprtim drenažnim sistemom, tako da se je bakteriurija do konca 4. dne razvila pri skoraj vseh bolnikih. S pojavom in razvojem plastičnih materialov ter razvojem priročnih pisoarjev so v prakso uvedli zaprte drenažne sisteme. Bakteriurija se je začela razvijati v več pozni datumi vendar se je še vedno pojavil pri vseh bolnikih po 30 dneh kateterizacije (1, 6, 7) (IIa, III).
Izvedena ni bila nobena kontrolirana študija, ki bi primerjala odprte in zaprte drenažne sisteme. Kmalu je postalo jasno, da očitnega nima smisla dokazovati, zato so zaprti drenažni sistemi postali standard. Zanimivo je, da je v zadnjem času prišlo do nekoliko omilitve principa zaprtega drenažnega sistema, kar je povezano z razvojem tako imenovanega "nepovratnega ventila" (flip valve), ki omogoča pacientu občasno praznjenje. mehur skozi odprt kateter.
PATOGENEZA
Uretralni kateter lahko zavre ali "obide" nekatere zaščitne mehanizme (npr. plast glikozaminoglikana na površini epitelija sečnice), ki običajno preprečujejo ali zmanjšajo interakcijo med bakterijsko celico in epitelijem ter tvorbo biofilma. Pri kateteriziranih bolnikih lahko bakterije pridejo v urinarni trakt na naslednje načine.
Med namestitvijo katetra
To je lahko posledica nezadostne obdelave mesta vstavitve katetra, zunanje odprtine sečnice in perineuma. Pri na videz zdravih osebah kateterizacija običajno nima posledic. Bakteriurija se lahko razvije z intermitentno "čisto" kateterizacijo, ko zunanja odprtina sečnice ni skrbno obdelana pred uvedbo katetra.
Ali to zdravljenje zunanje sečnice zagotavlja kakšno pomembno korist, ostaja sporno, toda pri hospitaliziranih bolnikih je mikrobna kontaminacija med kateterizacijo lahko odločilna. Po nekaterih poročilih je do 20 % bolnikov koloniziranih takoj po kateterizaciji (9, 11) (IIa, III).
Po namestitvi katetra
Dolgotrajna kateterizacija prispeva k nastanku sluzničnega rokava, ki se prosto nahaja med steno katetra in sluznico sečnice. Takšna vezava ustvarja ugodno okolje za invazijo in prodiranje bakterij. Menijo, čeprav sporno, da je to odgovorno za več bakteriurije pri ženskah (70-80 %) kot pri moških (20-30 %) (13-15) (III).
Pri moških bakterije vstopajo predvsem skozi lumen katetra in zbiralni sistem retrogradno (tj. širijo se navzgor proti toku urina). Izhodni mehanizmi pisoarjev so pogosto onesnaženi z bakterijami, zato lahko redno odpiranje in odklapljanje komponent drenažnega sistema za izpiranje mehurja ali zbiranje urina bakterijam omogoči vstop v sistem.
Okužba, povezana z biofilmom
Biofilm je skupek mikroorganizmov in njihovih delcev nukleinska kislina v mukopolisaharidnem mediju, ki skupaj tvorijo strukturirano populacijo na neki trdni površini. Biofilmi so vseprisotni. V urološki praksi lahko nastanejo na katetrih, pisoarjih in drugih tujkih ter protezah (16). Najdemo jih tudi v žariščih ledvične skleroze in na mestih kronične okužbe (npr. prostatitis, epididimitis) (IIb).
Biofilm je sestavljen iz 3 plasti:
(a) lepilni film, pritrjen na površino tkiva ali biomateriala,
(b) osnovni sloj,
(z) površinski film obrnjena proti lumenu organa ali kanala, v katerega se lahko sprostijo planktonski (prosto lebdeči) mikroorganizmi.
Ti mikroorganizmi pogosto izvirajo iz subceličnih fragmentov, ki rastejo v bazalni plasti (16-19) (IIb). Mikroorganizmi znotraj biofilmov so dobro zaščiteni pred mehanskimi vplivi toka urina, drugimi zaščitnimi dejavniki makroorganizma in delovanjem antibiotikov. Tradicionalni laboratorijski testi zlahka odkrijejo planktonske, prosto lebdeče bakterije v urinu in včasih tkivu. Vendar pa bakterijski fragmenti znotraj struktur biofilma ne rastejo na standardnih hranilnih medijih (16, 17, 20-24) (IIa, III).
METODE KATETERIZACIJE IN TVEGANJE RAZVOJA UTI
Enotna kateterizacija
Bakteriurija se razvije pri 1-5 % bolnikov (7, 13, 14) (III). Tveganje za nastanek bakteriurije je povečano pri ženskah, bolnicah z retenco urina, kateterizacijo med porodom in v poporodnem obdobju, obstrukcijo sečil zaradi povečane prostate, sladkorni bolezni, oslabelih ležečih bolnikih in starejših (25) (III).
Kratkotrajna kateterizacija
Kratkotrajno kateterizacijo lahko izvajamo v okviru intenzivne nege pri bolnikih z motnjami v hotenem uriniranju ali urinsko inkontinenco. Med 15 % in 25 % bolnikov, sprejetih v bolnišnico, je lahko kateterizirano med 2. in 4. dnevom hospitalizacije (7, 14) (III). 10-30 % jih razvije bakteriurijo (3, 26, 27) (IIa, III).
Večino epizod bakteriurije, povezanih s kratkotrajno kateterizacijo, ne spremljajo klinični simptomi in jih povzroči kateri koli patogen. V 15 % primerov je lahko bakteriurija polimikrobne narave (5) (III), kar odraža spekter patogenov, ki prevladujejo v dani bolnišnici ali okolju skupnosti. Najpogosteje izolirane so E. coli, P. aeruginosa, Klebsiella pneumoniae, Proteus mirabilis, Staphylococcus epidermidis, Enterococcus spp. in Candida spp. (7, 13, 14) (IIb). V večini primerov bakteriurijo, povezano s katetrom, spremlja piurija.
Incidenca bakteriemije je zelo visoka pri bolnikih z dolgotrajnimi katetri, ki so podvrženi endoskopskim posegom, kot je TURP (28) (IIb).
Kljub visoki razširjenosti bakteriurije pri bolnikih z dolgotrajnim katetrom redko opazimo klinične manifestacije, ki so posledica naraščajoče okužbe ali bakteriemije. Dolgotrajne študije so pokazale, da okužbe sečil povzročijo vročino v manj kot 10 % primerov (14) (III). Ob upoštevanju tega, če se pri kateteriziranem bolniku pojavi huda vročina, je bistveno izključiti druge vzroke.
Prehodna asimptomatska bakteriemija je pogosto stanje med prvo namestitvijo katetra ali zamenjavo katetra pri dolgotrajno kateteriziranih bolnikih (29) (III). Presenetljivo se zdi, da je tveganje za bakteriemijo med prvo namestitvijo katetra podobno, tako v prisotnosti UTI (7 %) kot v odsotnosti bakteriurije (8,2 %) (30, 31) (IIa). Relativno nizka incidenca febrilnih UTI in bakteriemije je lahko posledica kolonizacije z manj virulentnimi organizmi. Na primer, pri okužbah, povezanih s katetrom E. coli, lahko sevi E. coli nimajo P-pilusa (32) (IIb).
Dokazi, da je prisotnost stalnega katetra dejavnik tveganja za pomembno obolevnost ali umrljivost, so zelo negotovi. Zdi se nesporno, da je incidenca smrti po TURP in podobnih operacijah približno 2-krat večja pri kateteriziranih bolnikih. Hkrati podatki iz Nacionalne študije o preživetju okužb in podatki iz drugih virov kažejo, da so okužbe, povezane s katetrom, povezane z nizkim tveganjem smrti, tudi pri starejših bolnikih (33–36) (IIa, III).
Študije bakteriemije, povezane z bolnišničnim katetrom, kažejo, da se pripisljiva umrljivost giblje od 9 do 13 % (37, 38). Drugi dejavniki tveganja vključujejo: resnost komorbidnosti ob ustreznem antibiotičnem zdravljenju, prisotnost okužbe na drugem mestu in morebitno prisotnost nediagnosticiranih uroloških obolenj (39) (III).
Dolgotrajna kateterizacija
Bakteriurija, ki jo povzroča katerikoli sev, je univerzalna, medtem ko ima večina bolnikov 2 ali več sevov (40, 41) (IIb). Najpogostejši patogen je E. coli. Vztrajnost tega mikroorganizma je posledica prisotnosti pilijev tipa 1, adhezina na uroepitelu in Tamm-Horsfallovega proteina. Drug povzročitelj, ki ga redko najdemo pri okužbah, razen pri kateteriziranih sečilih, je Providencia stuartti (40, 42) (IIb, III). Za ta mikroorganizem je značilna prisotnost MR/K adhezinov (38, 43) (IIb).
Pri okužbah sečil, povezanih s katetrom, se izolirajo tudi Pseudomonas, Proteus, Morganella in Acinetobacter spp. Približno 95 % primerov bakteriurije je polimikrobne narave (7, 13, 14, 42) (IIb, III). V 1/4 primerov mikroorganizmov, izoliranih iz urina, vzetega iz katetra, ne zaznamo v urinu, ki ga hkrati dobimo s suprapubično punkcijo mehurja. To nakazuje, da nekateri mikroorganizmi kolonizirajo samo kateter (44) (IIb).
Jasno je, da lahko podaljšana kateterizacija podaljša trajanje obstrukcije spodnjih sečil zaradi okluzije katetra, sečnih kamnov, epididimitisa, prostatitisa in skrotalnega abscesa (7, 13, 14, 45-48) (IIa, III). Vendar pa je imelo več kot 30 % dolgotrajno kateteriziranih bolnikov, ki so ob smrti umrli brez vročine, ob obdukciji znake akutnega pielonefritisa (49–51) (III).
Približno 50 % bolnikov s trajanjem katetacije > 28 dni ima ponavljajoče se epizode zobnega kamna in okluzije katetra (45–48) (IIa). Intermitentna retenca urina lahko povzroči nastanek VUR in razvoj zapletene ascendentne okužbe. Te okužbe pogosto povzroča P. mirabilis zaradi svoje sposobnosti tvorbe ureaze, ki pospešuje razvoj struvitnih kamnov (7, 13, 14, 45-48) (IIb, III).
Kateterizacija mehurja >10 let, na primer pri bolnikih s poškodbo hrbtenjače, poveča tveganje za razvoj raka mehurja (52,53) (IIa).
ALTERNATIVNI NAČINI DRENAŽE SEČNEGA MEHURJA
Preprečevanje UTI, povezanih s katetrom, je mogoče doseči z iskanjem alternativ trajni kateterizaciji in po možnosti z zdravljenjem bakteriurije.
Intermitentna kateterizacija
Intermitentna kateterizacija je pogosto uporabljena tehnika za motnje urina zaradi številnih vzrokov, vključno z nevrogenim mehurjem. S to metodo kateterizacije se bakteriurija razvije s frekvenco približno 1-3% na 1 primer. Tako do konca 3. tedna opazimo bakteriurijo pri skoraj vseh bolnikih (54-57) (III).
Teoretično lahko pričakujemo, da bo pri intermitentni kateterizaciji incidenca lokalne periuretralne okužbe, epizod zvišane telesne temperature, tvorbe sečnih kamnov in poslabšanja delovanja ledvic precej nižja kot pri bolnikih s stalnimi katetri, vendar dobro zasnovane primerjalne študije o tem vprašanju niso bile izvedene.
Zapleti intermitentne kateterizacije vključujejo krvavitev, vnetne strikture sečnice, lažni prehod, epididimitis, tvorbo kamnov v mehurju in hidronefrozo.
Eno randomizirano preskušanje ni odkrilo razlike v incidenci klinično očitnih UTI med »čisto« in »sterilno« intermitentno kateterizacijo, čeprav je bila prva očitno stroškovno učinkovitejša (58) (Ib). Pri bolnikih brez poškodbe hrbtenjače pa je bila incidenca UTI nižja pri »sterilni« intermitentni kateterizaciji kot pri »nesterilni« (59) (Ib). Evropsko urološko združenje (EAU) priporoča intermitentno kateterizacijo v aseptičnih pogojih kot metodo izbora pri bolnikih z nevrogeno disfunkcijo spodnjih sečil. Koristi profilaktičnega dajanja antibiotikov in spojin z antibakterijskimi lastnostmi, kot je metenamin, ter vkapavanja pripravkov, ki vsebujejo povidon-jod in klorheksidin, niso dokazane.
Suprapubična kateterizacija mehurja
Ta metoda se uporablja predvsem pri bolnikih z urološkimi ali ginekološkimi posegi. Suprapubična kateterizacija ima več prednosti pred sečničnimi katetri, zlasti v smislu udobja za bolnika. Sposobnost vpenjanja suprapubičnega katetra olajša oceno uriniranja skozi sečnico. To metodo kateterizacije spremlja manjša incidenca bakteriurije in seveda tudi pojavnost striktur sečnice in bolečine v sečnici (60-64) (III). Vendar pa niso bila izvedena nobena randomizirana preskušanja za raziskovanje suprapubične kateterizacije.
Kondomski pisoarji
Ta metoda se lahko uporablja pri moških brez obstrukcije izstopne odprtine mehurja. Vendar pa je pisoar s kondomom lahko neudoben za paciente v zadregi ali brez stika, pa tudi za paciente z debelostjo in/ali kratkim penisom. Tudi pri tej metodi odvajanja urina se lahko razvijejo maceracije in razjede na koži penisa. Obstajajo dokazi, da so kondomi povezani s pomembno manjšo incidenco bakteriurije v primerjavi z dolgotrajno kateterizacijo (65,66) (III).
Uretralni stenti
Obstaja nekaj podatkov, ki kažejo na znatno povečanje incidence bakteriurije ali klinično izraženih UTI z uporabo različnih endouretralnih stentov. Takšne naprave se pogosto namestijo v sečnico prostate za različne indikacije, vključno z nevrogenim mehurjem, preprečevanjem striktur in zdravljenjem zastajanja urina.
Bakteriurija, ki je običajno asimptomatska, se razvije pri 10-35 % bolnikov (67-74) (III). Za zdravljenje prave stresne urinske inkontinence se v sečnico namestijo tudi okluzivne naprave. Vendar je zadovoljiv nadzor urina dosežen pri približno 50 % bolnikov (67) (III).
Operacije za preusmeritev urina
Včasih se kot alternativa trajni kateterizaciji predlaga ustvarjanje rezervoarja za zadrževanje ali nezadrževanje urina iz segmentov debelega črevesa. Incidenca bakteriurije pri tem posegu je različna, vendar nekatere rekonstrukcije, zlasti diverzija konduita, pokažejo bakteriurijo pri skoraj vseh bolnikih (75, 76) (III).
PREPREČEVANJE S KATETROM POVEZANE BAKTERIURIJE
Nega katetra
Spodnja priporočila so dobro znana (7, 77, 78) (III). Vstavitev stalnega katetra je treba opraviti v aseptičnih pogojih. Uporabiti je treba zadostno mazanje in najmanjši kateter ustrezne velikosti, da zmanjšate možnost poškodbe sečnice. Ni dovolj dokazov, ki bi kazali, da se »sterilna« in »čista« kateterizacija ter uporaba antiseptičnega gela ne razlikujeta glede tveganja za bakteriurijo (79, 80) (IIa). Obvezna je uporaba zaprtega drenažnega sistema.
Ponovno pa se povečuje zanimanje za uporabo posebnega »nepovratnega ventila« kot nadomestila za pisoar. Čeprav uporaba teh ventilov ni bila formalno raziskana, se pričakuje, da bo tveganje kolonizacije mikroorganizmov v takšni napravi precejšnje, čeprav ga lahko uravnoteži udobje, povezano z občasnim uriniranjem. Očitno je treba zagotoviti ustrezen pretok urina, zato je priporočljivo, da pijete dovolj tekočine skozi usta, da vzdržujete izločanje urina > 100 ml/h. Bakteriemije ni mogoče preprečiti z lokalno uporabo antibiotikov ali antiseptikov (tj. z vstavitvijo v kateter, sečnico ali zdravljenjem zunanje odprtine sečnice).
O tem, kako pogosto je treba zamenjati nameščeni kateter, ni enotnega mnenja. Pogostost menjave katetra je lahko določena z navodili proizvajalca ali garancijskimi pogoji. Če kateter ne deluje pravilno ali pušča, bo morda potrebna pogostejša zamenjava. Menjave katetra je treba vedno izvajati v povezavi z velikimi odmerki parenteralnih širokospektralnih antibiotikov, ki jih dajemo tudi, kadar ima bolnik febrilno okužbo (7, 15, 25) (III). Po odstranitvi katetra je treba opraviti kontrolno urinokulturo.
Dodatni preventivni ukrepi
Pri izdelavi katetrov in stentov se uporablja široka paleta fizikalnih in kemičnih materialov ter prevlek. Očitni cilj razvoja teh formulacij in premazov je odložiti razvoj bakteriurije in preprečiti adhezijo, rast in razmnoževanje bakterij.
Incidenca lokalnega vnetja in nekroze tkiva pri katetrih je največja pri katetrih iz naravne gume, manj pri katetrih iz lateksa in najmanjša pri katetrih iz silikona (81) (IIa). Katetri iz lateksa so najcenejši, vendar lahko povzročijo draženje in alergijske reakcije (46) (IIa). Silikonski katetri nimajo prednosti pred katetri iz lateksa, so pa bolj udobni in zato prednostni za dolgotrajno uporabo. Silikon je manj dovzeten za usedline soli na površini kot lateks. Teflonski ali celo s silikonom prevlečeni lateksni katetri so bolj nagnjeni k odlaganju soli na svoji površini (82–88) (IIa).
Druge strategije za izboljšanje katetrov vključujejo vključitev biocidov ali antibiotikov v material katetra ali razvoj materialov s površinskimi lastnostmi, ki zavirajo adhezijo bakterijskih celic. Tanka plast polimerne matrice na površini biomateriala zagotavlja odmerjeno sproščanje zdravil v urin. Na žalost, ne glede na zdravilo, takšni posebni katetri ne nudijo nikakršnih prednosti v smislu dolgotrajnega preprečevanja bakteriurije (84-88) (IIa), vendar se lahko uspešno uporabljajo za kratkotrajne kateterizacije, zlasti v enotah intenzivne nege. (84-88) (IIa).
Prevleka s srebrovim oksidom lahko upočasni razvoj bakteriurije pri kratkotrajni uporabi katetra, vendar so katetri, prevlečeni s srebrovo zlitino, učinkovitejši, saj obarjajo proteine bakterijske membrane, povezane s površino, in zavirajo kolonizacijo mikroorganizmov. Srebrovi ioni, ki se vežejo na murein, delujejo bakteriostatsko, v višjih koncentracijah pa baktericidno (89, 90) (IIb). Obloge s fosforilholinom in heparinom lahko tudi preprečijo odlaganje soli in tvorbo biofilma (46, 91–94) (IIa).
Končno obstaja možnost uporabe enosmernega električnega toka, ki se nanese na površino katetra (tj. učinek elektromehanske disociacije), vendar takšne naprave za klinično uporabo še niso bile razvite.
ZDRAVLJENJE
Zdravljenje asimptomatske bakteriurije
Na splošno asimptomatska bakteriurija ne zahteva zdravljenja, saj bo to povzročilo nastanek odpornosti mikroorganizmov.
Hkrati pa obstaja nekaj redkih izjem (7, 25, 95-97):
(a) je zdravljenje del načrta za obvladovanje bolnišničnih okužb, ki jih povzroča posebej virulenten mikroorganizem, ki je pogost v zdravstveni ustanovi;
(b) bolniki z velikim tveganjem za nastanek resnih zapletov (z nevtropenijo);
(c) bolniki na uroloških operacijah ali bolniki z vsajenimi protezami;
(d) bolniki s ponavljajočo se obstrukcijo katetra in trdovratno okužbo s Proteus spp.;
(e) bolniki, okuženi s sevi, ki pogosto povzročajo bakteriemijo, kot je Serratia marcescens.
Običajno po odstranitvi katetra opazimo spontano izločanje povzročitelja iz urinarnega trakta (97, 98) (III). Vendar pa lahko starejše ženske potrebujejo zdravljenje, ker bakteriurija morda ne izgine sama (99) (IIa).
Zdravljenje simptomatske UTI
Pri kateteriziranih bolnikih s povišano telesno temperaturo in poslabšanjem splošnega stanja je treba razmisliti o parenteralnem protimikrobnem zdravljenju, še posebej, če je povzročitelj izoliran iz krvi, čeprav rezultati kulture morda še niso na voljo v času, ko se odloča o zdravljenju. Nedvomno je treba izključiti druge vzroke za vročino. Ena od komponent zdravljenja klinično izražene bakteriurije, povezane s katetrom, mora biti odstranitev katetra. Razlog za to je organizacija bakterij znotraj biofilma, ki obdaja zunanjost in notranja površina kateter (99-102) (IIb, III).
Ko se začne začetno empirično zdravljenje, je treba izbiro antibiotika prilagoditi na podlagi rezultatov urinokulture in samega katetra. Glede na to je treba pred začetkom antibiotične terapije odvzeti vzorec urina za mikrobiološko preiskavo.
Na splošno se uporabljajo antibiotiki širokega spektra. Če v urinu ni gram-pozitivnih kokov, se lahko izvaja monoterapija z aminoglikozidi. Začetek empirične terapije se lahko spremeni po prejemu rezultatov določanja občutljivosti izoliranega patogena na antibiotike. Trajanje zdravljenja je običajno 10-14 dni (99) (Ib).
Bolnikom z negativnimi hemokulturami in/ali blagimi simptomi se lahko predpiše kratkotrajno peroralno antibiotično zdravljenje (3-5 dni). To običajno omogoča sterilizacijo urina brez razvoja rezistentnih bakterijskih sevov (7, 99) (IIa, III). Redko lahko ti bolniki na kulturi pokažejo okužbo s Candido. Ta okužba je običajno asimptomatska in mine sama od sebe brez zdravljenja. V primeru zapletene glivične okužbe je lahko indicirano sistemsko zdravljenje z amfotericinom B ali flukonazolom (103, 104) (IIa).
Dolgotrajna antibiotična terapija ni učinkovita, ker je sam kateter tujek, zato urin ne more trajno ostati sterilen (7, 99-102) (IIa, III).
PREPREČEVANJE NAVZKRIŽNIH OKUŽB
Mikrobiota periuretralne sluznice, površina katetra in drenažni sistem, rezervoar kontaminiranega urina in pacientova koža so viri okužbe, ki se zlahka prenašajo s stikom prek rok zdravstvenega osebja (9597, 106) ( IIb, III).
Tveganje za okužbo lahko zmanjšamo, če kateterizirana sečila negujemo kot odprto rano, tj. uporaba rokavic za enkratno uporabo po čiščenju rok z antiseptiki (100, 105, 106) (IIa, III).
Razmisliti je treba o dodajanju protimikrobnih sredstev pisoarjem ali peroralnem metenaminu, kar teoretično povzroči izločanje formaldehida z urinom (7) (IV).
Bibliografija
bladderexstrophy.ru
Vnetje prostate je zelo pogosta bolezen pri moških, predvsem starejših od 30 let.
AT zdravniška praksa Obstaja veliko metod konzervativnega zdravljenja, vendar obstajajo primeri, ko brez kirurškega posega ni mogoče.
Operacijo prostate lahko izvajamo na različne načine, od katerih ima vsak svoje značilnosti, zaplete in posledice.
Kirurško zdravljenje kroničnega prostatitisa pri moških
Kirurški poseg pri kroničnem prostatitisu je možen le, če obstaja sum na hiperplazijo.
V tem primeru se uporablja minimalno invazivna operacija. Sam kronični prostatitis je lahko eden glavnih vzrokov malignih novotvorb v prostati.
Operacija za odstranitev prostate s to vrsto bolezni je izjemno redka, saj obstaja velika verjetnost različnih zapletov, obdobje rehabilitacije pa je precej dolgo. K kirurškemu posegu je potrebno le v primerih, ko konzervativno zdravljenje ne daje nobenega učinka.
Skupaj obstaja več metod kirurškega zdravljenja kroničnega prostatitisa, med katerimi so:

- prostatektomija. Postopek je popolna odstranitev prostate;
- resekcija prostate. V tem primeru govorimo o odstranitvi dela prostate;
- obrezovanje. Ta metoda kirurškega posega vključuje rezanje celotne kožice, da se prepreči razvoj prostatitisa, pa tudi za zdravljenje kronične oblike;
- drenaža abscesa. Ta postopek se uporablja izključno za odstranjevanje gnojne vsebine iz prostate.
Sodobne metode odstranjevanja adenoma prostate
Transuretralna resekcija
TUR (transuretralna resekcija prostate) je postopek, ki se uporablja pri bolezni, kot je adenom prostate.
Ta metoda kirurškega posega je odstranitev tkiva prostate brez zunanjih rezov. Transuretralno resekcijo izvajamo s posebnim medicinskim instrumentom - resektoskopom, ki ga urolog potrebuje za vstavitev v mehur skozi sečnico.
Po pregledu sečnice, vključno z mehurjem in zanimivimi območji, bo zdravnik opravil operacijo odstranitve adenoma prostate s posebno napravo - zanko.
Abdominalna operacija
Abdominalna operacija se začne z rezanjem kože od popka do sramnice z nadaljnjo disekcijo podkožnega maščevja, nato rektus abdominis in stene mehurja.
Po zaključku vseh potrebno ukrepanje specialist odstrani odvečno tkivo prostate.
Pri izvajanju te vrste zdravljenja bo bolnik dovolj dolgo v bolnišnici pod nadzorom zdravnika.
Laserska vaporizacija
 Vaporizacija je alternativa in se izvaja z uporabo laserskega žarka, ki lahko pozdravi tumorje prostate.
Vaporizacija je alternativa in se izvaja z uporabo laserskega žarka, ki lahko pozdravi tumorje prostate.
Ta operacija se izvaja brez reza. Laserska tehnologija velja za manj travmatično in ne vpliva negativno na moško moč.
Zdravnik izvaja ta postopek z vizualnim nadzorom na zaslonu monitorja. Delovanje postopka je usmerjeno v odstranitev zaraščene prostate z izhlapevanjem. Za njegovo izvedbo zdravnik uporablja posebne laserske sisteme, ki lahko oddajajo tok močnega svetlobnega žarka določene dolžine.
Prodiranje laserskega žarka v tkivo adenoma prostate v globino ne presega enega milimetra, prav tako se v tem trenutku izvaja poplastna vaporizacija.
Tako laserska terapija omogoča odstranitev dovolj velikih količin tkiv adenoma prostate, kar zmanjša tveganje za krvavitev, kar bistveno zmanjša tveganje za pooperativne zaplete.
Kako se odstrani adenom?
Kaj storiti pred posegom?
Pred operacijo mora bolnik opraviti obvezen popoln laboratorijski ter klinični in radiološki pregled.
 Celoten seznam potrebnih študij:
Celoten seznam potrebnih študij:
- test urina;
- koagulogram;
- izločevalna urografija;
- ultrazvok mehurja in prostate;
- cistografija;
- urodinamske študije.
Potek operacije na prostati in tehnika njenega izvajanja
Začetek operacije se izvede z uporabo resektoskopa pod vizualnim nadzorom. Pri pregledu zadnjega dela sečnice na ravni semenskega tuberkula bodo vidni stranski režnji adenoma žleze.
Če je potrebna nadaljnja uvedba tega instrumenta, se lahko pojavi povečan srednji reženj prostate.
Za zmanjšanje tveganja zapletov je treba upoštevati, da obstajata proksimalni in distalni rob resekcije. So cone območij semenskega tuberkula, pa tudi gladke mišice vratu mehurja.
V pacientov mehur se vstavi elektroresektoskop, po katerem zdravnik vidi stranske režnje, medtem ko navpično mejo srednjega režnja adenoma prostate dobro pregleda.
Odstranjevanje adenomatoznega tkiva se mora začeti s srednjim režnjem. To naredimo tako, da če pride do kakršnih koli zapletov med resekcijo ali anestezijo, jo lahko za določen čas prekinemo in oviro za odtok urina napol odstranimo.
 Po operaciji s srednjim režnjem bodo nadaljnji ukrepi zdravnika usmerjeni v odstranitev levega in desnega režnja.
Po operaciji s srednjim režnjem bodo nadaljnji ukrepi zdravnika usmerjeni v odstranitev levega in desnega režnja.
Naslednji del resekcije mora biti namenjen odstranitvi ostankov adenomatoznega tkiva. To naredimo tako, da resektoskopsko zanko s prstom vstavimo skozi danko in pritisnemo na vezivno tkivno fibrozno mejo.
Končna faza operacije je odstranitev krvnih strdkov in kosov tkiva po hemostazi z brizgo Janet ali evakuatorjem Ellik. Na koncu odstranimo cev elektroresektoskopa, nato pa skozi sečnico napeljemo dvosmerni Foleyev kateter, ki služi za izpiranje in odstranjevanje urina s krvjo in izpiralno tekočino.
Možni zapleti pooperativnega obdobja
 Po operaciji odstranitve adenoma prostate s transuretralno resekcijo mora bolnikovo telo počivati zaradi znatne oslabelosti in obrambe pred negativnimi zunanjimi dejavniki. Možno je tudi, da je med kirurškim posegom zdravnik naredil manjšo napako, ki bo povzročila neželene posledice.
Po operaciji odstranitve adenoma prostate s transuretralno resekcijo mora bolnikovo telo počivati zaradi znatne oslabelosti in obrambe pred negativnimi zunanjimi dejavniki. Možno je tudi, da je med kirurškim posegom zdravnik naredil manjšo napako, ki bo povzročila neželene posledice.
Zaplet, ki je najhujši po transuretralni resekciji, je zastrupitev telesa z vodo. To se zgodi zaradi absorpcije tekočine v krvni obtok, ki se uporablja med operacijo, kar povzroči "zastrupitev z vodo".
To je precej nevarno za bolnika in izzove pojav zapletov pri oživljanju. Zastrupitev z vodo je lahko usodna, predvsem za bolnike s srčnimi boleznimi.
Pooperativni zapleti vključujejo:

- zastrupitev z vodo;
- bolečine po transuretralni resekciji adenoma prostate. Ta manifestacija bolečine je lahko povezana z uporabo gumijastega katetra, različnimi vnetnimi procesi, nepravočasnim sprejemom anestetika, ki ga je predpisal specialist, pa tudi s prelivanjem mehurja;
- notranja krvavitev. Ta pooperativni zaplet pri TURP je posledica poškodbe kapilar;
- povišana telesna temperatura. Ponavadi se kaže kot posledica vnetnega procesa;
- Urinska inkontinenca po TUR adenoma prostate je pogosto povezana s kakršno koli poškodbo sfinktra sečnice. Ta zaplet se najverjetneje pojavi pri uporabi monopolarnega resektoskopa;
- pogosto uriniranje po transuretralni resekciji adenoma prostate je pogosteje povezano s poškodbo sfinktra sečnice, kot je to v primeru urinske inkontinence;
- moten urin po TUR adenoma prostate. To manifestacijo je precej težko imenovati zaplet, saj je to standardna situacija in jo je mogoče opaziti tudi po 30 dneh po operaciji.
Cena
Cene v Rusiji:
- TUR operacija za odstranitev adenoma prostate - 50.000 rubljev;
- radikalna prostatektomija - 55.000 rubljev;
- laserska operacija za odstranitev adenoma prostate - 45.000 rubljev.
Cene v Ukrajini:
- Operacija TUR za odstranitev adenoma prostate - 15.000 grivna;
- radikalna prostatektomija - 27.000 UAH;
- laserska vaporizacija - 30.000 grivna.
Pregledi bolnikov
 Večinoma so povratne informacije bolnikov pozitivne, vendar obstajajo primeri, ko so bolniki po TUR adenoma prostate pri sebi opazili precej resne zaplete, ki so imeli bolečino.
Večinoma so povratne informacije bolnikov pozitivne, vendar obstajajo primeri, ko so bolniki po TUR adenoma prostate pri sebi opazili precej resne zaplete, ki so imeli bolečino.
Obstajajo tudi pritožbe zaradi pogostega uriniranja.
Tudi ocene o laserski vaporizaciji so v večini primerov pozitivne. Bolnike pritegnejo nižji stroški, hitra operacija, kratko pooperativno okrevanje in popolni donos do normalnega in izpolnjujočega življenja.
Sorodni videoposnetki
Kako je TUR adenoma prostate:
Prostatitis se večinoma zdravi z zdravili, v zapletenih primerih, kot je nevarnost raka ali njegova prisotnost, pa je potrebna operacija.
Operacija odstranitve adenoma prostate se lahko izvaja na različne načine, med katerimi lahko bolnik in njegov zdravnik izbereta najprimernejšega za določen primer.
Bolezni genitourinarnega sistema
Naš genitourinarni sistem je izpostavljen zelo visokim tveganjem za bolezni, če vodimo nezdrav življenjski slog. Vse to vodi do pojava vnetnih procesov in nalezljivih bolezni v genitourinarnem sistemu. Oglejmo si glavne bolezni genitourinarnega sistema, njihove znake in možna zdravljenja.
- Glavne bolezni genitourinarnega sistema
- uretritis
- Vzroki za uretritis
- Okužba z uretritisom
- Glavni znaki uretritisa in možne posledice
- Načini zdravljenja uretritisa
- Ljudska zdravila za uretritis
- Balanopostitis
- Metode zdravljenja balanopostitisa
- Sredstva za preprečevanje balanopostitisa
- Ljudska zdravila za balanopostitis
- Kronični prostatitis
- Katere okužbe prispevajo k razvoju prostatitisa?
- Simptomi prostatitisa
- Ljudska zdravila za kronični prostatitis
- Vesikulitis
- Vrste vezikulitisa
- Vir okužbe z vezikulitisom
- Simptomi vezikulitisa
- Diagnoza vezikulitisa
- Zdravljenje vezikulitisa
- Preventivni nasveti proti vezikulitisu
- Orchiepidimitis
- Metode okužbe z orhiepididimitisom
- Zdravljenje orhiepididimitisa
- Preventivni nasveti proti bolezni
- Cistitis
- Kaj povzroča cistitis?
- Simptomi cistitisa
- Diagnoza bolezni
- Ljudska zdravila za cistitis
- pielonefritis
- Vrste pielonefritisa
- Simptomi pielonefritisa
- Zdravljenje in diagnoza pielonefritisa
- Preprečevanje pielonefritisa
- Ljudska zdravila za pielonefritis
- Urolitiaza bolezen
- simptomi
- Vzroki bolezni
- Diagnoza in zdravljenje bolezni
- Ljudska zdravila iz urolitiaza

Glavne bolezni genitourinarnega sistema
Človeški urinski sistem vključuje sečnico, mehur, ureterje in ledvice. Anatomsko in fiziološko so sečila tesno povezana z organi reproduktivnega sistema. Najpogostejša oblika patologije sečil -nalezljive bolezni- bolezni genitourinarnega sistema.
uretritis
Veliko ljudi ve premalo o tej bolezni, da bi se pravočasno posvetovali z zdravnikom in začeli zdraviti. O vzrokih, metodah zdravljenja in drugih značilnostih bolezni sečnice bomo razpravljali še naprej.
Na žalost mnogi trpijo zaradi uroloških bolezni, vključno z uretritisom. Ta bolezen je že dovolj raziskana, razvite so bile učinkovite metode zdravljenja, ki se vsak dan bolj razvijajo. Simptomi uretritisa niso vedno izraziti, zato se lahko bolnik pozno obrne na specialista, kar močno oteži zdravljenje.
Vzroki za uretritis
Glavni vzrok te bolezni je okužba sečnice, ki je cev s plastmi epitelija v notranjosti. Prav cev je lahko središče širjenja okužbe. Bolezen je zapletena v tem, da virus morda dolgo časa ne kaže nobenih znakov svojega obstoja. Okužba se čuti šele, ko je izpostavljena negativnim dejavnikom (mraz, stres). Bolezen je lahko kronična in akutna. Prva oblika je bolj nevarna, saj njeni znaki niso tako izraziti kot pri drugi.
Toda še bolj resno je vnetje sečnice. Bolezen lahko povzročijo klaminadije, trihomonade, nevarni kondilomatozni izrastki, virusi herpesa.
Okužba z uretritisom
Vedno se je vredno spomniti varnosti spolnih odnosov, saj je to glavna grožnja okužbe z virusnimi okužbami spolnih organov, uretritis ni izjema. Upoštevajte, da je bolezen pri ženskah veliko lažja kot pri moških. Uretritis pri močnejšem spolu se lahko pojavi s precejšnjo bolečino in zapleti. Pomembno je vedeti, da se bolezen v inkubacijskem obdobju ne čuti - poteka brez izrazitih znakov. In šele na naslednjih stopnjah bolezni boste začeli opažati, da z vašim genitourinarnim sistemom ni vse v redu. Toda zdravljenje bo veliko težje. Zato se zaradi lastne varnosti občasno posvetujte s strokovnjakom.
Glavni znaki uretritisa in možne posledice
Bolezen ima številne znake, ki si jih mora vsakdo zapomniti, da začne zdravljenje pravočasno:
- Bolečina, ki jo spremlja pekoč občutek, ki se poslabša z uriniranjem.
- Nelagodje v sečnici.
- Mukopurulentni izcedek, ki ima neprijeten vonj.
- Rezanje in krči v spodnjem delu trebuha.
V primerih, ko oseba ne gre pravočasno k zdravniku, pride do zapletov in širjenja vnetnega procesa na druge organe in sisteme. Ne pozabite, da je treba zdravljenje sečnice začeti pravočasno in šele po posvetovanju z zdravnikom.
Načini zdravljenja uretritisa
Dober specialist, preden predpiše zdravljenje, natančno preuči vzroke bolezni, saj niso vsi posledica okužb. Vzrok uretritisa je lahko tudi alergijska reakcija, ki jo povzroči vpliv kemikalij. Zdravljenje te oblike bolezni sečnice se razlikuje od nalezljive.
Preden začnete z zdravljenjem virusnega uretritisa, je treba opraviti laboratorijske preiskave, tako da je predpisano medicinske naprave učinkovit pri zdravljenju bolezni. Akutni uretritis se dobro odziva na farmakološko zdravljenje. V primerih, ko se je razvila v kronično obliko, se lahko zdravljenje odloži za dolgo časa.
Vsaka oseba, ki razume, kaj je uretritis, razume, da samozdravljenje ne bo dalo nobenega pozitivnega rezultata. Samo pod nadzorom zdravnikov ima bolnik vse možnosti, da ponovno dobi zdrav genitourinarni sistem.
Ljudska zdravila za uretritis
Balanopostitis
Ta bolezen ima veliko različnih oblik, katerih pojav je odvisen od vzrokov. Simptomi bolezni:
- Bolečina.
- Plaketa.
- Zabuhlost.
- Dodelitve.
- izpuščaj
- Pojav razjed na genitalijah.
- Slab vonj.
Balanopostitis je najpogostejša urološka bolezen.
Na žalost se je skoraj vsak moški vsaj enkrat soočil s to boleznijo. Balanopostitis se lahko pojavi pri moških katere koli starosti, lahko je nalezljiv in neinfekcijski. Pogost vzrok bolezni je neupoštevanje pravil osebne higiene. Zdravljenje bolezni se najpogosteje pojavi trajno. V nobenem primeru te težave ne smete pustiti brez zdravljenja. Navsezadnje posledice morda niso prijetne, vse do rakastih tvorb na spolovilu.
Ne smemo pozabiti, da je glavni vzrok balanopostitisa okužba (virusna, bakterijska ali glivična). Obstajajo takšne vrste bolezni:
- Trichomonas oblika balanopostitisa (vnetje prostate, ki ga povzročajo bakterije Trichomonas).
- Glivična oblika bolezni (ki jo povzroča gliva Candida).
- Anaerobna oblika balanopostitisa (ki jo povzroča zmanjšanje prezračevanja s slabo higieno).
- Aerobna oblika (streptokokne in stafilokokne okužbe).
- Virusna oblika balanopostitisa (ki jo povzroča papilomavirus).
- Neinfekcijske oblike bolezni (ki jih povzročajo fimoza, diabetes mellitus in bolezni vezivnega tkiva).
Natančno je mogoče določiti obliko balanopostitisa šele po nizu študij. In šele potem lahko začnete zdravljenje.
Metode zdravljenja balanopostitisa
Zdravljenje bolezni je odvisno od njegove oblike. Balanopostitis se zdravi z mazili, antibiotiki, protivnetnimi zdravili. Prav tako ne pozabite na higieno. Čim bolj je treba vzdrževati čistočo na mestu vnetnega procesa. Tako se boste počutili bolj udobno, proces celjenja pa se bo bistveno pospešil. Včasih se s precejšnjim zanemarjanjem bolezni zatečejo k obrezovanju. Toda pravočasno posvetovanje z zdravnikom bo pomagalo preprečiti kirurški poseg.
Sredstva za preprečevanje balanopostitisa
Glavni način za preprečevanje bolezni je skrbno upoštevanje higiene. Tako se boste izognili zastajanju tekočine. Navsezadnje je odlično okolje za razvoj bakterij. Tudi odličen preventivni ukrep so redni obiski zdravnika.
Ljudska zdravila za balanopostitis
Kronični prostatitis
Za to bolezen je značilen vnetni proces organa moškega reproduktivnega sistema - prostate (prostate). Na žalost je prostatitis dokaj pogosta bolezen.
Katere okužbe prispevajo k razvoju prostatitisa?
Povzročitelji bolezni so lahko takšne bakterije:
- Klamidija.
- mikoplazma.
- Ureaplazma.
- Trichogmonad.
- Gonokok.
- Garderella.
Tudi prostato lahko izzovejo različni virusi. Zato je treba skrbeti za varnost spolnih odnosov. Znakov bolezni ni vedno mogoče opaziti na začetku, saj je precej prikrita.
Najpogosteje se prostatitis odkrije po naključju med rutinskim pregledom pri zdravniku. Zato se ob najmanjšem neugodju posvetujte s strokovnjakom.
Simptomi prostatitisa
Znaki bolezni so precej mehki in so značilni za druge bolezni. Simptomi, ki lahko kažejo na prostatitis:
- šibkost.
- Nizka zmogljivost.
- Občutek nelagodja v zunanjem reproduktivnem sistemu.
- Neprijeten občutek v spodnjem delu trebuha.
- Bolečine v modih in perineumu.
- Zelo pogosto in boleče uriniranje.
- Šibek pretok urina.
- Dodelitve.
- Šibka erekcija in bolečina.
- Brez občutka orgazma.
- Kratek dolgotrajen spolni odnos.
Če opazite vsaj enega od simptomov, se morate takoj posvetovati z zdravnikom.
Potek bolezni ni enakomeren: izrazita bolečina se izmenjuje z relativnim občutkom ugodja in zdravja. Če se ne obrnete pravočasno na zdravnika, lahko vnetje povzroči cistitis, pielonefritis, vezikulitis, orhiepididimitis, impotenco.
Neresen odnos do zdravljenja lahko povzroči adenom prostate, pa tudi impotenco in neplodnost. Da bi se izognili zapletom in nepopravljivim obžalovanja vrednim posledicam bolezni, je vredno občasno pregledati v bolnišnici.
Ljudska zdravila za kronični prostatitis
Vesikulitis
S to boleznijo se semenski vezikli pri moškem vnamejo. Posledično se med uriniranjem pojavijo bolečine v dimljah, v perineumu, v spodnjem delu trebuha. Bolečine so boleče, vlečne in monotone. Nelagodje preganja skozi celoten proces bolezni, lahko se občasno poveča ali zmanjša. Simptomi so zelo podobni simptomom prostatitisa.
Vesikulitis je precej dolgotrajna bolezen, ki jo je težko pozdraviti. Za popolno okrevanje morate vložiti veliko truda. Zelo redko se ta bolezen pojavi brez sočasnih bolezni. Včasih se šteje za zaplet prostatitisa.
Vrste vezikulitisa
Obstajajo akutne in kronične oblike vezikulitisa. Toda prvi je veliko bolj pogost.
Za akutni vezikulitis je značilen nenaden pojav, visoka vročina, šibkost, bolečine v spodnjem delu trebuha in mehurja.
Kronični vesikulitis je zaplet po akutni obliki, za katerega je značilna bolečina vlečne narave. Erekcija je porušena.
Najstrašnejši zaplet je suppuration, ki je povezan z nastalo fistulo v črevesju. Za to obliko je značilna zelo visoka temperatura, slabo zdravje. Nujno je bolnika odpeljati k zdravniku.
Vir okužbe z vezikulitisom
Ko je oseba že bolna s prostato, je prostata glavni vir okužbe. Vesikulitis lahko povzroči tudi uretritis. Manj pogosto, vendar včasih obstajajo viri okužbe sečil (če je oseba bolna s cistitisom ali pielonefritisom). Tudi okužba lahko pride skozi kri iz drugih organov (s tonzilitisom, pljučnico in osteomielitisom). Vzrok bolezni so lahko različne poškodbe spodnjega dela trebuha.
Simptomi vezikulitisa
Ni posebnih simptomov, ki bi kazali na to posebno bolezen. Zato je zelo pomembno, da zdravnik natančno diagnosticira bolnika. Znaki, ki lahko kažejo na vezikulitis:
- Bolečina v perineumu, nad pubisom.
- Povečana bolečina pri polnjenju mehurja.
- Prisotnost sluzničnih izločkov.
- Prisotnost erektilne disfunkcije.
- Bolečina med ejakulacijo.
- Poslabšanje dobrega počutja.
Diagnoza vezikulitisa
Latentni potek bolezni in odsotnost jasnih znakov močno otežuje diagnozo in zdravljenje. Če obstaja sum na vezikulitis, zdravniki izvajajo številne postopke:
- Preglejte prisotnost genitalnih okužb.
- Vzemite vrsto brisov, da ugotovite prisotnost vnetnega procesa.
- S palpacijo preverite prostato in semenske vezikle.
- Raziščite skrivnost prostate in semenskih veziklov.
- Izvaja se ultrazvok urinarnega in reproduktivnega sistema.
- Vzamejo vzorce krvi in urina.
- Izvedite spermogram.
- V celotnem procesu zdravljenja skrbno spremljanje dinamike bolezni.
Zdravljenje vezikulitisa
Pomemben pogoj za bolezen je počitek v postelji. Če osebo nenehno muči visoka vročina in akutna bolečina, zdravniki predpišejo antipiretike in zdravila proti bolečinam.
Tudi za zmanjšanje bolečine zdravnik predpisuje zdravila z anestetičnim učinkom. Pacientu se občasno izvaja fizioterapija, masaža. V naprednih fazah vesikulitisa se lahko predpiše operacija. Včasih je priporočljivo odstraniti semena.
Da bi se izognili tej resni bolezni, je treba upoštevati številna priporočila:
- Izogibajte se zaprtju.
- Privoščite si vadbo.
- Občasno pregleda urolog.
- Izogibajte se premalo ali preveč spolnih odnosov.
- Ne prehladite.
- Jejte zdravo hrano.
- Redno obiskujte venerologa.
Orchiepidimitis
To je vnetje, ki se pojavi na območju moda in njegovih dodatkov. Povzroča okužbo. Testis in njegovi dodatki se povečajo in otrdijo. Vse to spremljajo hude bolečine in povišana telesna temperatura.
Obstajata dve obliki orhiepididimitisa: akutni in kronični. Najpogosteje se prva spremeni v drugo obliko zaradi nepravočasnega obiska zdravnika ali netočne diagnoze. Kronično obliko bolezni je zelo težko ozdraviti.
Metode okužbe z orhiepididimitisom
Bolezen se lahko okuži z nezaščitenim spolnim odnosom. Obstaja tudi nevarnost bolezni s prostatitisom. Zabeleženi so bili redki primeri okužbe skozi cirkulacijski sistem. Vzrok bolezni so lahko poškodbe mošnje, hipotermija, pretirana spolna aktivnost, cistitis. Zdraviti se morate zelo previdno, saj se lahko z napačnim zdravljenjem bolezen vrne.
Orhiepididimitis je zelo nevarna bolezen, saj ima za seboj žalostne posledice. Akutna oblika lahko povzroči težave z abscesom, povzroči nastanek tumorja ali neplodnost.
Zdravljenje orhiepididimitisa
Glavno orožje proti bolezni so antibiotiki. Ampak zdravila Izbrati jih je treba zelo previdno, ob upoštevanju posameznih značilnosti organizma. Na zdravljenje vpliva tudi oblika bolezni, starost pacienta in splošno zdravstveno stanje. Zdravniki predpisujejo zdravila za vnetni proces, za visoko vročino. Če se bolezen ponovno vrne, se njeno zdravljenje že izvaja s pomočjo kirurških posegov.
Preprečevanje bolezni je veliko lažje kot zdravljenje. Izogibati se je treba hipotermiji, priložnostnim spolnim odnosom, poškodbam mošnje. Prav tako je vredno nositi spodnje perilo, ki se tesno prilega telesu. To bo izboljšalo krvni obtok v genitalnem področju. Ne preobremenjujte telesa niti fizično niti psihično. Morate imeti dober počitek in skrbeti za svoje zdravje. Občasno je treba opraviti pregled pri zdravniku. Z upoštevanjem vseh teh priporočil se zaščitite pred okužbo.
Cistitis
Cistitis je bolezen, za katero je značilna motnja uriniranja, bolečina v sramnem predelu. Toda ti znaki so značilni tudi za druge nalezljive in neinfekcijske bolezni (prostatitis, uretritis, divekulitis, onkologija).
Najpogosteje se vnetni procesi v mehurju pojavijo pri dekletih. To je predvsem posledica posebne anatomske zgradbe ženskega telesa. Cistitis ima dve obliki: kronično in akutno (zgornja plast mehurja je podvržena vnetju). Bolezen se najpogosteje začne razvijati z okužbo ali hipotermijo. Zaradi nepravilnega zdravljenja se lahko bolezen spremeni v kronični cistitis, ki je nevaren zaradi šibke manifestacije simptomov in sposobnosti prikrivanja drugih bolezni. Kot lahko vidite, je zelo pomembno pravočasno začeti pravo zdravljenje.
Kaj povzroča cistitis?
Najpogosteje je bolezen posledica okužbe, ki vstopi v telo skozi sečnico. Včasih se pri ljudeh s šibko imunostjo okužba pojavi hematogeno. Cistitis lahko povzročijo naslednje bakterije:
- Črevesne palčke.
- Proteas.
- Enterobacter.
- Bakteroidi.
- Klibsiell.
Zgoraj navedene bakterije se nahajajo v črevesju.
Cistitis lahko povzročijo tudi celične bakterije:
- Klamidija.
- mikoplazma.
- Ureaplazma.
Pogosto lahko bolezen povzroči drozg, ureaplazmoza, vaginoza in sladkorna bolezen.
Neinfekcijski cistitis lahko povzročijo zdravila, opekline in poškodbe.
Simptomi cistitisa
Simptomi bolezni so v določeni meri odvisni od značilnosti telesa. Zato je nemogoče imenovati kakršne koli jasne simptome cistitisa. Bodimo pozorni na najpogostejše značilnosti bolezni:
- Rezanje in bolečina pri uriniranju.
- Bolečina v pubični regiji.
- Pogosta potreba po uriniranju.
- Spremenjena barva, tekstura in vonj urina.
- Visoka temperatura (v akutni obliki).
- Motnje v prebavi.
Ne smemo pozabiti, da lahko simptomi cistitisa skrivajo veliko resnejše bolezni, zato se ne morete samozdraviti.
Diagnoza bolezni
Pregled cistitisa ni dovolj težak. Glavna stvar je ugotoviti, kaj je povzročilo bolezen. In včasih je težko določiti ta dejavnik, ker obstaja veliko virov okužbe. Za potrditev diagnoze "cistitis" je treba opraviti vrsto testov:
- Analiza za okužbo.
- Klinična analiza urina.
- Biokemični krvni testi.
- Opravite bakterijsko kulturo urina.
- Testi za prisotnost spolno prenosljivih bolezni.
- Testi za odkrivanje drugih bolezni genitourinarnega sistema.
- Ultrazvok genitourinarnega sistema.
In po prejemu rezultatov vseh testov je mogoče ugotoviti vzroke bolezni in predpisati metodo zdravljenja.
Ljudska zdravila za cistitis
pielonefritis
Infekcijska bolezen ledvic, ki jo spremljajo vnetni procesi. Bolezen povzročajo bakterije, ki pridejo v ledvice iz drugih, že vnetih, organov preko krvi, mehurja ali sečnice. Obstajata dve vrsti pielonefritisa:
- Hematogeno (okužba vstopi skozi kri).
- Naraščajoče (vstopi iz genitourinarnega sistema).
Vrste pielonefritisa
Obstajata dve obliki bolezni:
- Akutna (hudi simptomi).
- Kronična (počasno izraženi znaki, občasna poslabšanja bolezni).
Druga oblika bolezni je najpogosteje posledica nepravilnega zdravljenja. Tudi kronični pielonefritis se lahko pojavi kot posledica prisotnosti skritega žarišča okužbe. Druga oblika bolezni se lahko šteje za zaplet.
Pielonefritis najpogosteje prizadene otroke, mlajše od sedmih let, pa tudi mlada dekleta. Moški veliko manj verjetno trpijo zaradi te bolezni. Najpogosteje je pri močnejšem spolu pielonefritis zaplet po drugih nalezljivih boleznih.
Simptomi pielonefritisa
Akutno obliko bolezni spremljajo naslednji simptomi:
- Povišana temperatura.
- Zastrupitev.
- Ostra bolečina v hrbtu.
- Pogosto in boleče uriniranje.
- Pomanjkanje apetita.
- Občutek slabosti.
- bruhanje
Bolj redki znaki pielonefritisa lahko vključujejo naslednje simptome:
- Kri v urinu.
- Spremembe barve urina.
- Prisotnost neprijetnega ostrega vonja urina.
Da bi bilo zdravljenje bolezni učinkovito, je treba natančno določiti diagnozo. Pri predpisovanju zdravil je treba upoštevati posamezne značilnosti organizma.
Zdravljenje in diagnoza pielonefritisa
Najbolj učinkovit način za diagnosticiranje bolezni je popolna krvna slika. Če obstaja sum na pielonefritis, zdravniki predpišejo ultrazvok genitourinarnega sistema in urinski test.
Pravilno zdravljenje bolezni je jemanje antibiotikov, protivnetnih zdravil in fizioterapije. Uživanje vitaminov pozitivno vpliva tudi na rezultate zdravljenja.
Ne pozabite, da lahko pozni obiski zdravnika povzročijo zaplete, ki bodo upočasnili proces celjenja.
Preprečevanje pielonefritisa
večina učinkovita metoda preprečevanje - zdravljenje bolezni, ki prispevajo k razvoju pielonefritisa (prostatitis, adenom, cistitis, uretritis in urolitiaza). Prav tako morate zaščititi telo pred hipotermijo.
Ljudska zdravila za pielonefritis
Urolitiaza bolezen
Drugo mesto po virusnih boleznih genitourinarnega sistema je urolitiaza. Upoštevajte, da po statističnih podatkih moški pogosteje prizadenejo bolezen. Bolezen je najpogosteje značilna za eno ledvico, vendar obstajajo primeri, ko urolitiaza prizadene obe ledvici hkrati.
Urolitiaza je značilna za katero koli starost, vendar se najpogosteje pojavlja pri mladih in sposobnih ljudeh. Ko so kamni v ledvicah, se ne čutijo veliko, ko pa gredo ven, začnejo človeku povzročati nelagodje, povzročajo draženje in vnetje.
simptomi
Naslednji znaki lahko kažejo, da ima oseba kamne v genitourinarnem sistemu:
- Pogosto uriniranje.
- Bolečina pri uriniranju.
- Režeče bolečine, največkrat v enem delu križa.
- Urin spremeni barvo in kemično sestavo.
Vzroki bolezni
Najpogosteje so kamni v genitourinarnem sistemu genetski problem. Z drugimi besedami, tak problem imajo tisti, ki trpijo zaradi bolezni genitourinarnega sistema.
Prav tako je lahko vzrok za nastanek kamnov nepravilna presnova. Kalcij se težko izloča skozi ledvice. Vzrok bolezni je lahko prisotnost sečne kisline v krvi.
Vzrok za takšno težavo je lahko vnos nezadostne količine tekočine. Hitra izguba vode v telesu, ki jo povzročajo diuretiki, lahko povzroči tudi nastanek kamnov. Bolezen se včasih pojavi zaradi preteklih okužb genitourinarnega sistema.
Diagnoza in zdravljenje bolezni
Če sumite na takšno težavo, lahko kamne odkrije le specialist, ki bo predpisal številne diagnostične ukrepe:
- Dostava urina.
Po določitvi diagnoze in vzrokov bolezni urolog izbere individualni režim zdravljenja. Če se je bolezen šele začela razvijati, bo dovolj zdravljenje z zdravili(sprejemanje diuretikov, ki spodbujajo cepljenje kamnov).
Zdravnik predpisuje tudi protivnetno terapijo, da ne povzroči cistitisa ali uretritisa. Izločanje kamnov draži urogenitalne kanale, kar vodi do vnetja. V primeru bolezni je priporočljivo piti veliko tekočine. To bo izboljšalo delovanje celotnega organizma. Za nastanek velikih kamnov je predpisana kirurška intervencija bolezni. Pri urolitiazi je pomembno, da se držite diete in opravljate redne preglede.
Ljudska zdravila za urolitiazo
Tako smo preučili najpogostejše bolezni genitourinarnega sistema, njihove glavne znake in simptome. Pomembno je, da imate informacije o boleznih, ki vas lahko čakajo, kajti kdor je opozorjen, je oborožen. Biti zdrav!
Odstranitev mehurja je resen kirurški poseg, ki se ga uporablja le v izjemnih primerih, ko so druge metode nemočne. Zahteva obvezno pripravo, temeljito diagnostiko, strokovnost specialista. Toda bolnike veliko bolj zanima vprašanje, kaj se bo spremenilo v življenju po takšnem posegu v aktivnost telesa?
Kaj je operacija?
Obstajata dve vrsti kirurških posegov - cistektomija, med katero se odstrani mehur, in radikalna cistektomija. Druga metoda se uporablja v posebej težkih situacijah, ko je potrebna dodatna odstranitev tesno razporejenih vozlišč limfnega sistema in spolnih organov.
Poleg tega se na obeh straneh izreže proksimalna sečnica in medenične bezgavke.
V katerih primerih je indicirana operacija?
Zdravniki se odločijo za ta postopek pri raku, ki je prizadel mehur, kadar pride do znatne poškodbe tkiv organa in druge metode ne pomagajo.
Indikacije za cistektomijo lahko vključujejo:
- maligni rudimentarni tumor mehurja - stopnja T4 (ko bolezen prizadene del okoliških organov), vendar ni znakov metastaz;
- difuzna oblika papilomatoze je precej redka bolezen, pri kateri so benigne tvorbe razpršene po celotni površini organa, vendar obstaja veliko tveganje za njihovo degeneracijo v maligne tvorbe;
- več tumorskih tvorb, stopnja T3, v kateri rakave celice vplivajo na maščobno plast, ki obdaja organ;
- mikrocista (zmanjšan mehur), ki se razvije v ozadju tuberkuloze ali intersticijskega cistitisa.
Vse zgoraj navedene bolezni so nevarne bolezni in zahtevajo obvezno kirurško poseganje.
Kontraindikacije za cistektomijo
Tako kot drugi kirurški posegi ima cistektomija mehurja nekatere kontraindikacije:
- resno stanje bolnika;
- starejši bolnik, hude komorbidnosti, ki lahko povzročijo zaplete med posegom ali po njem;
- bolezni, ki povzročajo težave s strjevanjem krvi, obstaja nevarnost krvavitve med postopkom;
- vnetje sečil, ki je v akutni obliki, kar lahko povzroči zastrupitev krvi – sepso.
Vsak od teh pogojev je resen razlog za odpoved operacije.
Pripravljalne dejavnosti
Priprava na cistektomijo je pomemben korak, saj je prihajajoča operacija kompleksen poseg, ki traja od 4 do 8 ur.
Pacient čaka na posvet z anesteziologom. Kirurg predpiše vrsto diagnostičnih študij.
Za 7-14 dni specialist predpiše pacientu tečaj probiotikov - izdelkov, ki vsebujejo koristne bakterije. Njihovo delovanje bo zmanjšalo tveganje okužbe po operaciji.
Za obnovitev procesa urina po operaciji lahko kirurg uporabi del črevesja. Zato bo morda treba pripraviti organe gastrointestinalnega trakta:
- predpisan je potek antibakterijskih sredstev - neomicin in eritromicin;
- Dva dni je priporočljivo slediti strogi dieti, v kateri lahko uživate samo tekočino - vodo, juhe, sokove itd.
To je način čiščenja črevesja, ki se izvaja po določeni shemi.
Pred operacijo zvečer ne morete jesti, piti tekočine, kaditi. Če ste žejni, je dovoljeno izpiranje ust in žrela, vendar tekočine ne pogoltnite.
1-2 tedna pred cistektomijo zdravnik opozori, da morate prenehati jemati nekatera zdravila. V to skupino spadajo aspirin, naproksen, plavix in druga zdravila.
Pred postopkom je potrebno odstraniti vegetacijo v predelu dimelj.
Kako poteka operacija?
Odstranitev mehurja pri moških in ženskah poteka v splošni anesteziji.
Pacienta položimo na operacijsko mizo na določen način: moški mora ležati na hrbtu, ženske pa dodatno položijo noge na posebno stojalo.
Kirurg potrebuje dostop do prizadetega organa in ker je odstranitev mehurja abdominalna operacija, vstavi kateter in naredi rez, ki se začne od sramne spojine sramnih kosti do popka.
Potem bo moral zdravnik "mobilizirati" organ, to je, da ga sprosti iz ligamentov, ki jih pritrdijo na enem mestu. Hkrati je zagotovljena ligacija krvnih žil, da se prepreči krvavitev.
Če govorimo o cistektomiji, z namestitvijo objemke na sečnico izluščimo mehur, pri radikalnem posegu pa odstranimo tudi druge prizadete organe in medenične bezgavke.
Pooperativna preusmeritev urina
Mehur je pomemben organ s številnimi funkcijami. Ko ga oseba izgubi, strokovnjaki ponujajo alternativne metode odvajanja urina.
Poseg izvedemo takoj po odstranitvi mehurja in drugih organov ter bezgavk.
Tabela št. 1 Tehnike odvajanja urina
| Ime metode | Kako se izvaja | Prednosti | Napake |
| Ilealni kanal z ustvarjanjem "mokre stome" (Operacija na Brickerju) |
Zdravnik naredi resekcijo ileuma (12-15 cm), nato pa s pomočjo anastomoze obnovi njegovo celovitost. Nato se en konec črevesja zašije, drugi pa vodi do kože trebušne stene. Sledi postopek šivanja sečevodov na mesto, kjer je bil odrezan del črevesa. |
Postopek odvajanja urina je tehnološko preprost. Operacija ne traja dolgo. Ne zahteva naknadne kateterizacije. |
Kozmetična in fizična napaka je vzrok za psihološko nelagodje. Pacient ves čas nosi pisoar. Obstaja nevarnost, da urin zaide v ledvice, kar lahko povzroči vnetje ali nastanek kamnov. |
| Retencijski ileo-intestinalni rezervoar | Za uriniranje se uporablja gastrointestinalni trakt - želodec, ileum, rektum itd. | Pacient ima določen nadzor nad procesom uriniranja; Obstaja možnost samopraznjenja rezervoarja. |
Stoma je občasno zamašena; Operacija je tehnično zapletena; Obstaja nevarnost zapletov. |
| Odvajanje urina v umetni ortotopni umetni mehur | večina sodobna metoda, ki omogoča zamenjavo prizadetega organa z umetnim - neocisto. Zunanji sfinkter zadržuje urin. |
Postopek uriniranja je podoben običajnemu; Stoma ni potrebna Povratni refluks urina se ne pojavi. |
Dolgotrajna operacija; Nekaj mesecev po posegu pacient trpi za inkontinenco; Nadzor nad uriniranjem se obnovi od šestih mesecev do enega leta; Občasno je potreben kateter. |
Zdravnik predpiše način uriniranja glede na bolnikovo stanje, zato koristi niso vedno temeljne.
Nevrogena oslabelost sečnega mehurja, ki ni uvrščena drugje (N31.2)
Medicinska rehabilitacija, Nevrologija
splošne informacije
Kratek opis
Vserusko združenje urologov
Društvo specialistov nevrourologije in funkcionalnih motenj akta uriniranja
Vserusko združenje nevrologov
Vse-ruski družbena organizacija spodbujanje razvoja medicinske rehabilitacije "Zveza rehabilitologov Rusije"
PERIODIČNA URINSKA KATETERIZACIJA PRI NEVROGENI DISFUNKCIJI URINIRANJA NA OZADJU POSTTRAVMATSKE MIELOPATIJE (Moskva 2014)
UVOD
Posttravmatska mielopatija je bolezen visokega socialnega in medicinskega pomena, ki je povezana z njenimi invalidnimi posledicami disfunkcije številnih organov in sistemov, vključno z urinarnim sistemom.
Tradicionalno je pomembnost urinske disfunkcije pri posttravmatski mielopatiji povezana z visokim tveganjem za življenjsko nevarne zaplete. Vendar pa v zadnjih desetletjih urološki problemi v strukturi umrljivosti pri poškodbah hrbtenjače predstavljajo približno 15%, kar je v veliki meri posledica uvedbe metode periodične kateterizacije hrbteničnih bolnikov v široko medicinsko prakso.
Predstavljeno gradivo razkriva osnovna pravila in standarde za uporabo intermitentne kateterizacije mehurja pri bolnikih z motnjami uriniranja v ozadju posttravmatske mielopatije.
MOTNJE URINIRANJA PRI POSTTRAVMATSKI MIELOPATIJI
Uriniranje je kompleksno refleksno dejanje zaradi usklajenega medsebojnega delovanja detruzorja in sečničnega sfinktra, katerega aktivnost se izvaja z vzbujanjem ali zaviranjem simpatičnih in parasimpatičnih centrov za uriniranje hrbtenjače. V tej interakciji simpatični in parasimpatični živčni sistem delujeta kot antagonista, izmenjevanje njihovega vzbujanja ali inhibicije pa nadzira poncialni mikcijski center. Prekrivni kortikalni in subkortikalni centri možganov določajo samovoljno kontrolo dejanja uriniranja.
Mehanizem disfunkcije uriniranja pri posttravmatski mielopatiji temelji na kršitvi komunikacije med hrbtenično in ležečo ravnjo regulacije uriniranja zaradi poškodbe prevodnih poti ali centrov za uriniranje hrbtenjače.
V akutnem obdobju poškodbe hrbtenjače se razvije spinalni šok z zaviranjem refleksne aktivnosti hrbtenjače in parezo detruzorja, ob ohranjanju preostalega tonusa sfinkterjev sečnice in posledično zadrževanja urina. Po olajšanju spinalnega šoka se klinične manifestacije motenj uriniranja razlikujejo glede na stopnjo in popolnost poškodbe struktur hrbtenjače.
Za poškodbo hrbtenjače nad hrbteničnimi centri za uriniranje je značilna njihova avtonomija, izguba sinergije med interakcijo mehurja in sfinktrov sečnice ter oslabljena voljna kontrola. Hkrati je nastajajoča raznolikost kliničnih manifestacij določena z resnostjo tona sfinkterjev sečnice in detruzorja ter ohranjanjem koordinacije njihove interakcije. Pri lezijah materničnega vratu in zgornjega dela prsnega koša izguba inhibitornega vpliva prekrivnih možganskih centrov povzroči hiperaktivnost detruzorja s tvorbo čezmerno aktivnega mehurja. Hkrati morebitna diskordinacija sfinkterjev detruzorja in sečnice vodi do razvoja disinergije detruzorja in sfinktra. Detruzorsko-sfinkterska disinergija je najnevarnejša klinična oblika motnje uriniranja, ki je povezana s kombinacijo visokega intravezikalnega tlaka s funkcionalno infravezikalno obstrukcijo.
Pri mielopatiji s poškodbo simpatičnega centra za uriniranje na ravni segmentov Th12-L2 se izgubi sposobnost raztegljivosti detruzorja, zmanjša se kontraktilnost notranjega sečničnega sfinktra in lahko opazimo preostali tonus zunanjega sečnega sfinktra. . Klinično obliko takšne lezije določa kršitev rezervoarske funkcije mehurja.
Poškodba hrbtenjače med mikcijskimi centri simpatikusa (segmenti Th12-L2) in parasimpatikusa (segmenti S2-S4) se klinično kaže s pojavom detruzorsko-sfinkterske disinergije. Povzroča ga preostali tonus zunanjega sečničnega sfinktra s povečano kontraktilno aktivnostjo detruzorja. Značilna klinična manifestacija takšne lezije je prisotnost preostalega urina zaradi motenega praznjenja mehurja.
Poraz parasimpatičnega centra mikcije (segmenti S2-S4) pogosto vodi do kršitve kontraktilnosti detruzorja, medtem ko so možne različne možnosti za stanje zunanjega sfinktra sečnice. Zmanjšanje kontraktilnosti detruzorja in zaviranje refleksa uriniranja povzroči nastanek rezidualnega urina, kar zahteva uporabo metod za njegovo aktivno evakuacijo.
Klinična oblika nevrogene urinske disfunkcije se lahko sčasoma spremeni zaradi nevroplastičnosti, pa tudi zaradi lokalnih anatomskih in funkcionalnih sprememb v spodnjem urinarnem traktu, na primer progresivne miodistrofije detruzorja v ozadju funkcionalne infravezične obstrukcije.
Kombinirana urodinamična preiskava omogoča podrobno opredelitev motenj uriniranja in potrditev klinične oblike disfunkcije. Edina splošno sprejeta klasifikacija nevrogenih motenj uriniranja je klasifikacija G. Madersbacherja, ki temelji na funkcionalnem principu. Klasifikacija upošteva osem kombinacij funkcionalnega stanja zunanjega sečničnega sfinktra in detruzorja. Hkrati sta tako sfinkter kot detruzor lahko v enem od treh stanj: hipertoničnosti, normotoničnosti in hipotoničnosti.
Zapleti
ZAPLETI PERIODIČNE KATETERIZACIJE
Kljub dejstvu, da je intermitentna kateterizacija postavljena kot varna manipulacija, ki je lahko dostopna za obvladovanje ne le zdravstvenega osebja, temveč samega bolnika in sorodnikov ali drugih oseb, ki skrbijo za bolnika, lahko povzroči številne zaplete. Med njimi ločimo okužbe sečil in njihovo travmatsko poškodbo.
Okužba sečil pri bolnikih z intermitentno kateterizacijo mehurja
Okužba sečil je najpogostejši zaplet intermitentne kateterizacije, povezana z mikrobno kontaminacijo urina med manipulacijo. Tveganje za nastanek okužbe sečil narašča s trajanjem intermitentne kateterizacije. Med intermitentno kateterizacijo 5 let opazimo vsaj eno epizodo manifestacije okužbe sečil pri 81% bolnikov. 22 % bolnikov poroča o 2-3 takih epizodah na leto, 12 % pa o 4 ali več primerih okužbe sečil na leto.
Asimptomatska bakteriurija je najpogostejša manifestacija okužbe sečil med intermitentno kateterizacijo mehurja pri bolnikih s posttravmatsko mielopatijo. Ni priporočljivo postavljati diagnoze asimptomatske bakteriurije samo na podlagi levkociturije. Prisotnost asimptomatske bakteriurije pomeni odsotnost kliničnih manifestacij uroinfekcije ob dveh zaporednih pozitivnih rezultatih bakteriološke preiskave urina (> 100.000 CFU / ml), odvzetih v intervalu 24 ur. Ponovljena bakteriološka preiskava mora potrditi sev predhodno identificiranega patogena.
Tveganja za razvoj okužbe sečil pri asimptomatski bakteriuriji vključujejo:
Napake v tehniki izvajanja manipulacije
Kršitev zahtev za asepso
neupoštevanje režima pitja
Neupoštevanje pogostosti kateterizacij
Prelivanje mehurja več kot 400 ml med kateterizacijami.
Tveganje za nastanek bakteriurije z enkratno kateterizacijo mehurja je 1-3%, do konca tretjega tedna redne uporabe pa se pri večini bolnikov pojavi bakteriurija. Zdravljenje asimptomatske bakteriurije, povezane z intermitentno kateterizacijo, ni priporočljivo. S kliničnimi manifestacijami okužbe sečil je predpisana antibiotična terapija z zdravili širokega spektra 7-10 dni.
Pri intermitentni kateterizaciji se okužba sečil pri moških lahko kaže z vnetnimi zapleti iz sečnice, prostate in epididimisa. Pri čisti kateterizaciji mehurja se epididimitis pojavi pri 18-28% bolnikov, kar je nekoliko manjše tveganje za razvoj tega zapleta pri uporabi Creda (38,5%) in trajni kateterizaciji mehurja (30,4%). Uporaba lubriciranih sečničnih katetrov lahko zmanjša incidenco tega zapleta na 3,8 %.
Metode preprečevanja okužbe sečil vključujejo uporabo mazanih katetrov za periodično kateterizacijo. Uporaba takih katetrov za intermitentno kateterizacijo namesto običajnega mazanega katetra Nelaton lahko zmanjša tveganje za okužbo sečil za 2-krat. Uporaba lubriciranih katetrov zmanjša incidenco simptomatske okužbe sečil v zgodnjem obdobju poškodbe hrbtenjače za 21 % in povzroči poznejši razvoj prve epizode klinično pomembne okužbe sečil za 33 %.
Okužba sečil pri poškodbi hrbtenjače je zapletena okužba sečil, zato je treba pri izbiri taktike zdravljenja upoštevati ruske nacionalne smernice in smernice Evropskega urološkega združenja. Protibakterijska profilaksa, povezana z uporabo metode intermitentne kateterizacije, se ne izvaja zaradi velikega tveganja pridobivanja sevov mikrobov, odpornih na antibiotike.
Travmatske poškodbe urinarnega trakta pri bolnikih z intermitentno kateterizacijo mehurja
Poškodbe sečnice so pogostejše pri moških, kar je razloženo z večjo dolžino sečnice kot pri ženskah, njeno fiziološko krivino in hipertoničnostjo zunanjega sfinktra sečnice. Poškodbe med kateterizacijo se lahko razlikujejo od majhne napake v sluznici do njene perforacije z nastankom lažnega prehoda. Ločeno lahko izpostavimo takšen zaplet, kot je striktura sečnice.
Klinični znaki poškodbe sečnice med kateterizacijo vključujejo prisotnost uretroragije in mikrohematurije. Uretroragija se pogosteje opazi v prvi fazi uporabe periodične kateterizacije. Kasneje z daljšo uporabo metode lahko pri tretjini bolnikov opazimo manifestacije v obliki klinično nepomembne uretroragije. Prisilni, grobi prehod katetra je lahko zapleten zaradi globoke poškodbe stene sečnice s tvorbo submukoznega tunela - lažnega prehoda sečnice. Lažni potek je pogosteje lokaliziran v čebulastem, membranskem in prostatičnem delu moške sečnice.
Tveganje travmatske poškodbe sečnice zmanjšamo z uporabo mazanih katetrov, ki so varnejši in priročnejši za redno uporabo zaradi enakomernega nanosa hidrofilne prevleke, ki je tovarniško trdno pritrjena na kateter po vsej dolžini. Varnostni profil sodobnih mazanih katetrov različnih tipov je v fazi proučevanja. Prve študije o tem vprašanju kažejo na visoko varnost in priročnost uporabe mazanih katetrov z že aktivirano hidrofilno prevleko in sistemov za intermitentno kateterizacijo.
Pri dolgoročni uporabi čiste intermitentne kateterizacije se strikture sečnice razvijejo pri 19–21 % moških. Pri aseptični kateterizaciji z mazanimi katetri je tveganje za nastanek strikture sečnice približno 15 %. Hkrati je v petletnem obdobju spremljanja morda potrebno kirurško zdravljenje le pri 4% teh bolnikov. Vzrok za nastanek zožitve sečnice ni videti le v njeni poškodbi, temveč tudi v kroničnem vnetju sečnice. V zvezi s tem je pomembno opozoriti, da se stopnja vnetnega odziva sečnice zmanjša z uporabo hidrofilno prevlečenih sečničnih katetrov.
Število travmatičnih zapletov je mogoče zmanjšati ne le z uporabo sodobnih mazanih odtokov, temveč tudi z dobrim obvladovanjem tehnike intermitentne kateterizacije in upoštevanjem pravil asepse.
medicinska rehabilitacija
OSNOVNA NAČELA UROLOŠKE OSKRBE PRI POSTTRAVMATSKI MIELOPATIJI
Glavne naloge urološke oskrbe bolnikov s poškodbo hrbtenjače:
Preprečevanje zapletov zgornjih sečil
izbira optimalne metode za kompenzacijo delovanja spodnjega urinarnega trakta
zmanjšanje inkontinence
Izboljšanje kakovosti življenja.
Življenjsko nevarni zapleti nevrogene urinske disfunkcije v akutnem in zgodnjem obdobju poškodbe hrbtenjače so urosepsa in uremija. V kasnejših obdobjih okrevanja je razvoj ledvične odpovedi v ozadju hidronefroze, kroničnega pielonefritisa in nefrolitiaze še posebej nevaren. Glavni razlogi za razvoj zapletov iz zgornjega urinarnega trakta so vezikoureteralni refluks kot posledica nevrogene hiperaktivnosti detruzorja in oslabljena evakuacijska funkcija mehurja.
Tveganje za vezikoureteralni refluks se uresniči s povečanjem tlaka detruzorja na mestu puščanja nad 40 cm vodnega st. Antimuskarinska zdravila so prva linija zdravljenja nevrogene čezmerne aktivnosti detruzorja. Med značilnostmi njihove uporabe pri poškodbi hrbtenjače so trajanje terapije, pomembni terapevtsko učinkoviti odmerki, neželeni učinki, vključno s postopnim povečanjem rezidualnega urina.
Druga linija zdravljenja vključuje injekcije botulinskega toksina tipa A v steno detruzorja pod endoskopskim nadzorom. Priporočeni odmerek zdravila za zdravljenje nevrogene hiperaktivnosti detruzorja je 200 enot. Zapleti metode vključujejo kršitev kontraktilne aktivnosti detruzorja s kršitvijo praznjenja mehurja.
Hiperaktivnost detruzorja, zlasti v kombinaciji z detruzorsko-sfinktersko dissinnergijo, kot tudi kršitev funkcije evakuacije mehurja s tvorbo preostalega urina, so najbolj neugodni z vidika razvoja zapletov. Taktika, namenjena zaustavitvi pojavov hiperaktivnosti detruzorja in prenosu mehurja v stanje rezervoarja z nizkim tlakom, je upravičena, kljub visokemu tveganju za razvoj kronične retencije urina, ki zahteva uporabo dodatnih metod za preusmeritev urina. Takšne metode vključujejo kateterizacijo s stalnim sečničnim katetrom, epicistostomo in intermitentno kateterizacijo mehurja.
Dodatno praznjenje mehurja izoliramo z ročno tehniko Creda. Pri dolgotrajni uporabi je Kreda najnevarnejša v smislu razvoja invalidnih zapletov nevrogene urinske disfunkcije in se ne priporoča pri bolnikih s poškodbo hrbtenjače.
Dolgotrajna drenaža mehurja s stalnim sečničnim katetrom je povezana z velikim tveganjem okužbe sečil z bolnišnično okužbo. Stalni sečnični kateter povzroči kontaminacijo urina z uropatogenom pri skoraj vseh bolnikih 28. dan po drenaži. V približno 50% primerov je kateter prekrit s solmi. Drugi zapleti stalnega uretralnega katetra vključujejo strikture sečnice in preležanine, kamne v sečnem traktu, epididimitis, prostatitis, skrotalni absces in zmanjšano kapaciteto mehurja.
Velja za varnejšo drenažo mehurja skozi epicistostomo fistulo. V tem primeru so zapleti iz genitalij in sečnice redki. Glavne težave pri uporabi stalne drenaže epicistostome so povezane s sekundarnim krčenjem mehurja in vztrajnostjo nozokomialne okužbe, ki se razvije v njegovem ozadju. Evropsko združenje za urologijo priporoča omejitev uporabe metode. Epicistostomija velja za alternativno tehniko intermitentne kateterizacije za drenažo urinarnega trakta pri bolnikih z oslabljeno funkcijo evakuacije mehurja pri cervikalni mielopatiji s tetraparezo.
Neprekinjeno drenažo mehurja 10 let ali več povezujejo s povečanim tveganjem za raka na mehurju.
Intermitentna kateterizacija velja za najbolj priporočljivo metodo praznjenja mehurja pri posttravmatski mielopatiji. Med prednostmi uporabe intermitentne kateterizacije pred trajno drenažo mehurja v dolgotrajnem obdobju okrevanja po poškodbi hrbtenjače so:
Zmanjšana odvisnost od zdravstvenega osebja in negovalcev
izboljšanje samopostrežbe
zmanjšanje zapletov, povezanih s katetrom
Izboljšanje kakovosti življenja.
Na primer, število zapletov, izračunano v povprečju na bolnika z intermitentno kateterizacijo, je 1,1 primera, z uporabo trajne drenaže urina pa se ta številka poveča za 3-krat.
PERIODIČNA KATETERIZACIJA MEHURJA
Intermitentna kateterizacija mehurja je metoda rednega praznjenja mehurja z uporabo uretralnega katetra. Izraz intermitentna kateterizacija mehurja se nanaša na transuretralno vstavitev katetra. V praksi se periodična kateterizacija lahko izvaja skozi kateterizacijsko stomo (po operaciji Mitrofanov). Intermitentna kateterizacija je najbolj priporočljiva metoda zdravljenja nevrogene urinske disfunkcije, ki se kaže s kršitvijo evakuacijske funkcije mehurja.
V stalni klinični praksi se metoda uporablja že od 50. let prejšnjega stoletja. prejšnje stoletje. Sprva je bila intermitentna kateterizacija uporabljena samo v sterilnih pogojih. Kasneje, leta 1972, je J. Lapides populariziral metodo "čiste" intermitentne kateterizacije. Za razliko od sterilne kateterizacije je ta tehnika vključevala uporabo nesterilnega katetra, ki je bil predhodno opran z milom in vodo ter posušen. Razvoj novih tipov mazanih katetrov in sistemov za intermitentno kateterizacijo je omogočil uvedbo metode aseptične intermitentne kateterizacije.
Evropsko urološko združenje trenutno šteje metodo aseptične intermitentne kateterizacije za zlati standard pri zdravljenju nevrogene urinske disfunkcije. Metoda periodičnega praznjenja mehurja z uretralnim katetrom je simptomatska terapija, katere namen je nadomestiti izgubljeno evakuacijsko funkcijo organa in preprečiti s tem povezane zaplete iz urinskega sistema.
Vrste intermitentne kateterizacije
Glede na pogoje in sterilnost katetra obstajajo tri vrste periodične kateterizacije:
sterilen
čisto
aseptično.
Sterilna kateterizacija je najvarnejša metoda intermitentnega odvajanja urina. To je povezano z majhnim tveganjem za razvoj okužbe sečil in poškodbe sečnice. Takšno kateterizacijo je treba izvajati v sterilnem prostoru z uporabo sterilnih rokavic in sterilnih katetrov za enkratno uporabo ter sterilne posode za odvajanje urina. V praksi je dolgoročna rutinska uporaba metode težka, toliko težje jo je izvajati sam.
Čista kateterizacija je bolj dostopna metoda za varno samoinjiciranje. Ni nujno, da ima sterilno sobo, prisotnost rokavic (dovoljeno je izvajati brez rokavic) in sterilno posodo za odvajanje urina. Uporabite lahko čist, nesterilen kateter in genitalna raztopina je lahko nesterilna. Vendar pa ta tehnologija vodi do očitno več zapletov iz urinskega sistema.
Alternativa tema dvema metodama je aseptična kateterizacija, glavni pogoj za katero je uporaba sterilnega uretralnega katetra za enkratno uporabo in antiseptične raztopine za zdravljenje genitalij. Njegove prednosti vključujejo majhno tveganje kontaminacije katetra s povzročitelji okužb. Aseptično intermitentno kateterizacijo lahko izvajamo samostojno ali z zunanjo pomočjo, vključno s sorodniki in drugimi negovalci brez posebne medicinske izobrazbe.
Indikacije za intermitentno kateterizacijo pri posttravmatski mielopatiji
Indikacija za intermitentno kateterizacijo pri bolnikih s poškodbo hrbtenjače je kršitev funkcije praznjenja mehurja zaradi njegove hipokontraktilnosti ali atonije. Druga indikacija za intermitentno kateterizacijo je treba obravnavati kot detruzorsko-sfinktersko disinergijo z motnjami praznjenja in potrebo po nadzoru stanja mehurja z nevrogeno hiperaktivnostjo detruzorja.
Izbira katetra
Katetri za intermitentno kateterizacijo mehurja pri posttravmatski mielopatiji morajo izpolnjevati naslednje zahteve:
sterilnost
biološka inertnost
Kombinacija elastičnosti in spomina oblike
atravmatski.
Pogosteje se uporabljajo elastični katetri klasične oblike, kot je Nelaton, z zaobljenim in zatesnjenim distalnim koncem, ki ima dve stranski drenažni luknji. Tak kateter se uporablja pri moških, ženskah in otrocih, spreminja se le premer in dolžina drenaže. Moški katetri se od ženskih razlikujejo po večji dolžini drenažne cevi. Optimalen za intermitentno kateterizacijo odraslih je kateter s premerom 12-14 Fr, otroci - 8-10 Fr.
Za intermitentno kateterizacijo se ne uporabljajo gumijasti katetri, prednost imajo polivinilkloridni in silikonski katetri.
Prehod katetra skozi sečnico v mehur je povezan z določenim tveganjem za poškodbe sluznice sečil, predvsem na mestu naravnih fizioloških odstopanj in zožitev (bulbozni in membranski deli moške sečnice). To tveganje zmanjšamo z mazivi ali uporabo katetrov s posebno hidrofilno prevleko – lubrikantom. Za intermitentno kateterizacijo je prednostna uporaba sterilnih mazanih katetrov (mazanih ali hidrofilnih katetrov). Lubrikant je higroskopičen polimer, ki ob stiku z vodo le-to vpije in se spremeni v gel, ki zmanjša silo trenja pri prehodu skozi sečnico.
Hidrofilni katetri so dveh vrst. Prva vrsta hidrofilnih katetrov zahteva dodatno uporabo vode, ki jo vlijemo v embalažo s suho drenažo, premazano z lubrikantom. Ob stiku z vodo se lubrikant aktivira, poveča volumen in se spremeni v gel. Aktivirano mazivo bistveno zmanjša torno silo med površino katetra in sluznico sečnice v primerjavi z običajnim katetrom, namazanim z gelom.
Aktivirani hidrofilni katetri so pripravljeni za uporabo takoj po odprtju embalaže s tekočino, prevlečeni so z aktiviranim lubrikantom. Ti katetri so boljši v smislu enostavne uporabe in varnosti uporabe kot običajni mazani katetri v daljšem obdobju spremljanja.
Na osnovi mazanih katetrov so bili razviti sistemi za intermitentno kateterizacijo po principu tri v enem. Sestavljeni so iz hidrofilnega katetra, povezanega s pisoarjem, znotraj katerega je posoda s sterilno raztopino. Pred uporabo katetra se posoda zdrobi in tekočina iz nje aktivira mazivo. Značilnost embalaže takšnih katetrov je zmožnost popolne odprave stika pacientovih rok s površino katetra in urin takoj vstopi v zaprt rezervoar.
Številni avtorji, ki dajejo prednost čisti ali aseptični kateterizaciji, različnim odtokom in mazivom, se strinjajo, da mora imeti pacient možnost izbire optimalnega katetra zanj glede na osebne preference in enostavnost uporabe.
Število kateterizacij
Pravilen režim kateterizacije, ki vodi do boljših kazalcev funkcionalnega pregleda sečil in zadrževanja urina, ustreza najboljša kakovostživljenje. Pogostost kateterizacije mora biti 4-6 krat na dan in ustrezati povprečnemu številu dnevnih uriniranja. Pogostost kateterizacije ni določena naključno. Znano je, da 3 kateterizacije mehurja povzročijo večje tveganje za okužbo sečil kot 5 kateterizacij.
Manj pogoste kateterizacije vodijo do kopičenja več urina in povečajo tveganje za infekcijske in vnetne zaplete. Intermitentna kateterizacija je najbolj varna, če polnitev mehurja med kateterizacijama ne presega 400 ml. Pogoste kateterizacije povečajo tveganje za navzkrižno okužbo sečil in druge zaplete.
Kontraindikacije za intermitentno kateterizacijo
Izvajanje intermitentne kateterizacije mehurja pri poškodbi hrbtenjače ni zaželeno v primeru:
akutni spinalni šok
Neoplazme spodnjega urinarnega trakta
priapizem
akutni gnojni prostatitis in uretritis
akutni epididimoorhitis
ruptura sečnice
uretralna fistula.
Posebno pozornost je treba posvetiti periodični kateterizaciji pri bolnikih, ki so bili podvrženi protetiki penisa in rekonstruktivnim kirurškim posegom na sečnici.
Značilnosti periodične kateterizacije pri travmatični bolezni hrbtenjače
Periodična kateterizacija mehurja se lahko uporablja v zgodnjih fazah po poškodbi hrbtenjače, v praksi pa uporabo metode med spinalnim šokom ovirajo intenzivnost rehabilitacijskih ukrepov, pomembna diureza in potreba po njenem natančnem nadzoru.
V zgodnjem obdobju poškodbe hrbtenjače je treba dati prednost sterilni intermitentni kateterizaciji, nato pa lahko bolnika prevedemo na aseptično ali čisto kateterizacijo. V evropskih državah 95% bolnikov s posttravmatsko mielopatijo med intermitentno kateterizacijo uporablja mazane katetre, izvaja aseptično kateterizacijo. Uporaba mazanih katetrov za intermitentno kateterizacijo je bolj smiselna in varna, kar potrjuje več študij na podlagi primerjalne ocene hematurije po uporabi različnih vrst drenaž. Hkrati se samokateterizacije poslužuje 85 % bolnikov s paraplegijo in 46 % bolnikov s cervikalno mielopatijo in zmanjšanjem ročnih zmožnosti zgornjih udov.
Stopnja prizadetosti hrbtenjače ni nujno omejevalni dejavnik za intermitentno samokateterizacijo. Zbrane izkušnje kažejo, da so bolniki pri cervikalni mielopatiji z motorično lezijo pod segmentom C5 sposobni obvladati samokateterizacijo.
Dolgoročno je za bolnika z oslabljeno funkcijo evakuacije mehurja zaradi poškodbe hrbtenjače pomembno prava izbira metoda ustrezne drenaže mehurja. V dolgotrajnem obdobju okrevanja po poškodbi hrbtenjače ostaja tveganje za nastanek poznih zapletov.
Samoprekinitvena kateterizacija
Intermitentno kateterizacijo lahko obravnavamo kot medicinsko manipulacijo, ki je na voljo za samostojno izvedbo. Vendar je ni mogoče nedvoumno šteti za popolnoma varno metodo, zahteva resno informacijsko in nekaj tehničnega usposabljanja medicinskega osebja in samega bolnika, pa tudi tistih, ki mu zagotavljajo stalno nego.
Pomembno je poučiti pacienta o tehniki izvajanja samokateterizacije, ki vključuje: pripravo katetra, pravilno ravnanje z rokami in genitalijami, obvladovanje tehnike speljevanja katetra skozi urinarni trakt in njegove odstranitve. Pozorna pozornost na spremembe, ki jih lahko opazi bolnik s posttravmatsko mielopatijo in tisti, ki skrbijo zanj, ter pravočasno obveščanje lečečega zdravnika o njih, bo pomagalo preprečiti resne zaplete. Ti simptomi vključujejo:
hipertermija
mrzlica
povečana spastičnost
· glavobol
splošno slabo počutje
zvišanje krvnega tlaka med kateterizacijami
Povečana želja po uriniranju ali njim podobni
Obilen izcedek iz sečnice mukozne, gnojne ali hemoragične narave
pojav kosmičev in nečistoč v urinu
Pojav ostrega in neprijetnega vonja po urinu.
Samokateterizacija pri bolnikih s paraplegijo običajno ne povzroča težav. Pri tetraparezi se lahko pojavijo ročne omejitve zaradi nezadostnega stisnjenega in cilindričnega prijema prstov za držanje katetra. Za te namene so bile razvite posebne naprave za držanje katetra, ki so izbrane posamično. Manipulativne sposobnosti zgornjih okončin so pri bolnikih s posttravmatsko mielopatijo izrednega pomena pri izbiri metode odvajanja urina. Nič manj pomembna ni motivacija pacienta za uporabo tehnologije, ki jo lahko doseže z njegovim zavedanjem o namenu intermitentne kateterizacije in njenih značilnostih.
Pri ženskah, zlasti tistih s prekomerno telesno težo, se lahko pojavijo objektivne težave pri obvladovanju tehnike periodične samokateterizacije zaradi težav z natančno opredelitvijo zunanje odprtine sečnice. Za te namene so bila razvita ogledala za lažjo samokateterizacijo. Izobraževanje se mora začeti z osnovnim razumevanjem pacientove anatomije, posameznih značilnosti, kot je prekomerna telesna teža.
Raznolikost odtokov in sistemov, zasnovanih za intermitentno kateterizacijo, omogoča izbiro katetra, ki je optimalen za vsakega pacienta, glede na njegove gibalne in druge omejitve.
Napoved
Intermitentna kateterizacija in kakovost življenja
Intermitentna kateterizacija je ena najučinkovitejših in najpogostejših tehnologij za kompenzacijo urinske disfunkcije pri poškodbi hrbtenjače. To je posledica razpoložljivosti manipulacije za samostojno izvedbo, njene neinvazivnosti, majhnega števila zapletov in visoke učinkovitosti pri doseganju glavnih ciljev urološke rehabilitacije pri travmatskih boleznih hrbtenjače.
Intermitentna kateterizacija je dolgotrajna tehnika, ki se lahko uporablja vse življenje. Večina bolnikov, ki izvajajo metodo, ima pozitiven odnos do nje. Razpoložljivi podatki kažejo, da dolgoročno, do 15 let ali več, 67 % bolnikov redno nadaljuje intermitentno kateterizacijo. Hkrati starost, tako kot spol, ni omejevalni dejavnik za uporabo metode. Dokazano je, da je 57 % starejših žensk (povprečna starost 76,5 let) z oslabljeno funkcijo evakuacije mehurja sposobnih izvesti intermitentno kateterizacijo. Čeprav je nezadovoljstvo in zavračanje metode intermitentne kateterizacije pogostejše pri ženskah kot pri moških. V večini primerov je ta zavrnitev povezana s psihološkim stresom.
Pri številnih bolnikih s poškodbo hrbtenjače je inkontinenca povezana z nižjo kakovostjo življenja kot zastajanje urina. Višja kakovost življenja je opažena pri bolnikih s celino na intermitentni kateterizaciji in je neposredno povezana s takšnim urodinamičnim indikatorjem, kot je nizek tlak detruzorja na mestu puščanja. To pojasnjuje široko željo nevrorehabilitacijskih specialistov po uporabi taktike zatiranja prekomerne nevrogene detruzorske aktivnosti v ozadju intermitentne kateterizacije.
Intermitentna kateterizacija vpliva spolno življenje bolnik. Moški s poškodbo hrbtenjače, ki uporabljajo intermitentno kateterizacijo, so več kot dvakrat bolj spolno aktivni kot moški, ki je ne uporabljajo. Intermitentna kateterizacija vodi do izboljšanja kakovosti življenja z zmanjšanjem števila zapletov, vključno z življenjsko ogroženimi bolniki, in izboljšanjem samozavesti bolnikov. Dejavniki za izboljšanje samospoštovanja vključujejo zmanjšanje odvisnosti od drugih, vzdržnost in povečanje spolnih sposobnosti.
Informacije
Viri in literatura
- Klinična priporočila Vseruskega združenja nevrologov
- Klinična priporočila All-Russian Society of Urology
- Klinična priporočila Zveze rehabilitologov Rusije
- 1. Bakke A, Digranes A, Høisaeter PA. Fizični napovedovalci okužbe pri bolnikih, zdravljenih s čisto intermitentno kateterizacijo: prospektivna 7-letna študija. Br J Urol. 1997 Jan;79(1):85-90. 2. Bakke A. Čista intermitentna kateterizacija – fizični in psihološki zapleti. Scand J Urol Nephrol Suppl 1993; 150:1-69. 3. Bruijnen CLAH, Boer PW. Intermitentna samokateterizacija: nov instrument. Br J Urol 1981; 53: 198. 4. Cardenas DD, Moore KN, Dannels-McClure A, Scelza WM, Graves DE, Brooks M, Busch AK. Intermitentna kateterizacija s katetrom s hidrofilno prevleko upočasni okužbe sečil pri akutni poškodbi hrbtenjače: prospektivno, randomizirano, multicentrično preskušanje. PM R. 2011 maj;3(5):408-17. 5. Chartier-Kastler E, Denys P. Intermitentna kateterizacija s hidrofilnimi katetri kot zdravljenje kronične nevrogene retencije urina. Neurourol Urodyne. 2011 Jan;30(1):21-31. doi: 10.1002/nau.20929. Epub 2010, 6. oktober. Pregled. 6. Cindolo L, Palmieri EA, Autorino R, Salzano L, Altieri V. Standardna proti hidrofilni kateterizaciji pri adjuvantnem zdravljenju bolnikov s površinskim rakom mehurja. Urol Int. 2004;73(1):19-22. 7. De Ridder DJ, Everaert K, Fernández LG, Valero JV, Durán AB, Abrisqueta ML, Ventura MG, Sotillo AR. Intermitentna kateterizacija s katetri s hidrofilno prevleko (SpeediCath) zmanjša tveganje za klinično okužbo sečil pri bolnikih s poškodbo hrbtenjače: prospektivno randomizirano vzporedno primerjalno preskušanje. EUR Urol. 2005 december;48(6):991-5. 8. Diokno AC, Sonda LP, Hollander JB, Lapides J. Usoda bolnikov, ki so pred 10 leti začeli s čisto intermitentno samokateterizacijsko terapijo. J Urol 1983; 129: 1120-2. 9. Drake MJ, Cortina-Borja M, Savic G, Charlifue SW, Gardner BP. Prospektivna ocena uroloških učinkov staranja pri kronični poškodbi hrbtenjače z metodo upravljanja mehurja. Neurourol Urodyne. 2005; 24 (2): 111-6. 10. Duffy L.M., Cleary J., Ahern S. et al. Čista intermitentna kateterizacija: varno, stroškovno učinkovito zdravljenje mehurja za moške stanovalce domov za starejše v VA J Am Geriatr Soc 1995; 43:865-70. 11. Feifer A, Corcos J. Sodobna vloga suprapubične cistostome pri zdravljenju nevropatske disfunkcije mehurja pri bolnikih s poškodbo hrbtenjače. Neurourol Urodyne. 2008; 27 (6): 475-9. 12. Fonte N. Urološka oskrba bolnika s poškodbo hrbtenjače. J Rana Ostomija Kontinenca Nurs. 2008 maj-junij;35(3):323-31; kviz 332-3. 13. Fowler CJ, Griffiths D, de Groat WC: Nevralni nadzor mokrenja. Nat Rev Neurosci. 2008 9: 453-466. 14. Hansen RB, Biering-Sørensen F, Kristensen JK. Praznjenje mehurja v obdobju 10-45 let po travmatični poškodbi hrbtenjače. Hrbtenjača. 2004 Nov;42(11):631-7. 15. Jamison J, Maguire S, McCann J. Politike katetra za obvladovanje dolgotrajnih težav z mokrenjem pri odraslih z nevrogenimi motnjami mehurja. Cochrane Database Syst Rev. 18. november 2013; 11: CD004375. 16. Kovindha A, Mai WN, Madersbacher H. Ponovno uporabljen silikonski kateter za čisto intermitentno kateterizacijo (CIC): ali je varen za moške s poškodbo hrbtenjače (SCI)? Hrbtenjača. 2004 Nov;42(11):638-42. 17. Krebs J, Bartel P, Pannek J. Bakterijska obstojnost v prostati po antibiotičnem zdravljenju kroničnega bakterijskega prostatitisa pri moških s poškodbo hrbtenjače. Urologija. 2014 Mar;83(3):515-20. 18. Krebs J, Bartel P, Pannek J. Količina preostalega urina po intermitentni kateterizaciji pri moških s poškodbo hrbtenjače. Hrbtenjača. 2013 oktober;51(10):776-9. 19. Kriz J, Relichova Z. Intermitentna samokateterizacija pri bolnikih s tetraplegikom: 6-letne izkušnje, pridobljene v enoti za hrbtenjačo v Pragi. Hrbtenjača. 2014, februar; 52 (2): 163-6. 20. Ku JH. Zdravljenje nevrogenega mehurja in kakovost življenja pri poškodbi hrbtenjače. BJU Int. 2006 oktober;98(4):739-45. 21. Lapides J, Diokno A, Silber S, Lowe B. Čista intermitentna samokateterizacija pri zdravljenju bolezni sečil. J Urol 1972; 107: 458-461. 22. Larsen LD, Chamberlin DA, Khonsari F, Ahlering TE. Retrospektivna analiza uroloških zapletov pri moških bolnikih s poškodbo hrbtenjače, zdravljenih z in brez stalnih urinskih katetrov. Urologija 1997 Sep; 50 (3): 418-22. 23. Lee JS, Koo BI, Shin MJ, Chang JH, Kim SY, Ko HY. Razlike v urodinamskih spremenljivkah za vezikoureteralni refluks glede na tip nevrogenega mehurja. Ann Rehabil Med. Junij 2014;38(3):347-52. 24. Nacionalni inštitut za raziskave invalidnosti in rehabilitacije. Preprečevanje in obvladovanje okužbe sečil pri ljudeh s poškodbo hrbtenjače. Soglasna izjava Nacionalnega inštituta za raziskave o invalidnosti in rehabilitaciji. 27.–29. januar 1992. J Am Paraplegia Soc 1992; 15: 194–204. 25. Turška raziskovalna skupina za nevrogeni mehur, Yıldız N, Akkoç Y, Erhan B, Gündüz B, Yılmaz B, Alaca R, Gök H, Köklü K, Ersöz M, Cınar E, Karapolat H, Catalbaş N, Bardak AN, Turna I, Demir Y, Güneş S, Alemdaroğlu E, Tunç H. Nevrogeni mehur pri bolnikih s travmatično poškodbo hrbtenjače: zdravljenje in spremljanje. Hrbtenjača. Junij 2014; 52 (6): 462-7. 26. Oh SJ, Ku JH, Jeon HG, Shin HI, Paik NJ, Yoo T. Z zdravjem povezana kakovost življenja bolnikov, ki uporabljajo čisto intermitentno kateterizacijo za nevrogeni mehur, ki je posledica poškodbe hrbtenjače. Urologija. 2005, februar; 65 (2): 306-10. 27. Pannek J, Kullik B. Ali je optimizacija upravljanja z mehurjem enaka optimizaciji kakovosti življenja? Korelacija med kakovostjo življenja, povezano z zdravjem, in urodinamskimi parametri pri bolnikih z lezijami hrbtenjače. Urologija. 2009 avgust;74(2):263-6. 28. Pearman JW. Urološko spremljanje 99 bolnikov z okvaro hrbtenjače, ki so bili prvotno zdravljeni z intermitentno kateterizacijo. Br J Urol 1976; 48: 297-310. 29. Pearmann JW Nega katetra V: Brumfitt W, Hamilton-Miller JMT, Bailey RR, uredniki. Okužbe sečil. London, Združeno kraljestvo: Chapman & Hall; 1998. str.303-14. 30. Pilloni S, Krhut J, Mair D, Madersbacher H, Kessler TM. Intermitentna kateterizacija pri starejših: dragocena alternativa stalnemu katetru? starostno staranje. 2005 Jan;34(1):57-60. 31. Samson G, Cardenas DD. Nevrogeni mehur pri poškodbi hrbtenjače. Phys Med Rehabil Clin N Am. 2007 maj; 18 (2): 255-74, vi. pregled. 32. Sarica S, Akkoc Y, Karapolat H, Aktug H. Primerjava uporabe običajnih, hidrofilnih in z gelom namazanih katetrov v zvezi z mikro travmo sečnice, okužbo sečil in zadovoljstvom bolnikov pri bolnikih s poškodbo hrbtenjače: randomizirano kontrolirana študija. Eur J Phys Rehabil Med. 2010 december;46(4):473-9. Epub 2010, 6. maj. 33. Schumm K, Lam TB. Vrste sečničnih katetrov za obvladovanje kratkotrajnih težav z mokrenjem pri hospitaliziranih odraslih: kratka različica Cochrane pregleda. Neurourol Urodyne. 2008;27(8):738-46. 34. Shin JC, Lee Y, Yang H, Kim DH. Klinični pomen parametrov urodinamske študije pri vzdrževanju delovanja ledvic pri bolnikih s poškodbo hrbtenjače. Ann Rehabil Med. Junij 2014;38(3):353-9. 35. Stensballe J, Looms D, Nielsen PN, Tvede M. Hidrofilno prevlečeni katetri za intermitentno kateterizacijo zmanjšujejo mikro travme sečnice: prospektivna, randomizirana, z udeleženci zaslepljena, navzkrižna študija treh različnih vrst katetrov. EUR Urol. 2005 december;48(6):978-83. Epub 2005, 2. avgusta. 36. Sugimura T, Arnold E, English S, Moore J. Kronična suprapubična kateterizacija pri zdravljenju bolnikov s poškodbami hrbtenjače: analiza zapletov zgornjega in spodnjega urinarnega trakta. BJU Int. Junij 2008; 101 (11): 1396-400. 37. Turi MH, Hanif S, Fasih Q, Shaikh MA. Delež zapletov pri bolnikih, ki izvajajo čisto intermitentno samokateterizacijo (CISC) v primerjavi s stalnim katetrom. J Pak Med izr. 2006 Sep;56(9):401-4. 38. Weld KJ, Wall BM, Mangold TA, Steere EL, Dmochowski RR. Vplivi na delovanje ledvic pri bolnikih s kronično poškodbo hrbtenjače. J Urol. 2000 nov;164(5):1490-3. 39. Wilde MH. Okužba sečil pri ljudeh z dolgotrajnimi urinskimi katetri. J Rana Ostomija Kontinenca Nurs. 2003 Nov;30(6):314-23. 40. Wyndaele JJ, Brauner A, Geerlings SE, Bela K, Peter T, Bjerklund-Johanson TE. Čista intermitentna kateterizacija in okužba sečil: pregled in vodnik za prihodnje raziskave. BJU Int. 2012 december;110(11 Pt C):E910-7. 41. Wyndaele JJ, Maes D. Čista intermitentna samokateterizacija: 12-letno spremljanje. J Urol 1990; 143:906-8. 42. Protimikrobna terapija in preprečevanje okužb ledvic, sečil in moških spolnih organov. Ruska nacionalna priporočila. Ed. N.A. Lopatkina, O.I. Apolihina, D.Yu. Puškar, A.A. Kamalova, T.S. Perepanov. - Moskva, 2014. - 63 str. 43. Naber K.G., Bishop M.S., Björklund-Jschhansen T.E., Botto H., Sek M., Grabe M., Lobel B., Palou D., Tenke P. Priporočila za obravnavo bolnikov z okužbami ledvic, sečil in moških spolnih organov. - Smolensk, 2008. - 224 str. 44. Perepanova T.S. okužba katetra in sečil. Urologija in nefrologija, 1994; 6:48-52. 45. Perepanova T.S., Kompleksno zdravljenje in preprečevanje bolnišnične okužbe sečil: Diss. … Dr. med. znanosti. M., 1996. 46. Tenke P., Kovacs B., Bjerklund-Jschhansen T.E., Matsumoto T., Tambia P.A., Naber K.G. Evro-azijske smernice za obvladovanje okužb, povezanih z sečničnim katetrom, in preprečevanje okužb, povezanih s katetrom. Urologija, 2008; 6:84-91.
Informacije
Delovna skupina za pripravo besedila priporočil
G.E. Ivanova, dr.med profesor (Moskva),
A.N. Komarov, dr. (Moskva),
G.G. Krivoborodov, doktor medicinskih znanosti, profesor (Moskva),
R.V. Salyukov, kandidat medicinskih znanosti, izredni profesor (Moskva)
E.V. Silina, MD, izredna profesorica (Moskva)
Znanstveno urejanje: G.G. Krivoborodov, R.V. Saljukov
Odobreno specializirana komisija za medicinsko rehabilitacijo Strokovnega sveta Ministrstva za zdravje Ruske federacije
Predsednik G.E. Ivanova
METODOLOGIJA
Metode, uporabljene za zbiranje/izbiranje dokazov:
iskanje v elektronski bazi podatkov
objave v specializiranih medicinskih revijah, monografije
Opis metod, uporabljenih za zbiranje/izbiranje dokazov: dokazno osnovo za priporočila so bile publikacije vključene v bazo MEDLINE, PABMED, DiseasesDB, eMedicine. Globina iskanja je bila 10 let.
Metode, uporabljene za oceno kakovosti dokazov:
strokovni konsenz
ocena pomembnosti v skladu z bonitetno shemo
| Stopnje dokazov | Opis |
| 1++ | Visokokakovostne metaanalize, sistematični pregledi randomiziranih kontroliranih preskušanj (RCT) ali RCT z zelo nizkim tveganjem pristranskosti |
| 1+ | Dobro izvedene metaanalize, sistematične ali RCT z nizkim tveganjem pristranskosti |
| 1- | Metaanalize, sistematične ali RCT z velikim tveganjem pristranskosti |
| 2++ | Visokokakovostni sistematični pregledi kontrolnih primerov ali kohortnih študij. Visokokakovostni sistematični pregledi kontrolnih primerov ali kohortnih študij z zelo nizkim tveganjem zavajajočih učinkov ali pristranskosti in zmerno verjetnostjo vzročnih povezav. |
| 2+ | Dobro izvedene študije primera in kontrole ali kohortne študije z zmernim tveganjem zavajajočih učinkov ali pristranskosti in zmerno verjetnostjo vzročne zveze |
| 2- | Študije nadzora primerov ali kohortne študije z visokim tveganjem zavajajočih učinkov ali pristranskosti in povprečno verjetnostjo vzročne zveze |
| 3 | Neanalitične študije (na primer: poročila o primerih, serije primerov) |
| 4 | Strokovno mnenje |
Metode, uporabljene za analizo dokazov:
Pregledi objavljenih metaanaliz
sistematični pregledi z dokaznimi preglednicami
Opis metod, uporabljenih za analizo dokazov
Pri izbiri publikacij kot možnih virov dokazov je bila metodologija, ki jo je uporabil vsak raziskovalec, pregledana, da se zagotovi njena veljavnost. Izid študije vpliva na raven dokazov, dodeljenih publikaciji, kar posledično vpliva na moč priporočil, ki iz nje izhajajo. Metodološka študija temelji na več ključnih vprašanjih, ki vplivajo na veljavnost rezultatov in zaključkov. Ključna vprašanja se razlikujejo glede na vrsto raziskave in metode vrednotenja, ki se uporabljajo za standardizacijo postopka vrednotenja objave. Uporabljen je bil vprašalnik MERGE, ki ga je razvilo Ministrstvo za zdravje Novega Južnega Walesa, kar je omogočilo optimalno ravnovesje med metodološko strogostjo in sposobnostjo praktična uporaba. Da bi čim bolj zmanjšali subjektivni dejavnik pri vrednotenju objavljenih študij, so vsako študijo neodvisno ocenili vsaj trije strokovnjaki. O rezultatih ocenjevanja je razpravljala skupina strokovnjakov. Če ni bilo mogoče doseči soglasja, je bil vključen neodvisni strokovnjak.
Tabele z dokazi: evidencne tabele so izpolnili člani delovne skupine.
Metode, uporabljene za oblikovanje priporočil: strokovni konsenz.
| Moč | Opis |
| AMPAK | Vsaj ena metaanaliza, sistematični pregled ali RCT z oceno 1++, ki se neposredno uporablja za ciljno populacijo in dokazuje trdnost rezultatov, ali zbirka dokazov, vključno z rezultati študije z oceno 1+, ki se neposredno uporabljajo za ciljno populacijo in dokazujejo splošno trajnost rezultatov |
| AT | Skupina dokazov, ki vključuje rezultate študij z oceno 2++, ki so neposredno uporabni za ciljno populacijo in dokazujejo splošno trdnost rezultatov, ali ekstrapolirane dokaze iz študij z oceno 1++ ali 1+. |
| OD | Zbirka dokazov, ki vključuje rezultate študij z oceno 2+, ki so neposredno uporabni za ciljno populacijo in dokazujejo splošno zanesljivost rezultatov, ali ekstrapolirane dokaze iz študij z oceno 2++. |
| D | Dokazi 3. ali 4. stopnje ali ekstrapolirani dokazi iz študij, ocenjenih z 2+. |
Kazalniki dobre prakse (Dobro praksa točke -
GPP-ji):
Priporočena dobra praksa temelji na kliničnih izkušnjah članov delovne skupine za razvoj smernic.
Ekonomska analiza:
Analiza stroškov ni bila izvedena in publikacije o farmakoekonomiki niso bile analizirane.
Ključna priporočila:
Moč priporočil (A-D), stopnje dokazov (1++, 1+, 1-, 2++, 2-, 3.4) in kazalniki dobre prakse – točke dobre prakse (GPP) so podane ob predstavitvi besedila priporočila.
Oskrba bolnikov s poškodbo hrbtenjače s katetri za intermitentno kateterizacijo
V Ruski federaciji na podlagi zvezni zakon z dne 24.11.1995 št. 181-ФЗ "O socialnem varstvu invalidov v Ruski federaciji" država zagotavlja invalidom, da prejmejo katetre za periodično kateterizacijo kot tehnično sredstvo za rehabilitacijo, ki ga določa "Zvezna Seznam tehničnih sredstev za rehabilitacijo", odobren s sklepom vlade Ruske federacije z dne 30. decembra 2005 št. 2347r.
V skladu s klasifikacijo tehničnih sredstev za rehabilitacijo, odobreno z odredbo Ministrstva za delo in socialno zaščito Ruske federacije N214n z dne 24. maja 2013, so mazani katetri za samokateterizacijo in kompleti pisoarjev za samokateterizacijo, ki vključujejo vrečka za pisoar, mazan kateter za samokateterizacijo, posoda z raztopino natrijevega klorida so razvrščeni kot posebna sredstva, ki se uporabljajo v nasprotju s funkcijo izločanja.
Priložene datoteke
Pozor!
- S samozdravljenjem lahko povzročite nepopravljivo škodo svojemu zdravju.
- Informacije, objavljene na spletni strani MedElement in v mobilnih aplikacijah »MedElement (MedElement)«, »Lekar Pro«, »Dariger Pro«, »Bolezni: Priročnik za terapevta« ne morejo in ne smejo nadomestiti osebnega posveta z zdravnikom. Če imate kakršne koli bolezni ali simptome, ki vas motijo, se obrnite na zdravstvene ustanove.
- O izbiri zdravil in njihovem odmerjanju se je treba posvetovati s strokovnjakom. Samo zdravnik lahko predpiše pravo zdravilo in njegovo odmerjanje ob upoštevanju bolezni in stanja bolnikovega telesa.
- Spletna stran MedElement in mobilne aplikacije »MedElement (MedElement)«, »Lekar Pro«, »Dariger Pro«, »Bolezni: Priročnik za terapevta« so izključno informacijski in referenčni viri. Podatki, objavljeni na tej strani, se ne smejo uporabljati za samovoljno spreminjanje zdravniških receptov.
- Uredniki MedElementa niso odgovorni za kakršno koli škodo na zdravju ali materialno škodo, ki bi nastala zaradi uporabe tega mesta.
1. Infekcijski zapleti kateterizacije mehurja:
a. uretritis.
b. Epididimitis.
v. Cistitis.
d) pielonefritis.
e. Sepsa.
Najbolj pogosto zaplet kateterizacije mehurja- prodiranje bakterij v sečila, včasih v krvni obtok. Kateterizacija je glavni vzrok bolnišnične okužbe sečil in po Gramu negativne sepse pri odraslih. Pogostnost bakteriurije pri kratkotrajni kateterizaciji (kateter se odstrani takoj po prejemu urina) je pri tej skupini bolnikov 1-5%.
Tveganje nalezljivih zapletov sorazmerno s trajanjem kateterizacije. Pri novorojenčkih in otrocih je približno 50-75 % bolnišničnih okužb sečil posledica kateterizacije (največja pogostnost pri novorojenčkih). V pediatrični praksi se okužbe sečil po kateterizaciji razvijejo pri 10,8 % bolnikov, sekundarna bakteriemija pa pri 2,9 %.
Tveganje okužbe zmanjša s strogo asepso med posegom, uporabo zaprtega sistema za zbiranje urina in čimprejšnjo odstranitvijo katetra.
Kateterizacija mehurja. Uvedba katetra v sečnico (sečnico) se izvaja za:
evakuacija urina s kršitvijo neodvisnega uriniranja;
pranje mehurja;
pridobivanje urina iz mehurja za laboratorijske preiskave.
kateterizacija kontraindicirano z akutnim vnetjem sečnice (neizogibna okužba mehurja), s poškodbo sečnice, s spazmom sfinktra mehurja. Za kateterizacijo se uporabljajo mehki (gumijasti ali plastični) in trdi (kovinski) katetri.
Kateterizacija je vstavitev katetra v mehur. Kateterizacija se izvaja za odstranitev urina iz mehurja v terapevtske in diagnostične namene ter za izpiranje mehurja. Kateterizacija zahteva posebne varnostne ukrepe, da se okužba ne vnese v mehur, saj ima njegova sluznica šibko odpornost na okužbe. Zato je treba kateterizacijo opraviti le, kadar je to potrebno. Za kateterizacijo se uporabljajo mehki in trdi katetri.
Mehki kateter je elastična gumijasta cevka dolžine 25-30 cm in premera 0,33 do 10 mm (št. 1-30). Konec katetra, ki ga vstavimo v mehur, je zaobljen, slep, z ovalno luknjo ob strani; zunanji konec je odrezan poševno ali v obliki lijaka, da olajša vstavljanje konice brizge pri vnosu raztopine zdravila v mehur.
Pred uporabo katetre prelijemo z vrelo vodo in kuhamo 10-15 minut, po uporabi temeljito speremo s toplo vodo in milom ter obrišemo z mehko krpo. Gumijaste katetre shranjujte v dolgih emajliranih in steklenih škatlah s pokrovom, napolnjenih z 2% raztopino borove ali karbolne kisline. Če tega ne storite, se izsušijo, izgubijo elastičnost in postanejo krhki. Bolnišnice imajo posebne sterilizatorje za shranjevanje gumijastih katetrov. Na dno sterilizatorjev so nameščene tablete formalina, katerih hlapi zagotavljajo sterilnost katetrov.
Trdni kateter (kovinski) je sestavljen iz ročaja, stebla in kljuna. Konec sečnice je slep, zaokrožen z dvema stranskima ovalnima odprtinama. Dolžina moškega katetra je 30 cm, ženskega - 12-15 cm z majhnim upognjenim kljunom.
Uvedbo trdnega katetra opravi zdravnik ali medicinska sestra. Mehki kateter vstavi medicinska sestra ali (na domu) skrben sorodnik, ki je posebej usposobljen za to tehniko.
Vstavitev katetra pri ženski. Pred postopkom mora oseba, ki skrbi za bolnika, umiti roke z milom in toplo vodo ter obrisati nohtne falange z alkoholom in tinkturo joda. Ženske se predhodno operejo ali izpirajo, če pride do izcedka iz nožnice. Negovalka stoji desno od bolnika, ki leži na hrbtu s pokrčenimi koleni in razmaknjenimi nogami. Z levo roko potisnemo sramne ustnice narazen, z desno roko od zgoraj navzdol (proti anusu) previdno obrišemo zunanja spolovila in odprtino sečnice z razkužilom (raztopina živosrebrovega klorida 1: 1000, furacilinom ali raztopino živosrebrovega oksicianida). Nato s pinceto vzamejo kateter, nakapan s sterilnim vazelinskim oljem, in ga previdno vstavijo v odprtino sečnice. Videz urina iz zunanje odprtine katetra kaže, da je v mehurju.
Ko se urin preneha izločati sam, lahko rahlo pritisnete skozi trebušno steno na predel mehurja, da odstranite ostanke urina iz njega.Uretra pri ženskah je kratka (4-6 cm), zato kateterizacija ni zelo težavna.Če morate vzeti urin za kulturo, robovi sterilne epruvete preidejo čez plamen in se po polnjenju zaprejo s sterilnim bombažnim čepom. Da bi preprečili naraščajočo okužbo, mora skrbnik strogo upoštevati pravila.
Uvedba katetra pri moških je veliko težja, saj ima njihova sečnica dolžino 22-25 cm in tvori dve fiziološki zožitvi, ki ustvarjata ovire za prehod katetra. Pri kateterizaciji pacient leži na hrbtu z rahlo pokrčenimi koleni in nogami narazen, med stopala ima pisoar, pladenj ali skodelico, kjer urin teče po katetru. Oseba, ki izvaja manipulacijo, vzame penis v levo roko in previdno obriše glavo, kožico in odprtino sečnice z vato, navlaženo z raztopino borove kisline. Nato z levo roko potisne ustnice zunanje odprtine sečnice in z malo truda s pinceto ali sterilno gazo vstavi mehak kateter, predhodno prelit s sterilnim rastlinskim ali vazelinskim oljem. Takoj ko kateter vstopi v mehur, se pojavi urin. Če ni mogoče prenesti elastičnega katetra, uporabimo kovinski kateter. Trdni kateter za moške vstavi le zdravnik.
Katetra ne smemo odstraniti po izločanju urina, ampak malo prej, da curek urina po odstranitvi katetra izpere sečnico.
Za dolgotrajno odvajanje urina mehurčki se zatečejo k vztrajnim motnjam uriniranja, da bi se izognili večkratnim kateterizacijam. Za to uporabite mehak kateter Nelaton, ki ga s trakovi lepilnega obliža pritrdite na glavico penisa ali stegno. Bolj zaželen je mehak kateter z napihljivim balonom na koncu (pomerantsev-foley balonski kateter), ki omogoča varno fiksiranje katetra v mehurju. Kateter je treba vstaviti z varno povezano plastično sterilno cevko, spuščeno v zaprto, prav tako sterilno posodo. Po katetru lahko okužba zlahka prodre v urinarni trakt, zato je treba zunanjo odprtino sečnice zaščititi s povojem, navlaženim z antiseptično raztopino.
NEGA URINSKIH KATETROV
Prisotnost stalnega katetra pri bolniku za odstranjevanje urina iz mehurja zagotavlja skrbno higiensko nego in skladnost z optimalnim režimom pitja za bolnike. Bolnik mora pogosteje piti tekočino, zmanjšati koncentracijo urina in s tem zmanjšati verjetnost razvoja okužbe sečil. Higienski ukrepi morajo vključevati skrb za perineum in sam kateter.
Pri tem je treba upoštevati naslednje varnostne ukrepe:
Umijte presredek od spredaj nazaj;
Prepričajte se, da je cev katetra varno pritrjena na notranjo površino stegna z obližem;
Drenažno vrečko pritrdite na posteljo tako, da je pod bolnikovim mehurjem, vendar se ne dotika tal;
Prepričajte se, da cev katetra ni prepognjena ali zankasta.
107. Drenaža votlih organov z uporabo endoskopske opreme. Drenaža skozi operativno uporabljene zunanje fistule (gastrostoma, jejunostoma, kolostoma, epicistostoma itd.), Nega le-teh. Napake, zapleti in njihovo preprečevanje.
Drenaža genitalnih organov z uporabo endoskopske opreme. S tumorjem in cicatricialnim zoženjem požiralnika, piloričnem delu želodca, pride do motenj prehoda hrane in stradanja. Za boj proti dolgotrajni lakoti, ki traja več dni in celo tednov, je potrebna enteralna prehrana po sondi. Za izvajanje sonde (običajno tankega plastičnega katetra) se uspešno uporabljajo sodobni ezofagogastroskopi na optičnih vlaknih. Endoskopist najde mesto zožitve in pod nadzorom vida skozenj potisne kateter, ki je bil predhodno napeljan v instrumentalni kanal endoskopa. Endoskop se odstrani. Gumijasto sondo napeljemo skozi nos v ustno votlino, nanjo privežemo zunanji obroč plastičnega katetra in tako slednjega napeljemo skozi spodnji nosni prehod ter ga s trakovi lepilnega traku pritrdimo na lice. Ta položaj katetra pacienta ne moti, ga zlahka prenaša in omogoča vnos zadostne količine tekoče, dobro prebavljive hrane (juhe, mleko, sadni in zelenjavni sokovi, mineralna voda, sladki čaji in posebne prehranske mešanice, prilagojene potrebe telesa po energiji, beljakovinah, vitaminih, soli, elementih v sledovih). Okus hrane ni pomemben.
Pri tumorjih danke, zapletenih z mehansko črevesno obstrukcijo, je včasih mogoče med rektoskopijo držati cev za izpust plina nad tumorjem. To vam omogoča, da preusmerite pline in naredite sifonski klistir. Tako je mogoče delno odpraviti pojav obstrukcije, olajšati bolnikovo stanje in opraviti popolno pripravo na operacijo.
fistule lokalno zdravljenje fistule, dajemo prednost odprti metodi zdravljenja z uporabo aspiracijskega pretočnega sistema z uvedbo silikonske dvolumenske cevke v gnojno votlino. Ta metoda zdravljenja neformirane fistule prispeva k hitri sanaciji in zmanjšanju votline zaradi granulacij, čemur sledi nastanek fistule.
Nega gastrostome
Če je bil vaš bolnik operiran zaradi obstrukcije požiralnika in so mu postavili gastrostomo (v steni želodca in sprednji trebušni steni se naredi luknja, v katero se vstavi gumijasta cevka), je njegovo hranjenje povezano z nekaterimi posebnostmi.
Da preprečimo iztekanje želodčne vsebine, cevko upognemo in zavežemo ali vpnemo s spono. Pred hranjenjem cev sprostimo in na njen konec namestimo lij, v katerega vlijemo hranilno mešanico.
Za nego kože okoli gastrostome morate:
če so okoli gastrostome dlake, gladko obrijte kožo;
po vsakem hranjenju sperite kožo s toplo vrelo vodo ali raztopino furacilina (1 tableta furacilina na kozarec tople vrele vode). Uporabite lahko šibko bledo rožnato raztopino kalijevega permanganata (nekaj kristalov na kozarec tople vrele vode);
na kožo okoli gastrostome po umivanju nanesemo mazila, ki jih priporoča zdravnik ("Stomagezin") ali paste (cink, Lassara, dermatol) in potresemo s smukcem (lahko tudi v prahu tanina ali kaolina). Uporaba mazil, past, praškov spodbuja nastanek skorje okoli gastrostome in ščiti kožo pred draženjem želodčnega soka;
ko se mazilo ali pasta vpije, odstranite njegove ostanke s prtičkom;
gumijasto cevko, ki se uporablja za hranjenje skozi gastrostomo, po hranjenju sperite z majhno količino tople vrele vode.
nega kolostome
Kolostoma je umetno oblikovana fistula debelega črevesa, ki se pojavi na površini trebušne stene s tvorbo novega izhoda za telesne odpadne snovi (blato). Doma si pacient kolostomo neguje sam ali s pomočjo pomočnika, ki skrbi zanj. Takoj po tem, ko rektum pripeljemo do trebušne stene, je nega kolostome enaka kot pri umazani rani. Po čiščenju iz blata se stoma zdravi z antiseptičnimi raztopinami (furatsilinom) in nanese se aseptični povoj. Ob pravilni negi je treba oblogo zamenjati takoj po kontaminaciji, kožo okoli nje pa zdraviti z antiseptiki in cinkovim mazilom. Koža ne sme biti razdražena.
Za zdravljenje kolostomije morate:
odstraniti izločeno tekočino ali oblikovane iztrebke;
kožo okoli kolostomije obdelajte s toplo vrelo vodo in jo posušite s prtički;
na kožo nanesite pasto Lassar (dermatol ali cinkova pasta) ali mazilo Stomagezive;
odstranite odvečno pasto ali mazilo po namakanju s prtički;
na štrlečo sluznico ("vrtnico") položite prtiček, namazan z vazelinom;
zaprite fistulo z gazo;
položite bombaž na povoj;
okrepite povoj z zavojem ali povojem.
Po nastanku fistule (kolostome) se lahko uporabi kolostoma.
Če želite zamenjati vrečko za kolostomijo, morate:
pripravite čisto vrečko za kolostomijo (s škarjami povečajte osrednjo luknjo plošče, tako da bo v njej lepo nameščena kolostoma);
uporabljeno vrečko previdno ločite od vrha. Poskusite ne potegniti kože;
uporabljeno vrečko za kolostomijo zavrzite tako, da jo položite v papirnato ali plastično vrečko ali jo zavijete v časopis;
obrišite kožo okoli stome s suho gazo ali papirnatimi brisačami;
sperite stomo s toplo kuhano vodo;
sperite kožo okoli stome s toplo kuhano vodo;
kožo posušite s prtički (ne morete uporabiti bombažne volne, saj pušča resice);
Kožo okoli kolostome namažite s kremo Stomagesive ali pasto Lassar;
odstranite odvečno kremo z gazo;
z merilcem ponovno izmerite velikost kolostomije;
Prilepite čisto kolostomsko vrečko na stomo po navodilih proizvajalca.
Če vaš pacient uporablja adhezivne (lepilne) vrečke za stomo, postavite sredino luknje nad stomo (uporabite ogledalo, da preverite pravilen položaj) in jo enakomerno pritisnite ob kožo ter se prepričajte, da je plošča gladka in brez gub.
Preverite, ali je odtočna odprtina vrečke pravilno nameščena (luknja navzdol) in ali je zapah v zaprtem položaju. Uporabljeno kolostomsko vrečko izpraznimo tako, da s škarjami odpremo spodnji del zaprte kolostomske vrečke, vsebino pa splaknemo v straniščno školjko. Vrečko temeljito sperite pod tekočo vodo, jo zavijte v časopis in vrzite v smeti.
oskrba cistostome
položite oljno krpo in plenico pod zadnjico pacienta, nato pa posodo;
zamenjajte rokavice in očistite penis;
nadenite sterilne rokavice, vzemite Janetovo brizgo in vanjo vzemite 50-100 ml antiseptične raztopine;
počasi vbrizgajte raztopino v mehur skozi kateter;
odklopite brizgo s katetra, medtem ko mora raztopina neodvisno teči v zamenjani pladenj;
večkrat sperite mehur do "čiste vode za pranje";
če se bolnik premika neodvisno, potem konec katetra postavite v polietilenski pisoar, ki ga je treba pritrditi pod oblačila na trebuhu ali stegnu;
ko se urin kopiči, izpraznite pisoar skozi spodnjo odprtino, opremljeno z ventilom;
dnevno obdelajte pisoar z raztopino razkužil, običajno 3% raztopino kloramina;
pred odpustom iz klinike pacienta poučite o uporabi stalnega pisoarja in ga obdelajte z razkužili.
Takšni bolniki so dolgo časa pod nadzorom negovalnega osebja. Kateter menja zdravnik vsaj enkrat na mesec.
Bolnik potrebuje redno, vsaj 2-krat na teden, izpiranje mehurja. Ta postopek je treba izvesti, ko je bolnik v bolnišnici ali doma.
108. Klistiranje: indikacije, kontraindikacije, oprema, priprava bolnika in tehnika klistiranja. Vrste klistir: izpraznilni, odvajalni, izpiralni (sifonski), medicinski. Značilnosti njihovega izvajanja. Odstranjevanje plinov iz debelega črevesa.
Klistiranje. To je terapevtski ali diagnostični učinek, ki je sestavljen iz retrogradnega vnosa tekoče snovi v debelo črevo.
Terapevtski klistir se daje:
za spodbujanje črevesne gibljivosti (odvajalni učinek);
za pranje in zdravilne učinke na črevesje;
za vnos zdravil ali hranil v telo.
Za diagnostične namene se klistir najpogosteje uporablja za določanje topografskih razmerij v trebušni votlini, za prepoznavanje patoloških procesov v debelem črevesu z rentgenskimi kontrastnimi študijami.
Kontraindikacije kakršni koli klistirji so akutni vnetni in ulcerativni procesi v danki, akutni apendicitis, peritonitis, črevesna krvavitev, krvaveči hemoroidi, razpadajoči rak debelega črevesa, analna razpoka, rektalni prolaps, ostre bolečine v trebuhu med postopkom.
Naprave za nastavitev klistirja
Običajno se Esmarchova skodelica uporablja za nastavitev klistirja (v vsakdanjem življenju se imenuje tudi preprosto "klistir" ali "grelec"), kombinirana grelna blazina (grelna blazina s pritrjenim posebnim čepom, cevjo in konico, običajno imenovana tudi " klistir« ali »grelec«), prhanje (splošno imenovano »hruška«). Uporaba prh za čiščenje klistirja v adolescenci in odrasli dobi je neučinkovita in neprijetna. Pred uporabo je treba konico pregledati in odstraniti morebitne neravnine in ostre robove.
Tehnika klistiranja.
Za pripravo čistilnega klistirja morate:
napolnite Esmarchovo skodelico 2/3 prostornine z vodo pri sobni temperaturi;
zaprite ventil na gumijasti cevi;
preverite celovitost robov konice, jo vstavite v cev in namažite z vazelinom;
odprite vijak na cevi in izpustite nekaj vode, da napolnite sistem;
zaprite ventil na cevi;
obesite Esmarchovo skodelico na stojalo;
pacienta položite na podporno posteljo ali posteljo bližje robu na levi strani z upognjenimi nogami in potegnjenimi do trebuha;
pod zadnjico položite oljno krpo, njen prosti rob spustite v vedro;
razširi zadnjico in rotacijsko gibanje nežno vstavite konico v rektum;
odprite pipo na gumijasti cevi;
postopoma vnesite vodo v rektum;
spremljajte bolnikovo stanje: če se pojavi bolečina v trebuhu ali želja po blatu, spustite Esmarchovo skodelico, da odstranite zrak iz črevesja;
ko bolečina popusti, ponovno dvignite skodelico nad posteljo, dokler ne izteče skoraj vsa tekočina;
pustite malo tekočine, da ne vnesete zraka iz skodelice v črevesje;
previdno odstranite konico z rotacijskim gibanjem pri zaprti pipi;
pacienta pustite v ležečem položaju 10 minut;
pošljite hodečega bolnika v stranišče za odvajanje blata;
bolniku, ki leži v postelji, postavite posodo;
po praznjenju črevesja operite bolnika;
nočno posodo pokrijte z oljno krpo in jo odnesite v stranišče;
pacientu je udobno ležati in ga pokriti z odejo;
Esmarchovo skodelico in konico dobro sperite in razkužite s 3% raztopino kloramina;
vršičke hranimo v čistih kozarcih z vato na dnu, vršičke pred uporabo prekuhamo.
Čistilni klistir dal z zamudo pri blatu zaradi atonije, refleksnega krča črevesja, prisotnosti mehanske ovire za napredovanje blata (tumorji, adhezije, stiskanje črevesja od zunaj), kršitev kontraktilne funkcije črevesja nevrogenega izvora. Poleg tega se v skladu s posebnimi indikacijami postavi čistilni klistir (pred operacijami, porodom, nekaterimi rentgenskimi preiskavami itd.).
Izotonične in hipotonične fiziološke raztopine (0,9% in 0,5% raztopine natrijevega klorida) najmanj dražijo črevesno steno. Uporabljajo se za kolitis. Temperatura vbrizgane tekočine mora biti v območju 20-40 °C. Hladnejši klistirji dražijo in se uporabljajo za črevesno atonijo.
Odvajalni klistir povzročijo povečanje pretoka tekočine v lumen črevesja iz žil črevesne stene, oživitev peristaltike in posledično dajejo odvajalni učinek. Za to se uporabljajo hipertonične raztopine soli, rastlinsko olje, vazelinovo olje.
Soli (kuhinjska sol, morska sol, Karlovy Vary sol) se dajejo v obliki 10-15% termičnih raztopin (40 ° C) v količini 100-200 ml z gumijastim balonom ali brizgo skozi mehki gumijasti kateter. Pacientu zagotovimo popoln počitek in ponudimo, da zadrži vbrizgano tekočino 20-30 minut, po katerem se pojavi obilno, pogosto ponavljajoče se mehko blato, plini dobro odhajajo.
Olje deluje nežno, odvajalno, mehča fekalne mase, odpravlja črevesne krče, normalizira peristaltiko in maže črevesno steno, ne da bi pri tem povzročalo draženje.
Za odvajalne mikroklizme se uporablja glicerol v količini 10 ml, ki se injicira skozi kateter. Glicerin draži črevesno sluznico, po kateri se pojavi svetlo blato. Odvajalni učinek mikroklizme je možen z uvedbo 2-3 ml 10% raztopine antipirina ali 5 ml 1% raztopine pilokarpina v 20 ml vode.
Sifonski klistir nastavljen za popolno praznjenje debelega črevesa in s tem za najbolj popolno odstranitev iz lumena debelega črevesa produktov razpadanja, gnitja, toksinov pri toksičnem in ulceroznem kolitisu, alergijskih lezijah sluznice debelega črevesa, zastrupitvah. Sifonski klistir omogoča tudi redčenje fekalnih mas na mestu zožitve debelega črevesa (na primer s tumorji) in lahko odpravi obstruktivno obstrukcijo debelega črevesa.
Za sifonske klistire se uporabljajo šibke raztopine kalijevega permanganata (1: 1000), natrijevega bikarbonata in natrijevega klorida (3 g na 1000 ml), segrete na 40-42 ° C.
Pri sifonskem klistirju se za razliko od čistilnega klistirja gumijasta cevka ne odstrani iz rektuma in se tekočina odstrani skozi njo, ko se lijak spusti. Praznjenje črevesja je olajšano, tekočina se ne zadržuje v črevesni lumnu, ne draži sluznice in ne povzroča dolgotrajnega zvišanja intraintestinalnega in intraabdominalnega tlaka.
Medicinski klistir Uporablja se za zmanjšanje vnetja v danki in možganskih ovojnicah sigmoidnega črevesa, spodbujanje celjenja razjed in erozij ter zdravljenje vnetnih procesov okoliških organov in tkiv. Da bi dosegli terapevtski učinek, je treba klistir dolgo časa hraniti v črevesju, zato je njihov volumen majhen (od 50 do 200 ml). Po vnosu tekočine je predpisan počitek v postelji 1,5-2 ure z blazino, nameščeno pod zadnjico.
Odstranjevanje plinov iz črevesja. Z atonijo, rezom črevesja, se v njegovem lumnu kopiči velika količina plinov, ki nastanejo kot posledica tekočih procesov razpadanja in fermentacije. Najpogosteje se to zgodi pri peritonitisu in po operaciji v trebuhu. Prekomerno kopičenje plinov povzroča bolečino, oteži dihanje in poslabša počutje. V normalnih pogojih plini izstopajo pod delovanjem peristaltike skozi anus. Po operaciji se pojavi krč sfinkterjev in motena črevesna gibljivost, ki preprečuje prehajanje plinov. Ko v anus vstavimo gumijasto cevko, izstopajo plini zaradi povečanega intraintestinalnega tlaka tudi v odsotnosti peristaltike. Plinska cev se običajno namesti po odvajalnem klistiru ali mikroklistiku z glicerinom.
Pacienta položimo na gumijast krog, pokrit s plenico, da iztekla črevesna vsebina ne umaže postelje. Gumijasto sondo z zaobljenim koncem in stranskimi luknjami vstavimo v anus, namažemo z vazelinom in nežno zavrtimo do globine 10-15 cm, zunanji konec cevi spustimo v blazinico, ki je nameščena med pacientovimi nogami. Cev pustimo nekaj ur, med tem pa bolnik leži na hrbtu. Po odstranitvi cevke za izpust plina predel anusa speremo s toplo vodo in med zadnjico položimo kos vate.
109. Pregled kirurških bolnikov. Namenska razjasnitev bolnikovih pritožb in zgodovine razvoja bolezni. Sočasne bolezni in operacije. Toleranca na zdravila.
Subjektivni del anamneze se začne z razjasnitvijo pritožb - kaj skrbi bolnika ob sprejemu. Pri zbiranju pritožb je študent dolžan biti pozoren in občutljiv do pacienta. Če želite izvedeti vse potrebne značilnosti bolezni, morate imeti določeno spretnost: vedeti, katera vprašanja postaviti, na kaj morate biti posebej pozorni in kaj preskočiti itd. Pogovor je vedno treba usmeriti na pravo smer, ne dovolite pacientu, da bi se oddaljil od teme pogovora, medtem ko ostajate izjemno pozorni in taktni do pacienta, kar bo doseglo največjo odkritost pacienta. Vse to ne zadeva le zbiranja pritožb, temveč tudi celoten subjektivni del anamneze.
Vse pritožbe lahko pogojno razdelimo v dve skupini:
Glavne pritožbe;
Anketa o sistemih in organih.
Glavne pritožbe
Po vprašanju o pritožbah pacient izrazi svoje občutke neposredno ob pregledu ali občutke, ki so značilni za njegovo trenutno stanje.
Glavne težave so tiste, ki so povezane z razvojem osnovne bolezni. Glavne pritožbe so razdeljene v tri skupine:
Pritožbe zaradi bolečine;
Pritožbe splošne narave;
Pritožbe v zvezi z disfunkcijo organov.
Pritožbe glede bolečine. Ko so navedene pritožbe glede bolečine:
Lokalizacija bolečine;
Obsevanje (mesto odseva bolečine);
Čas pojavljanja (dan, noč);
Trajanje (trajno, periodično, paroksizmalno);
Intenzivnost (močna, šibka, moti ali ne moti spanja, dela);
Znak (boleč, zbadajoč, režeč, dolgočasen, oster, utripajoč itd.);
Razlog, ki povzroča bolečino (določen položaj telesa, gibanje, dihanje, prehranjevanje, živčno stanje itd.);
Sočasni pojavi bolečine (palpitacije, slabost, bruhanje, občutek pomanjkanja zraka itd.);
Sprememba splošnega stanja med bolečino (šibkost, izguba spanja, sprememba apetita, razdražljivost itd.).
Vsi zgoraj navedeni parametri so izjemno pomembni, saj. omogočajo razlikovanje sindroma bolečine pri različnih boleznih. Razjasnitev narave bolečine, njeno obsevanje omogoča razlikovanje žolčne kolike od ledvične kolike, razjede želodca od razjede dvanajstnika.
Lahko se pojavijo splošne pritožbe : šibkost; slabo počutje; povečana utrujenost; slab apetit; slab spanec; izguba teže glavobol; zmanjšanje učinkovitosti.
Pojasnitev splošnih pritožb vam ne omogoča le razjasnitve narave bolezni, ampak tudi prispeva k oceni splošnega stanja pacienta.
Pritožbe v zvezi z disfunkcijo organov. Pritožbe, povezane s kršitvijo funkcij glavnega prizadetega sistema bolnika, imajo določene značilnosti zaradi razlike v delovanju samega prizadetega organa ali sistema (za srčno-žilni sistem so značilne šibkost, palpitacije, bolečine v levi polovici prsni koš itd.; za dihala - zasoplost, kašelj itd.; za prebavni sistem - riganje, slabost, bruhanje itd.).
Raziskava po organskih sistemih
Ta del je še posebej pomemben pri terapiji, ko je med zdravljenjem še posebej pomembno upoštevati stanje vseh organov in sistemov pacienta. Pri pregledu kirurškega bolnika se ta del ne razlikuje, narava sočasnih bolezni pa se odraža le v življenjski anamnezi.
S pomočjo dodatnih vprašanj je potrebno opraviti podrobno raziskavo o vseh drugih telesnih sistemih. V tem primeru se zabeležijo le patološka odstopanja. Naslednje so možne pritožbe zaradi prevladujoče lezije nekaterih organov in sistemov:
1) pri boleznih, ki jih spremljajo poškodbe kože in sluznice: srbenje, bolečina, izpuščaji, razjede, krvavitve itd.;
2) pri boleznih, ki jih spremlja poškodba bezgavk: povečanje njihove velikosti, lokalizacija lezije, bolečina, suppuration itd.;
3) pri boleznih, ki jih spremlja poškodba mišic: bolečine (njihova lokalizacija in povezava z gibi), motnje gibanja itd.;
4) s poškodbami kosti (hrbtenica, rebra, prsnica, cevaste kosti): bolečina (njihova lokalizacija, narava in čas pojava);
5) s poškodbo sklepov: bolečina (v mirovanju ali med gibanjem, podnevi ali ponoči), disfunkcija, lokalizacija lezije, hromost, skrajšanje okončine itd.;
6) pri boleznih dihal: nosno dihanje (prosto, težko), narava in količina izcedka iz nosu (sluz, gnoj, kri). Bolečina v območju paranazalnih sinusov. Bolečina pri govorjenju in požiranju. Glasovne spremembe. Bolečina v prsih: lokalizacija, narava, povezava z dihanjem in kašljanjem. Zasoplost, njena narava in pogoji pojavljanja. Zadušitev, čas njenega nastanka, trajanje, sočasni pojavi. Kašelj (suh, moker, boleč), čas nastopa in trajanje. Sputum, njegovo izločanje, količina, lastnosti (barva, nečistoče, plast). Hemoptiza, pogoji za njen pojav;
7) pri boleznih srčno-žilnega sistema: bolečina za prsnico in v predelu srca (natančna lokalizacija, narava, trajanje, obsevanje, kaj spremlja, vzroki in pogoji za nastanek, pomirjevalni učinki), zasoplost (resnost). , značaj), palpitacije, motnje v delovanju srca, glavoboli, omotica, leteče "muhe" pred očmi, otekanje, spremembe v diurezi;
8) pri boleznih prebavnega sistema: apetit, okus, vonj iz ust, slinjenje, žeja, žvečenje, požiranje, zgaga, spahovanje, slabost, bruhanje (narava bruhanja), čas njihovega pojava in odvisnost od količine in kakovosti zaužita hrana, bolečina (lokalizacija, značaj, moč, trajanje, odvisnost od časa zaužitja hrane, od gibanja in fizičnega napora, obsevanje, metode lajšanja bolečin), napihnjenost, teža, kruljenje, transfuzija, aktivnost črevesja (blato), število odvajanje blata, tenezmi (lažni nagoni), srbenje v anusu, hemoroidi, prolaps rektuma, izločanje plinov, lastnosti blata (količina, konsistenca, sluz, kri), izguba teže;
9) pri boleznih uriniranja: bolečine v ledvenem delu in mehurju (njihova narava in obsevanje), pogosto in boleče uriniranje, količina in barva urina, edem;
10) pri boleznih hematopoetskih in endokrini sistemi: vneto grlo, zvišana telesna temperatura, splošna šibkost, krvavitev, otekle bezgavke, teža v hipohondriju, žeja, suha usta, povečan apetit (bulimija), pogosto uriniranje, vaginalno srbenje, palpitacije, izguba teže ali debelost, zaspanost ali nespečnost, šibkost v udi, potenje ali suha koža;
I) pri boleznih živčnega sistema: glavobol, omotica, spomin, razpoloženje in njegove spremembe, vedenjske značilnosti, zmanjšana zmogljivost, razdražljivost, vzorci spanja (ali zaspi in se zlahka zbudi, globina spanja, uporaba uspaval ali drog, nespečnost). ).
ZGODOVINA RAZVOJA BOLEZNI (ANAMNEZA MORBI)
V tem razdelku so opisane vse podrobnosti manifestacije osnovne bolezni, tj. bolezen, ki določa resnost bolnikovega stanja in njegove glavne pritožbe, v zvezi s katerimi je bil sprejet v bolnišnico.
Pri kirurških bolnikih se kot glavna bolezen šteje bolezen, zaradi katere se izvaja kirurški poseg. Če ima bolnik konkurenčne bolezni, se napišeta dve anamnezi bolezni.
Pri opisovanju anamneze morbi je treba dosledno navesti naslednje določbe.
Začetek bolezni. Kdaj in kako se je bolezen začela (postopoma, nenadoma). Njegove prve manifestacije, domnevni vzrok za razvoj (prekomerno delo pacienta, napake v prehrani, vpliv poklicnih, domačih, podnebnih dejavnikov itd.).
Potek bolezni: zaporedje razvoja posameznih simptomov, obdobja poslabšanja in remisije.
Rezultati prejšnjih študij: laboratorijski, instrumentalni.
Prej uporabljene metode zdravljenja: medicinske, kirurške, fizioterapevtske itd., Ocena njihove učinkovitosti.
Neposredni razlogi" za to hospitalizacijo: poslabšanje stanja brez neuspeha predhodnega zdravljenja, razjasnitev diagnoze, načrtovani terapevtski sprejem v nujnih primerih.
Sprememba bolnikovega počutja med bivanjem v bolnišnici Obstaja enostavnejša shema zgodovine bolezni, izražena v samo sedmih vprašanjih.
1 Kdaj (datum in ura) se je bolezen začela.
2 Kateri dejavniki so prispevali k nastanku bolezni? Kako se je bolezen začela (prve manifestacije).
4 Kako so se simptomi bolezni razvijali v prihodnosti?
5 Kako je bil bolnik pregledan, kako je bil zdravljen? Je bilo zdravljenje učinkovito? Ali so bile zaradi osnovne bolezni kakšne operacije?
6 Kako se je spremenila delovna zmogljivost.
7 Kaj je pacienta spodbudilo k obisku zdravnika v tem trenutku. Treba je opozoriti, da pri zbiranju anamneze (subjektivni del anamneze ni treba le poslušati bolnikovih odgovorov, temveč uporabiti tudi zdravniška potrdila in dokumente (ambulantna kartica, izvlečki iz anamneze, izvedenska mnenja itd.). ).
ŽIVLJENJSKA ANAMNEZA (ANAMNESIS VITAE) Pri bolniku se pregledajo vse značilnosti življenja, ki so vsaj malo pomembne za diagnozo in zdravljenje bolnika. Shematično lahko glavne dele anamnesis vitae predstavimo na naslednji način.
skupni delPodani so kratki biografski podatki:
Kraj rojstva z opisom spreminjanja podnebnih dejavnikov med telesnim in duševnim razvojem.
Določena je poklicna zgodovina:
Pri kateri starosti dela?
Glavni poklic in njegove spremembe;
Značilnosti delovnih prostorov (osvetlitev, prezračevanje);
Delovni čas;
Prisotnost škodljivih poklicnih dejavnikov (fizični, kemični, prisilni položaj med delom, prekomerni duševni ali fizični stres).
Gospodinjska zgodovina:
Življenjski pogoji (bivalni pogoji, higienski režim, značilnosti počitka);
Dieta.
Slabe navade:
Narava zlorabe (tobak, alkohol, droge);
Pri kateri starosti in kako pogosto?
Pretekle bolezni in poškodbe:
Preneseni kirurški posegi z navedbo datuma (leto) njihovega izvajanja in značilnosti poteka pooperativnega obdobja;
Resne poškodbe, vključno z nevropsihiatričnimi;
Prenesene resne bolezni (miokardni infarkt, cerebrovaskularna nesreča, pljučnica itd.);
Sočasne kronične bolezni (ishemična bolezen srca, hipertenzija, diabetes mellitus itd.), Značilnosti njihovega poteka, narava uporabljene terapije.
Epidemiološka anamneza (epidanamneza):
Jasno je označena prisotnost ali odsotnost naslednjih nalezljivih bolezni v preteklosti: hepatitis, tuberkuloza, malarija, spolno prenosljive bolezni, okužba s HIV;
Transfuzije krvi, injekcije, invazivna zdravljenja, potovanja izven stalnega prebivališča in stik z nalezljivimi bolniki v zadnjih 6 mesecih.
Ginekološka anamneza (za ženske):
Začetek menstruacije, njihova narava, datum začetka zadnje menstruacije (za izbiro časa za izvedbo načrtovanega kirurškega posega, ki je v ozadju menstruacije nezaželen zaradi motenj koagulacijskega sistema v tem obdobju);
Število nosečnosti, porodov, splavov;
V prisotnosti menopavze - njene manifestacije.
Alergijska zgodovina:
Nestrpnost do zdravil;
gospodinjske in prehrambene alergije;
Narava poteka alergijskih reakcij (izpuščaj, vročina, bronhospazem, anafilaktični šok itd.).
Dednost:
Zdravje neposrednih sorodnikov (starši, otroci, bratje, sestre);
Vzrok smrti neposrednih sorodnikov;
Če obstaja dedna nagnjenost k osnovni bolezni, navedite, ali zanjo trpijo neposredni sorodniki.
Zgodovina zavarovanja:
Trajanje zadnje bolniške odsotnosti;
Skupno trajanje bolniške odsotnosti za to bolezen v koledarskem letu;
Prisotnost skupine invalidnosti, obdobje ponovnega pregleda.
Razpoložljivost zavarovalne police in njenih podatkov.
| " |