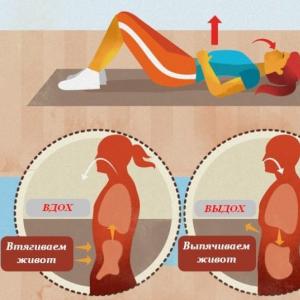
Un exemplu de dilemă etică în practica medicală. Dileme morale ale bioeticii. Ce dileme morale apar în bioetică
Fenomenul bioeticii este generat în primul rând de progresul științific și tehnologic modern în medicină. Care sunt caracteristicile ultimelor realizări ale biomedicinei moderne, care s-au transformat în dileme bioetice, pentru că nici descoperirea anesteziei, nici descoperirea antisepticelor
iar asepsia (cele mai mari realizări ale medicinei științifice în secolul al XIX-lea) nu a dat naștere unei noi etici medicale? Faptul este că medicina modernă se ocupă de stări complet noi ale existenței umane.
Din punct de vedere istoric, primele dileme bioetice au apărut în legătură cu formarea resuscitarii, odată cu crearea tehnologii moderne terapie intensivă, resuscitare și, mai ales, utilizarea ventilației pulmonare artificiale (ALV). După cum sa menționat deja, în 1959, în Franța, a fost descrisă pentru prima dată starea clinică a morții cerebrale, al cărei studiu științific la nivel clinic, fiziopatologic și patomorfologic a făcut posibilă până la sfârșitul anilor 1960. elaborați criterii de încredere pentru diagnosticarea acestei afecțiuni.
Moartea cerebrală este o afecțiune a unui pacient conectat la un ventilator, caracterizată prin absența ireversibilă a tuturor funcțiilor creierului, inclusiv a funcțiilor stem, în timp ce inima bate.
Deși durata acestei afecțiuni este de doar câteva zile (rar - o săptămână și extrem de rar - două săptămâni sau mai mult), după rezolvarea principalei probleme clinice (diagnostic), medicii și societatea în ansamblu s-au confruntat cu probleme etice, juridice și chiar filozofice. , iar pentru unii - teologic, ordona: este permisă oprirea resuscitarii după stabilirea unui diagnostic de încredere; dacă pacientul cu această stare clinică este încă în viață sau deja mort.
Nu apar dileme morale mai puțin complexe acolo unde viața unei persoane abia începe. La mijlocul anilor 1970. Au fost create metode moderne inseminare artificiala; primul copil conceput „in vitro” s-a născut în Anglia în 1978 (în 2010 această realizare științifică a fost distinsă cu Premiul Nobel). Și din nou, medicina și societatea s-au confruntat cu întrebări legate de nivelul dilemelor morale și etice: practica folosirii gameților donatorilor va afecta negativ instituția familiei (morala religioasă este în special „sensibilă” la această problemă), cum va afecta originea lor statutul social și moral al copiilor
cu ajutorul noilor tehnologii de reproducere, atunci când este social
iar părinții biologici nu se potrivesc (are dreptul, ca adult, să-și cunoască tatăl biologic, mama sa biologică) etc.
Principala dintre aceste întrebări bioetice este, desigur, întrebarea
despre statutul embrionului – îl recunoaștem ca meritând deja numele „uman” sau vorbim Tot doar despre „om potențial”.
Tehnologia de fertilizare „in vitro” permite efectuarea fertilizării în laborator (mai precis, într-o cutie Petri, nu în eprubetă). Și apoi, când procesul de diviziune celulară a unei noi vieți este deja în curs, embrionul uman rămâne în condiții de laborator - până când este transferat în uter aproximativ a treia zi după fertilizare. Normele și standardele etice și în cele din urmă reglementarea legală a acestei practici medicale depind de decizia privind statutul embrionului.
De fapt, aceeași problemă se află în centrul dezbaterii morale și filozofice despre avort. Disputa Controversa reprezentanților a două abordări alternative pentru rezolvarea problemei avortului, și anume „dreptul unei femei de a avorta” și „dreptul fătului la viață”, în partea sa filozofică conține aceeași întrebare fatală - dacă să recunoască statutul de „uman” pentru un embrion sau făt.
Un pacient cu un diagnostic de „moarte cerebrală”, ca un embrion, pornind de la un zigot, din punctul de vedere al unei definiții rațional-științifice a statutului său, are unele trăsături esențiale ale unei persoane vii și, în același timp, nu are au orice alte caracteristici esențiale.
Conform medicinei clinice moderne, odată cu moartea cerebrală, pacientul nu numai că nu își va mai recupera niciodată respirația spontană, ci nu numai că va muri ca subiect al conștiinței și personalitate socială, dar își va pierde integritatea funcționării fiziologice a corpului său ca un individ (lat. individual- indivizibil, individual).
Un zigot (precum și o morula, adică un embrion vechi de 3-4 zile) este doar o celulă (e), care, totuși, conține programul genetic al viitorului individ biologic. Faptul că diviziunea zigotului a început este extrem de important din punctul de vedere al existenței viitoarei persoane, dar rezultatul primelor două sau trei diviziuni (până la stadiul de embrion cu 8 celule) este doar un conglomerat de celule care nu poate fi numit încă individ (indivizibil!). De aceea, embriologia modernă se referă la această etapă inițială a existenței umane drept „pro-embrion”. Prin urmare, apropo, este posibil să alegeți un sex în timpul însămânțării artificiale.
"in vitro". Este posibil să se ia un blastomer (o celulă de morula) fără a provoca vreun rău restului blastomerelor (dintre care mai târziu
și se va dezvolta un organism-individ) și determină sexul copilului nenăscut din această singură celulă germinativă. Cu toate acestea, este această practică acceptabilă din punct de vedere etic (o altă dilemă etică)?
Deci, cu cât ne adâncim mai mult în detaliile procesului de embriogeneză (apropo, este datorită creării și dezvoltare ulterioară cele mai noi tehnologii inseminare artificiala stiinta moderna a făcut un salt uriaș în studiul embriogenezei umane), cu atât mai precis
și mai detaliat, fixăm momentele de apariție în embrion, de exemplu, bătăile independente ale inimii, așezarea structurilor creierului, apariția unui răspuns independent la stimuli externi.
etc., cu atât suntem mai convinși că modul rațional-științific de studiere a problemei statutului embrionului este, în principiu, limitat - în acest fel este imposibil să se determine semnele „o persoană ca atare”.
Acum, în sfârșit, putem răspunde la întrebarea pusă mai sus: de ce ultimele descoperiri ale biomedicinei moderne au dat naștere bioeticii?
cu dilemele ei morale și etice? Deoarece tehnologiile biomedicale moderne ne-au dezvăluit stări necunoscute anterior ale ființei umane: în starea de moarte cerebrală, o persoană este „pe jumătate în viață”,
dar și „pe jumătate mort”, embrionul (înainte de săptămâna a 8-a) sau fătul (din săptămâna a 8-a) – într-un anumit sens „deja bărbat”, dar într-un alt sens, nu mai puțin hotărât, „încă nu bărbat” . De aceea, dilemele morale cu care se confruntă medicii și societatea sunt atât de greu de rezolvat atunci când se discută despre soarta pacienților aflați în stare de moarte cerebrală, sau „pasiunile ard” în societate – pentru a permite sau interzice avorturile.
Astfel, în „era pre-bioetică” medicina se ocupa cu „viața” și „moartea” ca stări naturale de nezdruncinat. În epoca progreselor biomedicinei moderne, viața și moartea sunt caracterizate de noi trăsături. În primul rând, granițele vieții și ale morții au fost încețoșate, parcă. În al doilea rând, acum stările de viață și de moarte au încetat să fie „pur naturale”, dar au devenit artefacte (rețineți că moartea cerebrală este o stare iatrogenă, iar în afara unității moderne de terapie intensivă
o astfel de stare clinică a pacientului pur și simplu nu apare). În al treilea rând, evaluarea acestor noi stări ale existenței umane depinde de contextul social: de exemplu, până în 1984 în țara noastră, pacienții cu diagnosticul de „moarte cerebrală” erau considerați vii, iar din 1984 astfel de pacienți sunt considerați morți, dar acest lucru abordarea nu este extinsă legal asupra copiilor (deși un minor la vârsta de 17 ani în ceea ce privește fiziologia, manifestările clinice ale patologiei sale, mulți parametri ai statutului social și alte lucruri sunt mai aproape de un adult decât de un copil în sensul obișnuit) .
Aceleași granițe „încețoșate” între definițiile „nu este încă o persoană” și „deja o persoană” când vine vorba de avort. De exemplu, un nou-născut, deși profund prematur, deși cu deformări congenitale incurabile, din cauza cărora este sortit să moară în viitorul apropiat, este încă considerat un „om”, de la care, în primul rând, „dreptul său la viață” urmează. Dar un embrion sau chiar un făt, atunci când se ia decizia de a avorta, nu are „drept la viață”. Să presupunem că vorbim despre un făt practic la termen, și fără nicio patologie (căreia natura i-a pregătit o rezervă de sănătate, poate pentru o viață foarte lungă), totuși
într-o situație de indicații de avort sancționată de societate, viața acestuia poate fi întreruptă complet din punct de vedere legal (actuala legislație rusă permite avortul din motive medicale „indiferent de vârsta gestațională”). Se poate acționa în acest fel, doar inițial având în vedere că atât embrionul, cât și fătul nu poartă încă numele de „om”. Instabilitatea acestei premise filosofice este o garanție că problema avortului este insolubilă, că condamnă societatea modernă nu numai la dispute filozofice, nesfârșite bioetice „pentru” și „împotriva” avortului, ci
și tensiuni sociale care dau naștere mișcărilor sociale, inițiativelor civile legate de problema avortului, iar toate acestea se reflectă în lupta politică a partidelor, fracțiunilor parlamentare etc.
Pentru a dezvălui mai convingător caracteristica principală bioetica ca ştiinţă a dilemelor morale Medicină modernă Să continuăm analiza situației problematice „moartea creierului”. Subliniem că conceptul de moarte cerebrală înseamnă „diagnostic clinic”. Dar la urma urmei, un diagnostic clinic este pus doar unei persoane în viață. Moartea cerebrală ca și moartea unei persoane înseamnă: experții au stabilit că o persoană a murit (cine, poate, nu a murit încă?!).
Să reproducem încă o dată definiția originală a morții cerebrale (pe care am dat-o mai sus): aceasta este absența ireversibilă a tuturor funcțiilor creierului (inclusiv a tulpinii) la un pacient pe ventilator în timp ce inima bate. Subliniem că metodele științifice de diagnosticare clinică relevă absența funcțiilor creierului la astfel de pacienți. Să fim atenți la încă o circumstanță: la nivelul actual de dezvoltare a medicinei, observarea a zeci, sute de mii de astfel de cazuri clinice ne permite să vorbim despre ireversibilitatea acestei afecțiuni.
Cu toate acestea, atunci apare întrebarea: ce se întâmplă cu structura creierului atunci când, în deplină conformitate cu „Instrucțiunea”, pacientul este diagnosticat cu moarte cerebrală. Potrivit lui A. E. Walker: „În cazurile de moarte cerebrală, datele examinare microscopica ale creierului și măduvei spinării variază foarte mult: de la conservarea aproape completă a țesutului cerebral până la o dezintegrare bruscă a structurilor țesutului nervos". semnul morfologic al morții cerebrale este necroza emisferelor cerebrale creierul, cerebelul, trunchiul cerebral, segmentele cervicale I și II ale măduvei spinării... Procesul se termină cu liza medulare cu scurgerea resturilor cerebrale... Diagnosticul morfologic al moartea cerebrală poate fi făcută mai târziu
12-24 de ore de la stabilirea diagnosticului său clinic ... Dacă au trecut 5-6 ore de la stabilirea diagnosticului clinic de moarte cerebrală și moartea a avut loc sub ventilație mecanică ca urmare a stopului cardiac, atunci din punct de vedere morfologic, creierul este încă nedetectat trasaturi caracteristice necroza substanței cerebrale.
Cel puțin unii observatori externi ai unui pacient ventilat care a fost diagnosticat ca mort cerebral nu vor fi de acord fără echivoc că persoana este deja moartă. Într-adevăr, corpul său este cald, se detectează un puls pe vasele periferice mari, se observă ocazional mișcări involuntare ale membrelor (automatisme ale coloanei vertebrale) etc. Dacă acești sceptici sunt devotați laturii științifice a problemei, în special, ei se va familiariza cu judecăţile de mai sus A E. Walker
și L. M. Popova, atunci îndoielile lor vor deveni și mai puternice.
Da, acesta este punctul de vedere al profanului, cu toate acestea, chiar și din cele mai riguroase poziții științifice, trebuie considerat că problema morții cerebrale este o problemă științifică deschisă. Și orice fapte științifice nou descoperite în studiul acestei probleme trebuie testate din nou și din nou ca posibile noi „argumente în apărarea vieții”.
Astfel, aprecierea stării morţii cerebrale ca dilemă morală decurge din „neclararea” graniţei dintre viaţă şi moarte, din neevidenţa fundamentală a „faptului morţii” atunci când se stabileşte un astfel de diagnostic.
O concluzie importantă se poate trage acum cu privire la misiunea bioeticii în societate modernă. O persoană care se află într-o astfel de situație istorică, când granițele ființei sale în anumite circumstanțe devin „încețoșate”, când viața și moartea lui sunt atât de medicalizate încât au devenit artefacte, are nevoie de iluminare bioetică, este interesată de consilierea bioetică ca un condiție prealabilă pentru alegerea sa morală, pe care este condamnat ca persoană morală. Educația bioetică, desigur, este importantă în primul rând pentru specialiști (medici, filozofi, avocați etc.). Cu toate acestea, din punctul nostru de vedere, cunoașterea elementelor fundamentale ale bioeticii ar trebui să devină parte a educației generale.
Regulament.
Principalele probleme care determină opoziția morală a pozițiilor în problema avortului.
Statutul moral al embrionului.
Aspecte etice și juridice ale utilizării țesuturilor embrionare.
Aspecte juridice și morale sterilizare medicala ca necesitate şi mijloc de planificare familială.
Caracteristicile generale ale noilor tehnologii de reproducere.
Principalele probleme morale și juridice ale noilor tehnologii de reproducere.
Problema statutului juridic și etic al donatorului în tehnologiile de reproducere.
Problema justificării morale a maternității surogat.
Sesiune de seminar: Moralitatea societății și bunăstarea mentală a „copiilor artificiali”. Probleme etice și juridice asociate cu stabilirea drepturilor părintești, a drepturilor de legitimitate. Donarea de celule germinale și abordarea comercială. Clonarea ca metoda noua reproducerea umană. - 2 ore.
SARCINI:
Sarcina 1
Un cuplu căsătorit a contactat o clinică medicală privată autorizată să acorde îngrijiri medicale în domeniul tehnologiilor de reproducere umană asistată pentru FIV (fertilizarea in vitro).
În același timp, soțul (soțul) a suferit cu ceva timp în urmă o operație chirurgicală pentru a schimba sexul de la femeie la masculin. S-au obţinut noi documente care indică faptul că este vorba de un bărbat, dar stadiu final intervenție chirurgicală - îndepărtarea ovarelor a fost amânată.
Acest cuplu căsătorit și-a exprimat dorința de a efectua procedura de FIV în următoarea ordine: să folosească pentru fertilizare ovulul soțului (fosta femeie), care mai putea fi obținut și spermatozoizii donatorului, prin plantarea embrionului obținut în urma acestei manipulări. soției (soției), care trebuia să o suporte, practic ca o mamă surogat.
Exercițiu:
Analizați informațiile primare și faceți o listă de circumstanțe care trebuie stabilite. Pe baza rezultatelor analizei, luați o decizie pentru medicul șef al clinicii.
Există motive pentru satisfacerea dorințelor unui cuplu căsătorit, atât din punct de vedere etic, cât și legal?
Sarcina #2
O clinică medicală privată autorizată să acorde îngrijiri medicale în domeniul tehnologiilor de reproducere umană asistată a fost abordată de un cuplu necăsătorit pentru a efectua FIV (fertilizare in vitro) unei femei care dorea să aibă un copil de la partenerul ei.
Un bărbat a donat acestei femei sperma care fusese congelată și folosită în mod repetat pentru FIV. Un an mai târziu, bărbatul și femeia s-au despărțit, dar clinica a continuat să efectueze proceduri FIV la solicitarea femeii, în urma cărora, la a patra încercare, la trei ani de la donarea de spermă, femeia a rămas însărcinată și a născut copil sănătos- o fata.
Când fetița avea 9 ani, mama ei a intentat un proces pentru a stabili paternitatea fostului ei partener și pentru a plăti pensia pentru copii.
Exercițiu:
Analizați informațiile semnificative, stabiliți lista circumstanțelor care urmează să fie stabilite pentru evaluarea etică și juridică a acțiunilor clinicii, femei și bărbați.
A cui și ce acțiuni pot fi considerate lipsite de etică?
Cazul 1.
Inseminare artificiala. Cuplu căsătorit: femeia este fertilă, soțul suferă de azoospermie. Determinați dintr-o poziție morală și etică necesitatea și posibilitatea de a contacta un donator.
Cazul 2.
Mamă purtătoare. Un tânăr căsătorit. Ca urmare a unei sângerări periculoase, posibil după un avort, unei femei în vârstă de 25 de ani i s-a extirpat uterul. Cuplul refuză copilul adoptat și preferă metoda de a introduce ovulul soției, fertilizat de spermatozoizii soțului, în uterul altei femei pentru a naște copilul. Oferiți o evaluare a deciziei lor și a posibilelor consecințe etice și juridice ale acesteia.
Cazul 3.
Refuzul mamei de a avorta. Femeie tânără. Prima sarcina. Relațiile dintre soți sunt stabile. Analiza lichidului amniotic cu o precizie de 60% indică spina bifida congenitală. Femeia însărcinată refuză să avorteze. Ce decizie ați sfătui-o ca medic? Ce decizie ai lua în locul ei? În locul tatălui copilului?
Cazul 4.
Sterilizarea voluntară a unei femei. O femeie căsătorită cu copii cere o ligatură a trompelor. Care este atitudinea dumneavoastră ca medic față de o astfel de operație? Ce părere aveți despre evaluarea sa de către diferite confesiuni religioase?
Cazul 5.
Sterilizarea masculină voluntară. Un bărbat adult necăsătorit cere o ligatură a cordurilor spermatice pentru a putea avea o viață sexuală mai liberă. Care este atitudinea dumneavoastră ca medic față de o astfel de operație? Ce părere aveți despre evaluarea sa de către diferite confesiuni religioase?
Cazul 6.
Sterilizarea unui criminal. Recidivărului periculos încarcerat pentru infracțiuni sexuale i se oferă castrare totală în schimbul unei pedepse reduse. Care este atitudinea dumneavoastră față de o astfel de propunere?
Întrebări de control pe această temă:
1. În ce țări protejează legea un copil din momentul concepției?
2. Numiți momentele de începere a formării principalelor sisteme de organe ale fătului.
3. Care sunt principalele argumente ale susținătorilor avortului.
4. Numiți țările în care avorturile provocate sunt interzise.
6. Un medic rus are dreptul de a refuza efectuarea unui avort indus?
7. Enumerați principalele probleme etice în FIV.
8. Care sunt cele trei etape ale pierderii embrionilor în FIV?
9. Ce este „criza de identitate” a unui copil?
10. Numiți țările în care tehnologiile de reproducere umană asistată (FIV) sunt interzise.
11. Ce alternative la FIV sunt posibile pentru infertilitate?
Subiectul 4.Probleme etice și juridice ale geneticii medicale: screening genetic, inginerie genetică.
Bolile ereditare și opinia publică.
Problema consimțământului informat în cercetarea genetică.
Reglementarea etică și legală a utilizării metodelor de control genetic.
Inginerie geneticăși control genetic: garanții legale pentru a proteja individul de amenințarea manipulării genetice.
Aspecte etice și filozofice ale renașterii ideilor eugenice în genetică.
Sesiune de seminar: Ingineria genetică și riscul cercetării în inginerie genetică în condiții moderne. Secretul profesional în consilierea și intervenția genetică medicală. - 2 ore.
Incidente pentru utilizare în cadrul seminarului:
Cazul 1.
Experimente genetice. Este necesar să obțineți permisiunea de la comitetul de bioetică pentru a efectua lucrări legate de schimbarea genomului, i.e. pentru manipularea cu fragmente de cromozom și crearea unei calități noi, moștenite: a) pe un animal; b) asupra unei persoane. În ce condiții și în ce cazuri, în opinia dumneavoastră, este permisă și oportună efectuarea unor astfel de studii?
Cazul 2.
Experimente genetice. Embrionul a prezentat semne ale coreei lui Huntington, care se manifestă în medie de 45 de ani. Părinții au făcut o ofertă de a distruge fătul. Mama a refuzat, tatăl a fost de acord. Vă rugăm să ajutați la rezolvarea conflictului.
Întrebări de control pe această temă:
1. Dați o definiție a conceptelor - „genom”, „genomică”, „terapie genetică”, „genetică medicală”.
2. De ce și cum este legată „medicina predictivă” de bioetică și biopolitică?
3. Care este inadmisibilitatea morală și etică a „selecției artificiale” în raport cu o persoană?
4. Care este „riscul genetic” al procedurilor de terapie genetică?
5. Poate ingineria genetică să fie acceptabilă din punct de vedere genetic și sigură din punct de vedere etic?
6. Care este diferența dintre eugenia „veche” și „nouă”?
7. Enumerați cinci principii etice pentru studiul genomului uman?
10. Care este conținutul principiului justiției?
11. Care este conținutul principiului accesibilității egale?
12. Care este conținutul principiului calității?
13. Argumentarea etică a inadmisibilității terapiei genetice cu celule germinale.
14. Ce este de preferat din punctul de vedere al eticii științei – dreptul de proprietate asupra descoperirii sau dreptul de acces liber la descoperirile științifice?
15. În ce condiții poate un „pașaport genetic” să restrângă libertatea unei persoane?
16. Care sunt temeiurile morale și ideologice ale recunoașterii liberale a acceptabilității clonării umane?
Tema 5. Medicina experimentala: etica si legalaProbleme.
Aspecte etice, sociale, legale și alte aspecte ale experimentării.
Fundamentele morale și filozofice ale responsabilității cercetătorului pentru consecințele experimentelor.
Drepturile personale în timpul experimentelor. Dreptul de a vă „retrage consimțământul”, de a „întrerupe experimentul” etc.
Caracteristicile efectuării cercetărilor: genetice, psihologice, bolnave mintal, prizonieri etc.
Valorile umanitare ale MBI și probleme globale modernitate.
Munca independentă a studenților pe această problemă: Probleme etice și juridice în medicina experimentală și studii medicamente(istoria problemelor). – 32 de ore.
Sesiune de seminar: Drept, lege și control etic în biomedicină. Experiment psihologic și tratament medical ilegal: limite și limite a ceea ce este acceptabil. Problema protejării individului și a garantării drepturilor de păstrare a integrității umane în experimentele biomedicale. - 2 ore.
Incidente pentru utilizare în cadrul seminarului:
Cazul 1.
Experiment. Bărbat, 72 de ani. Cancer de prostată, metastaze osoase și hepatice, dar pacientul nu știe că este condamnat. Ca parte a terapiei selectate, este testat un medicament anti-cancer (primul studiu uman). Nu a fost solicitat acordul pacientului. Este acceptabil să se efectueze astfel de studii dacă pot fi utile pacientului?
Cazul 2.
Experiment. O tânără de 25 de ani a fost internată din cauza unei întreruperi voluntare a sarcinii. Consimțământul pacientului este necesar pentru introducerea anumitor substanțe la ea cu 48 de ore înainte de avort pentru a studia efectul acestora (efectul teratogen) asupra fătului de 12 săptămâni. Este permisă efectuarea unui astfel de studiu cu acordul mamei care vrea să scape de copil?
Cazul 3.
Experiment. O propunere este înaintată Comisiei de bioetică pentru a efectua experimente medicale pe deținuții condamnați la pedepse lungi de închisoare. Se oferă voluntari pentru a reduce termenii de închisoare și pentru a îmbunătăți condițiile de detenție.
Respectă această propunere principiul voluntarității cerut pentru experimentarea umană?
Cazul 4.
Experiment. Cu acordul comitetului de bioetică, noi medicamente sunt testate pe voluntari. Poate medicul curant să interfereze cu experimentul?
Întrebări de control pe această temă:
1. În ce stadiu al dezvoltării științei ia naștere etica științei?
2. Care sunt specificul experimentelor cu participarea umană?
3. Care sunt principalele acte legislative internaționale și ruse care reglementează experimentele care implică oameni?
4. Ce este un studiu clinic și care este scopul unui studiu clinic (GCP Good Clinical Research Guidelines)?
5. Cum înțelegeți consimțământul informat voluntar al subiectului?
6. Are un cetățean rus dreptul de a refuza să participe la studiu?
7. Este posibil să se efectueze experimente biomedicale pe militari sau prizonieri?
Tema 6. Probleme etice și juridice ale transplantului clinic.
Transplantul de organe și (sau) țesuturi umane și problema conservării integrității umane.
Caracteristicile problemelor etice ale transplantului. Transplantul de organe și (sau țesuturi) ca operație experimentală.
Recoltarea organelor „ex vivo” (de la donatori vii) și „ex mortuo” (de la donatori morți). Aspecte etice și juridice ale morții cerebrale în timpul transplantului.
Drepturile donatorului: „donați un organ”, „adresați-vă unui organ”, etc. Problema unei abordări comerciale a donării. Drepturile destinatarului.
Morala religioasă și donație.
Cursuri practice interactive (prezentări care discută problemele care apar în timpul transplantului de organe și țesuturi) - 2 ore
Sesiune de seminar: Aspecte morale și juridice ale transplanturilor de organe și țesuturi interspecii. Problema „consimțământului informat” în transplantologie. Incompetența pacienților (deținuți, minori, bolnavi mintal etc.) și problema acceptabilității prelevării organelor donatoare. Testamentele de viață ale organelor donatoare ca practică juridică și idee umană de „dar anatomic”. Viitorul transplantului. Drepturile și autonomia individului și pacientului în timpul transplantului de inimă, rinichi, ficat (ca organe salvatoare). - 2 ore.
Incidente pentru utilizare în cadrul seminarului:
Cazul 1.
Transplantul de organe. Femeie, în vârstă de 40 de ani, a murit într-un accident. Crezi că ar trebui să se solicite permisiunea familiei pentru recoltarea imediată a corneei pentru transplant? Ce spune legea despre asta?
Cazul 2.
Obiecție la autopsie. Bărbatul, care a murit la vârsta de 60 de ani, a profesat islamul în timpul vieții sale. Familia refuză să-și dea acordul la autopsie din motive religioase. În ce cazuri se efectuează autopsia și recoltarea de organe pentru transplant, indiferent de acordul rudelor?
Cazul 3.
Transplantul de organe. Gemeni de sex feminin heterozigoți de 3 ani. Boala polichistică de rinichi la unul dintre gemeni, hepatomegalie și splenomegalie. Există consimțământul familiei pentru transplantul unuia dintre organele pereche de la o soră sănătoasă din cauza lipsei unui rinichi donator și a necesității unei operații urgente. Cum se rezolvă conflictul în acest caz între dreptul la viață al unei surori și dreptul la integritate fizică și sănătate în viitor - cealaltă (sănătoasă)?
Cazul 4.
Transplantul de organe. Bărbat, 20 de ani, traumatism cerebral grav; viața este întreținută artificial pentru a recolta organe pentru transplant. Moartea a fost constatată de o echipă de medici independenți de transplantologi; recoltarea de organe are acordul unor membri ai familiei și obiecția altora. Ce linie de conduită este recomandată medicilor din partea moralității și a dreptului?
Cazul 5.
Transplantul de organe. Bărbatul, în vârstă de 40 de ani, este în stare postcomă; viața este întreținută artificial pentru a recolta organe pentru transplant. Există consimțământul familiei, dar există un factor religios (credința musulmană). Poate fi recoltat un organ?
Cazul 6.
Transplantul de organe. Tânăr, 19 ani, victimă a unui accident rutier, Sunt prezente toate semnele clinice și paraclinice ale morții cerebrale. Doi membri ai echipei de transplant refuză să ia parte la operațiunea de recoltare a organelor în scopul transplantului „din motive morale și etice”. Ce „considerații morale și etice” pot opera în acest caz?
Întrebări de control pe această temă:
Care sunt principalele documente legale care reglementează transplantul în Rusia?
Cine a efectuat primul transplant de inimă umană cu succes din lume?
Este permis, conform legislației noastre interne și străine, să cumpărăm și să vindem organe și (sau) țesuturi umane?
Care este răul moral al traficului de organe umane?
Care sunt criteriile pentru decesul unei persoane (în mod tradițional și în prezent)?
Sunt conceptele de „stare vegetativă persistentă” și „moarte cerebrală” echivalente?
Care sunt cele trei principii etice și organizaționale principale care ar trebui urmate atunci când se constată decesul unei persoane după criteriul „morții cerebrale”?
Care este numărul minim de medici care au dreptul să constate decesul unei persoane după criteriul morții cerebrale?
Un medic are dreptul de a afirma „moartea creierului”?
Un medic de ce specialitate nu are voie să participe la diagnosticarea morții cerebrale?
Care este prezumția de consimțământ și prezumția de dezacord a donatorului?
Ce fel de prezumție este cea mai acceptabilă din punct de vedere etic?
Ce tip de prezumție este stabilită legal în Rusia?
Este posibil să folosiți organe și țesuturi ale unui donator viu sănătos în Rusia?
Sunt suficiente următoarele condiții pentru prelevarea unui organ de la un donator viu: „donatorul este de acord” și „donatorul este sănătos”?
Ce criterii stau la baza deciziei luate de medici atunci când distribuie organele donatoare către primitori?
Numiți două motive principale pentru care xenotransplantul nu poate depăși sfera unui experiment științific și nu poate deveni o practică clinică.
Tema 7. Aspecte etice și juridice ale acordării de îngrijiri psihiatrice și protecției drepturilor pacienților în psihiatrie.
Istoria atitudinii societății față de bolnavii mintal. Paternalismul în psihiatrie și mișcarea pentru drepturile pacientului în psihiatrie.
Aspecte morale ale stabilirii diagnosticului de boală psihică și problema protecției drepturilor cetățenilor de metode de influență ascunsă psihologică și psihoterapeutică.
Dileme etice și juridice ale tratamentului în psihiatrie. Problema competenței pacienților în psihiatrie și secretul medical.
Nebunia și pedeapsa cu moartea pentru criminalii bolnavi mintal.
Biserica despre valoarea sănătății mintale și modalități de a o păstra.
Sesiune de seminar: Problema dezinformării a bolnavilor mintal și pericolul social al acestora. Secretul medical și spitalele speciale de psihiatrie. Sănătatea națiunii și abuzurile politice ale psihiatriei. Psihiatrie infantilă: aspecte bioetice ale protecției juridice. - 1 oră.
Sarcina numărul 1.
O femeie a depus o cerere la o instituție medicală de psihiatrie pentru copii pentru observarea și tratamentul fiului ei minor A., în vârstă de 6 ani. Tatăl băiatului, de care femeia era divorțată de mai bine de 2 ani, locuind separat cu o nouă familie, la aflarea acestui lucru, s-a opus categoric la observarea copilului de către un psihiatru și a depus plângere la parchet pentru încălcarea acestuia. dreptul său ca tată și dreptul minorului. Parchetul a fost de partea tatălui, argumentând că tatăl copilului, în calitate de reprezentant legal, are dreptul de a decide dacă îi acordă fiului său îngrijiri medicale sau o refuză.
Exercițiu:
Analizați această situație din poziții etice și juridice.
Este o încălcare a standardelor etice și legale ca o mamă a unui copil care este divorțată să caute îngrijiri medicale pentru fiul ei fără a obține acordul prealabil al tatălui copilului?
Carcasă pentru utilizare în cadrul seminarului:
Utilizarea metodelor psihiatrice. Învinuitul, în vârstă de 28 de ani, este suspectat de tâlhărie în grup organizat. Interogatoriul este imposibil din cauza tulburării psihice a acuzatului. Considerați că este acceptabil ca un psihiatru să participe la un interogatoriu sau să prescrie medicamente psihotrope?
întrebări de testare
Etica biomedicala - Tutorial(Aseeva I.A.)
Sesiunea 6. Noi tehnologii de reproducere: expertiză umanitară
Aspecte etice ale inseminarei artificiale.
Fertilizarea in vitro și probleme morale.
Dilemele morale ale maternității surogat.
Religia și problemele reproducerii umane.
Literatură
Bartko A.N., Mikhailova E.L. Etica biomedicală: teorie, principii și probleme. Partea 2. M., 1996.
Bioetica: probleme, dificultăți, perspective / Materiale ale „mesei rotunde” // Întrebări de filosofie. 1992, nr. 10; Întrebări de filozofie. 1994, nr. 3.
Vlasov V.V. Fundamentele bioeticii moderne. Saratov, 1998. S.55-66.
Ivanyushkin A.Ya. etc Introducere în bioetică. M., 1998. S.222-241.
Siluyanova I.V. Bioetica în Rusia: valori și legi. M., 1997. S.105-122.
Subiecte de rezumate și rapoarte
Inseminarea artificială: argumente pro și contra pentru o persoană, familie, societate.
Consecințele fertilizării in vitro asupra sănătății copiilor.
Probleme psihologice ale maternității surogat.
Atitudinea religiei față de noile tehnologii de reproducere.
Aspecte etice ale inseminarei artificiale
Noile tehnologii ale nașterii umane sunt printre cele mai discutate probleme ale bioeticii. Fiecare dintre ele generează propriul bloc de probleme medicale, juridice, etice, dintre care majoritatea nu au o soluție general acceptată. În centrul discuțiilor este definirea perioadei în care embrionul poate fi considerat o ființă cu toate drepturile omului. De regulă, sunt oferite următoarele opțiuni: momentul fuziunii celulelor germinale masculine și feminine; A 14-a zi de dezvoltare intrauterina - începutul formării benzii primare, elemente sistem nervos; a 30-a zi - începutul diferențierii sistemului nervos central; 7-8 săptămâni, când embrionul începe să răspundă la iritație; Săptămâna 30 - începutul activității creierului. Fiecare jalon enumerat este fundamentat de un argument destul de serios, ca o piatră de hotar în formarea unei persoane.
Probleme morale și etice controversate: statutul juridic al embrionului uman; eligibilitatea și limitele permise ale manipulărilor cu celule germinale și embrioni umani în scopuri medicale și de cercetare. Problemele anonimatului donatorului și primitorului sunt discutate pe larg în literatura de specialitate; posibilitatea de a obține informații despre donator și destinatar; drepturile parentale ale donatorilor de celule germinale și de embrioni; dreptul copiilor adulți de a avea informații despre „tatăl biologic”.
Tehnologiile de reproducere umană sunt după cum urmează:
inseminare artificiala - inseminare artificiala cu spermatozoizii unui sot sau al unui donator;
fertilizare in vitro - fertilizare în afara corpului cu transferul ulterior al embrionului în uterul unei femei;
„materitatea surogat” - ovulul unei femei este fertilizat în afara corpului, iar apoi embrionul este transferat în uterul altei femei pentru gestație.
Inseminarea artificiala poate fi omoloaga, cu spermatozoizii sotului, si heteroloaga, cu spermatozoizii donatorului. Aceeași clasificare se aplică oului. În fertilizarea omoloagă, ovulul este implantat la femeia de la care a fost prelevat; în fertilizarea heterologă, la o altă femeie.
Fertilizarea omologă cu dezvoltarea reușită a fătului nu dă naștere unor probleme speciale. Întrucât părinții biologici și sociali sunt aceiași, nu există nicio contradicție cu principiile morale tradiționale ale relațiilor de familie.
Fertilizarea heterologă, dimpotrivă, dă naștere multor probleme complexe care necesită analiză etică și dezvoltarea anumitor norme juridice.
Donarea de material genetic diferă semnificativ ca statut și consecințe de donarea obișnuită de sânge, care este recunoscută ca fiind morală necondiționată. În ceea ce privește donarea de spermă și ovule, există păreri opuse. Pe de o parte, orice donație în medicină este considerată un act de caritate. În acest caz, familiile sterpe dobândesc sensul vieții și al fericirii - au copii. Este, de asemenea, benefic pentru societate. Ca o soluție a problemei, pare rațional să extindem legile privind donarea de sânge și organe la donarea de gameți. Asociația Medicală Mondială ar putea acționa ca inițiator prin adoptarea unei rezoluții speciale. În acest caz, donarea de gameți ar dobândi statutul de asistență terapeutică și, ca o consecință firească, ar deveni liberă și anonimă.
Pe de altă parte, nu se pot ignora argumentele oponenților acestui tip de donație, aceștia pot avea puncte raționale. Însămânțarea artificială, cred ei, este o atitudine iresponsabilă față de cel mai înalt dar al fiecărei persoane sănătoase - de a participa la crearea și extinderea vieții. Acesta este un mod de a înșela natura, de a-ți ascunde inferioritatea fizică. Acest lucru este periculos pentru societate și generațiile viitoare, deoarece este imposibil să se prevină participarea persoanelor cu defecte mentale, sexuale, ereditare.
Cea mai bine gândită schemă pentru donarea de material genetic este următoarea: doar bărbații care au copii pot deveni donatori; inseminarea artificiala se efectueaza numai din motive medicale si numai pentru cuplurile heterosexuale; Toți donatorii sunt testați pentru boli cu transmitere sexuală. Analiza genetică a gameților este obligatorie pentru a stabili eventualele boli cromozomiale. Aceste reguli se aplică de fapt în unele țări europene. Rezolvarea multor probleme asociate cu donarea de spermă este complicată de lipsa statutului legal și moral al gameților.
Fertilizarea in vitro și probleme morale
Printre noile tehnologii de reproducere, fertilizarea in vitro cu transfer de embrioni ocupă un loc aparte. Indicație de utilizare - infertilitatea absolută a unei femei. Amploarea problemei este evidențiată de cifre - în Rusia, aproximativ 3 milioane de femei aflate la vârsta fertilă suferă de infertilitate absolută.
Aproape fiecare pas în aplicarea metodei FIV necesită rezolvarea unor probleme morale complexe. Este posibil în principiu manipularea gameților umani? Care este starea embrionului? Este justificată alegerea sexului? Ce să faci cu excesul de ouă fertilizate? „embrionii suplimentari” pot deveni material de donație, un obiect cercetare științifică? O serie dintre aceste aspecte și probleme similare continuă să fie discutate activ, unele fiind rezolvate prin lege și prin rezoluțiile V.M.A.
Deci în „Regulamentul privind fertilizarea in vitro și transplantul de embrioni”, adoptat de V.M.A. în 1987 afirmă că FIV este justificată atunci când alte tratamente de fertilitate au eșuat. Această metodă poate fi utilă atât pentru pacienți individuali, cât și pentru societate în ansamblu, nu doar reglează infertilitatea, dar contribuie și la dispariția bolilor genetice și stimulează cercetarea de bază în domeniul reproducerii umane și al contracepției. Din punct de vedere etic, metoda FIV este justificată, deoarece realizează dreptul inalienabil al femeii de a fi mamă, de a avea un copil.
Și, cu toate acestea, analizând în mod cuprinzător și obiectiv problemele noilor tehnologii de reproducere, nu se poate să nu observăm consecințele negative grave ale utilizării lor. Examinarea copiilor născuți ca urmare a fertilizării in vitro și a inseminarei artificiale i-a forțat pe experți să tragă următoarea concluzie foarte serioasă: „Fiecare dintre metodele de inseminare artificială crește riscul de patologie perinatală și invaliditate neurologică severă din copilărie”.
Dilemele morale ale maternității surogat
Complexitățile legale și etice ale maternității surogat sunt bine demonstrate de următorul fapt: un copil născut în acest fel poate avea 5 părinți: 3 biologici (donator de spermă masculin, donator de ovule, donator de uter) și 2 sociali (cine a făcut comanda). ). În plus, necesitatea controlului social al fiecărei etape a maternității surogat este dictată de pericolul de comercializare a nașterii. Din păcate, în legislația rusă nu există o reglementare legală a oricăror probleme ale maternității surogat.
În contextul democratizării și extinderii drepturilor omului, dorința reprezentanților minorităților sexuale de a avea copii capătă o relevanță specifică și necesitatea discuțiilor.
Religia și problemele reproducerii umane
Biserica își determină și atitudinea față de noile tehnologii de reproducere. Pentru catolicism nu există subiect de discuție, situația este inițial clară. Pe baza conceptului, traditional pentru catolici, de lege naturala inviolabila, atitudinea fata de inseminarea artificiala este negativa.
În Ortodoxie, luarea în considerare a problemelor generate de noile tehnologii de reproducere este mult mai diferențiată. Inseminarea artificiala nu este femeie casatorita este condamnat pe baza intereselor copilului, deoarece este lipsit de posibilitatea de a fi crescut într-o familie cu drepturi depline, iar tatăl este necunoscut. Inseminarea artificială a unei femei căsătorite fără acordul soțului ei este inacceptabilă, deoarece minciuna distruge legăturile căsătoriei. Cu acordul soțului, unii lideri bisericești consideră posibilă această procedură. Alții consideră inacceptabilă orice concepție în afara actului sexual natural. Obiecții deosebit de grave sunt ridicate de fertilizarea cu spermatozoizii unui donator: o intruziune străină în relațiile conjugale distruge fidelitatea conjugală.
Cu toate acestea, unii teologi reputați consideră că inseminarea artificială este o modalitate adecvată de utilizare a cunoștințelor medicale, care permite căsătoriei creștine să realizeze unul dintre scopurile principale - procrearea.
În ceea ce privește maternitatea surogat, aici religia creștină este complet unanimă în condamnarea acestei inovații, iar argumentele sunt serioase. Aplicarea acestei metode neglijează cea mai profundă, mai veche legătură spirituală, emoțională care apare între mamă și copil din momentul concepției. Consecințele acestui decalaj sunt într-adevăr complet neexplorate. Și încă un argument - un copil născut de o mamă surogat este sortit unei crize de identitate, care este mama lui adevărată.
Epoca biotehnologiei, care a devenit larg răspândită în secolul 21, ar putea schimba viața oamenilor în multe feluri. Prin inginerie genetică și terapii de reproducere, oricine se poate simți în rolul unui „creator”. Dar tehnologiile de reproducere utilizate pe scară largă au și probleme etice. Alături de faptul că pot da speranță, astfel de manipulări pot acționa și ca un motivator eficient, provocând distrugerea tradițiilor consacrate ale societății.
Metode de inseminare artificiala
Înainte de a analiza problemele morale și etice ale tehnologiilor de reproducere, merită să clarificăm care sunt acestea și prin ce metode sunt implementate.
Noile tehnologii de reproducere includ mai multe tipuri de inseminare artificială. Cele mai raspandite sunt: inseminarea artificiala si fertilizarea in vitro.
Metoda de inseminare presupune introducerea în uter a seminței unui soț sau a unui donator pentru a ajuta la depășirea barierelor care sunt distructive pentru el.
Inseminare artificială cu celulele soțului
La implementarea metodei de fertilizare intracorporeală, o porțiune de spermatozoizi este introdusă în cavitatea uterină, astfel încât să fertilizeze ovulul care s-a maturizat până în acest moment. Un ou deja fertilizat prinde rădăcini pentru a-și continua dezvoltarea.

Această metodă este bună deoarece în timpul implementării ei nu este nevoie să distrugi în mod deliberat embrionii „în plus”. Este doar o procedură medicală auxiliară, în care actul de naștere rămâne integral în toate componentele sale: spirituale, psihice, fizice. Prin urmare, pentru o uniune familială, nu există complexități ale unei ordini morale.
Biserica Ortodoxă este, de asemenea, loială însămânțării artificiale. Ea consideră această metodă unul dintre mijloacele acceptabile de concepție, deoarece nu distruge spiritualitatea și continuitatea uniunii familiale.
Inseminare folosind celule germinale donatoare
Morala inseminarii artificiale donatoare, nu numai la ortodocsi, ci si la alte religii, este pusa sub semnul intrebarii, iar in unele cazuri este complet interpretata ca o manifestare a infidelitatii si adulterului. Acest lucru se datorează faptului că, în urma unor manipulări tehnice, intervine un terț. O astfel de mișcare încalcă exclusivitatea și indivizibilitatea relațiilor conjugale.
Potrivit fundamentelor conceptului Bisericii Ortodoxe, „dacă soții nu sunt capabili de concepție, atunci prin acordul lor reciproc merită să se recurgă la fertilizarea intracorporeală (intracorporeală) cu celulele soțului sau să adopte un copil”.
Nu este atât de roz din punct de vedere etic atitudinea față de o nouă tehnologie de reproducere mai progresivă - fertilizarea in vitro.

Metoda FIV, care a devenit larg răspândită datorită eficienței sale ridicate, presupune hiperstimularea ovarelor, urmată de prelevarea laparoscopică a ovocitelor pentru a le fertiliza cu spermatozoizi într-un incubator special. Ouăle fertilizate sunt analizate pentru a determina celulele diploide cele mai viabile. Ele servesc drept bază pentru creșterea embrionilor într-o eprubetă cu transplantul lor ulterioar într-un corp feminin. Embrionii neutilizați sunt înghețați prin crioconservare, astfel încât să poată fi utilizați în alte scopuri în viitor.
Până la trei embrioni sunt implantați în uter, dintre care doar 1 sau 2 sunt fixați pe membrana mucoasă în primele 6 zile de la momentul concepției.
Cu toată eficacitatea „concepției in vitro”, a cărei performanță ajunge la 85-90%, principalul său dezavantaj este întrebarea despre soarta embrionilor viabili „neutilizați”. Lor:
- distruge;
- congelat pentru a fi implantat la alte femei;
- implicate în bioproducție și experimente.
Pentru comparație: dacă în timpul unui avort, viața unui copil „nedorit” este distrusă, atunci când se implementează FIV, victima pentru posibilitatea nașterii unui copil este necesitatea de a distruge aproximativ 7-9 embrioni. Sunt aceste sacrificii justificate? Nu este surprinzător faptul că mulți oameni de știință și activiști ai cultelor religioase solicită concentrarea atenției viitorilor părinți asupra problemei etice a unei noi tehnologii de reproducere, deoarece FIV poartă la rădăcina ei o ideologie abortivă.
Evaluarea FIV din punctul de vedere al religiilor
Sub aparenta simplitate a manipulărilor tehnice în implementarea FIV, există un „preț” specific sub forma soartei embrionilor umani rămași nerevendicați. Ca urmare a FIV, apare o sarcina multipla cu care se face o „reducere” in saptamana 7-8 de gestatie. Această procedură presupune distrugerea deja în interiorul organului genital a embrionilor „inutil” prin străpungerea inimii fiecăruia dintre ei cu un ac. Doar 1-2 embrioni rămân în viață.

Potrivit fundamentelor conceptului social al Bisericii Ortodoxe, toate tipurile de concepție în afara corpului sunt considerate inacceptabile, deoarece implică înghețarea și distrugerea forțată ulterioară a ființelor vii „inutile”, care sunt embrioni.
Acest lucru este confirmat de legea creștină supremă, denumită poziția lui Tertulian. Se spune: cine este om este deja om.
Statutul personal al vieții emergente în Islam este definit într-un mod ușor diferit. Potrivit cărții sfinte a musulmanilor, o femeie divorțată se poate recăsători numai după ce au trecut 90 de zile pentru a evita suspiciunea de paternitate. Acest lucru este clar spus în versetul 228 al surei. Dacă o femeie este văduvă, atunci trebuie așteptate 130 de zile înainte de căsătorie. În consecință, termenele sunt stabilite la 90-130 de zile.
Embrionii umani sunt organisme vii cu drepturi depline și, prin urmare, experimentele efectuate asupra lor au o fiabilitate științifică ridicată. Pentru muncă se folosește biomaterialul obținut ca urmare a „concepției in vitro” și după întreruperea sarcinii.

La Adunarea Parlamentară a Consiliului Europei, desfășurată în 1997, s-a decis interzicerea creării de embrioni în scop de cercetare, precum și asigurarea unei protecții adecvate. Astăzi, majoritatea țărilor aderă la acest principiu, legislația lor interzice complet orice fel de cercetare. În țările care sunt mai loiale acestei probleme, procesul care vizează atingerea scopurilor diagnostice și terapeutice este controlat clar la nivel legislativ.
În Rusia, nu există o secțiune separată a legislației care să reglementeze problema experimentelor pe embrioni și nu există indicii despre posibila soartă a embrionilor „inutil”.
Nu mai puțină preocupare etică este cauzată de metoda utilizată pe scară largă a noii tehnologii de reproducere, denumită maternitate surogat.
Presupune extragerea unui ovul stimulat si matur din uter pentru a-l fertiliza cu spermatozoizii unui sot sau donator. Embrionul, îmbătrânit timp de trei zile într-un pahar, este transferat înapoi în cavitatea uterină. Folosind această metodă, puteți folosi ouăle unei femei, iar uterul, care acționează ca incubator pentru gestație, al alteia. În același timp, nu există o relație genetică între bebeluș și mama care l-a născut.

Aspectele juridice ale acestei metode sunt prescrise la nivel de stat. De exemplu, conform legislației ruse, o mamă surogat după nașterea unui copil nu are dreptul de a contesta maternitatea.
Nejustificarea morală a acestei metode este că presupune implicarea unui terț în procesul reproductiv.
Condamnă mama surogat și biserica. Conform canoanelor sale, distruge legătura stabilită în timpul gestației între mamă și copil. Drept urmare, atât femeia însărcinată, cât și copilul, care ulterior poate suferi traume psihologice din cauza unei crize de conștiință de sine, sunt răniți.
Încercările omului de a „îmbunătăți” în mod artificial natura pot aduce nu numai beneficii, ci și noi suferințe. Prin urmare, merită să folosiți tehnologii biomedicale, ghidate de principii sociale, spirituale și morale.
Bioetica
Bioetica este strâns legată de etica mediului, uneori sunt identificate. Se poate considera bioetica ca o direcție nouă, originală în etică, asociată cu descoperiri majore în biologie, care duce la o schimbare și rafinare a unor concepte fundamentale precum personalitatea, viața și moartea. Revoluția în biologie a adus cu ea probleme care au fost întotdeauna cel mai mare mister: acestea sunt întrebările nașterii unei noi vieți, conceptul de dragoste erotică și de naștere, problema relației cu moartea și înțelegerea vieții însăși.
Omenirea este în prezent pregătită să subordoneze forțele vii ale naturii controlului său, dar în același timp depășește limitele valorilor morale tradiționale. Sarcina bioeticii este de a determina limitele utilizării noilor instrumente de viață și de moarte, de a proteja drepturile omului de „jocurile minții” asociate cu încrederea intelectuală în sine, ambițiile excesive și interesele comerciale ale „slujitorilor” științei.
Principalele domenii de cercetare a naturii biologice a omului: modificarea comportamentului cu ajutorul „terapiei de șoc”, inginerie genetică, maternitate surogat, clonarea, etica avortului, transplantul de organe, vânzarea de copii, schimbarea sexului, extinderea vieții artificiale, eutanasie.
Apariția bioeticii ar trebui datată din 1965, când în SUA a fost deschis Institutul pentru Studiul Eticii Sociale și Științelor Vieții în orașul Hastingington (Hastington Center), unde au început să efectueze cercetări biologice active legate de problemele viata si moarte. Întrucât aceste studii au atins multe probleme etice care necesită o atenție specială, acest moment poate fi considerat momentul apariției bioeticii.
Una dintre primele direcții care a identificat o nouă problematică și a avut consecințe de mare anvergură este modificări de comportament (Modificarea comportamentului), cunoscută în SUA sub numele de „spălare a creierului”, iar la noi ca „zombie”. Primele experimente au constat în faptul că electrozii erau cusuți în creierul subiectului și, la momentul potrivit, treceau prin ei. electricitate să influenţeze schimbarea comportamentului subiectului în direcţia corectă. Astfel, alături de alte valori, autonomia morală a individului a fost distrusă, iar conceptul însuși al individului ca subiect autonom, sau individ liber, s-a schimbat. Aceste programe au fost eficiente în tratamentul tulburărilor mintale, i-au ajutat pe cei slabi la minte în implementarea unor acțiuni aparent raționale care nu implicau gândire independentă. În timpul nostru, cea mai utilizată metodă de schimbare a comportamentului cu ajutorul „terapiei de șoc”, realizată prin mijloace mass media, inclusiv publicitate. „Terapia de șoc” are astăzi un efect psihologic puternic care provoacă stres, îndoieli cu privire la valorile culturale general recunoscute și frustrare.
Subiectul de bioetică cuprinde diverse domenii de cercetare legate de problemele vieții și morții, transplantul de organe, utilizarea organelor animale, precum și problemele de protecție a sănătății sau dreptul de a refuza îngrijirea medicală din motive religioase sau culturale. Unii consideră bioetica ca incluzând toate problemele relației dintre medicină și biologie, alții o reduc la aspectele etice ale aplicării noilor inovații tehnologice în tratamentul oamenilor.
Cea mai largă interpretare leagă subiectul bioeticii cu evaluarea etică a oricăror acțiuni care pot dăuna organismelor vii, adică. cei care sunt capabili să experimenteze frica.
Dileme morale ale bioeticii
Cele mai complexe și controversate probleme ale bioeticii sunt legate de problema morții: eutanasie, avort, transplant de organe, atitudine față de nou-născuții cu defecte.
Dilema eutanasiei (moartea „bună”) ). Poate fi moartea bună? Aceasta se referă la o moarte ușoară, nedureroasă, moartea ca adormire. Există două tipuri de eutanasie: activă (acțiuni care contribuie la o moarte rapidă și nedureroasă) și pasivă (refuzul tratamentului, neasigurarea în timp util a medicamentelor necesare etc.). Eutanasierea activă a bolnavilor terminali și a persoanelor care suferă se efectuează în hospices - spitale speciale.
Eutanasia poate fi, de asemenea, voluntară și involuntară. Eutanasia involuntară este egală cu crimă, eutanasia voluntară înseamnă sinucidere. Cum să faci față eutanasiei? Există argumente puternice în favoarea eutanasiei (principalul este ameliorarea suferinței bolnavilor terminali), dar nu mai puțin importante sunt argumentele împotriva eutanasiei (sunt asociate, în primul rând, cu schimbări semnificative în imaginea unui medic, și în al doilea rând, cu fapte cunoscute când bolnavii terminali s-au vindecat). Tari diferite iar culturile tratează diferit această dilemă.
Problema determinării momentului morții. Apariția tehnologiilor eficiente de susținere a vieții (de exemplu, un ventilator) a dezvăluit problema cât timp ar trebui prelungită viața unui pacient, în special dacă conștiința acestuia este pierdută iremediabil. Această situație poate crea un conflict de interese între medici (care au diagnosticat moartea cerebrală) și rudele pacientului, care cred că este în viață. Reprezentanții pacienților, de exemplu, pot insista pe continuarea tratamentului de susținere a vieții despre care medicii îl consideră inutil; sau, dimpotrivă, pacienții (reprezentanții lor) pot cere încetarea manipulărilor medicale, pe care le consideră degradante la demnitatea celui muribund. Este această persoană în viață și ce este o persoană vie, și chiar mai larg - o ființă vie? Aceste probleme nu sunt clare. Avocații își fac precizarea: oricine își asumă în mod arbitrar rolul de ucigaș, chiar dacă este ghidat de milă și compasiune, dorind să salveze de suferințe inutile, este supus pedepsei. Asemenea situații au condus la o revizuire a criteriilor de determinare a momentului decesului. Pe lângă criteriile tradiționale - oprirea ireversibilă a respirației și (sau) circulației, care acum pot fi menținute artificial - a fost aplicat criteriul morții cerebrale. Moartea cerebrală înseamnă că pacientul și-a pierdut capacitatea de a gândi și de a simți, nu poate să gândească și să înțeleagă, să plângă, să se bucure. În Olanda, în 1992 a fost adoptată o lege care dă pacienților dreptul de a opri tratamentul care prelungește viața. Aceasta presupune ca: 1) pacientul să fie sănătos mintal; 2) a experimentat durere și a solicitat în mod repetat eutanasierea; 3) medicul curant sa consultat cu un alt medic cu privire la starea sa. Astfel, dreptul de a muri a fost legalizat. În 2002, o astfel de lege a fost adoptată în Belgia. Dreptul de a muri vorbește despre frica de existența unei astfel de plante, care umilește demnitatea umană. Nu moartea, dar această existență este considerată cel mai teribil lucru care i se poate întâmpla unei persoane - aceasta este pierderea de sine, pierderea propriei demnități.
Dileme de transplant. Transplantul de organe presupune prelevarea acestora de la un donator care a fost declarat în moarte cerebrală; în același timp, probabilitatea de succes a transplantului este cu atât mai mare, cu atât a trecut mai puțin timp de la momentul morții. În acest sens, în societate au început să apară temerile că prelungirea vieții beneficiarului ar putea fi asigurată cu prețul accelerării (sau al constatării în grabă) a morții donatorului. Ca reacție la aceste temeri, norma a fost adoptată - moartea cerebrală ar trebui să fie constatată de o echipă medicală independentă de cei implicați în recoltarea și transplantul de organe. Cu toate acestea, în unele țări transplanturile de organe sunt interzise (în țările musulmane și în Japonia) pentru că ei cred că are loc o crimă. Nevoia de donatori devine din ce în ce mai acută. În acest sens, se pune întrebarea: știința avansată se îndreaptă către antropofagie? Și nu ar trebui etica să fie o alternativă convingătoare la acest proces?
Dileme ale reproducerii umane artificiale, inclusiv fertilizarea in vitro și maternitatea surogat. De exemplu, rusă biserică ortodoxă se opune foarte activ FIV, considerând această procedură foarte periculoasă pentru sănătatea mamei și, de asemenea, inumană, deoarece implică manipulări cu embrioni umani, dintre care unii sunt sortiți morții. Ca urmare, problema stabilirii criteriilor de determinare cu acuratețe a începutului vieții umane ca moment în care organismul în curs de dezvoltare este considerat atât de medici, cât și de viitorii părinți ca subiect moral devine relevantă și departe de soluția general acceptată. Contradicții nu mai puțin complexe, care conduc la transformări revoluționare ale familiei tradiționale, apar în legătură cu practica în expansiune a maternității surogat.
Ca urmare a acestor practici, relațiile tradiționale dintre părinți și copii, dintre un bărbat și o femeie (inseminare artificială, maternitate surogat, căsătorii între persoane de același sex) sunt distruse. Se dă o lovitură celor mai fundamentale idei și valori care stau la baza tuturor culturilor care au existat până acum.
Problema utilizării celulelor stem în scopuri de cercetare și terapeutice, în special a celulelor stem embrionare. Pe de o parte, utilizarea unor astfel de celule prelevate din embrioni este deosebit de convenabilă și promițătoare din punctul de vedere al cercetătorilor; pe de altă parte, embrionii umani viabili trebuie sacrificați pentru a le obține.
Problema îmbunătățirii genetice a naturii umane. Ingineria genetică, diagnosticul genetic poate acționa nu numai ca terapie genetică care vizează vindecarea patologiilor determinate genetic ale organismului, ci și pentru „îmbunătățirea” unei persoane (așa-numita eugenie liberală). Rămâne neclare posibilele riscuri asociate cu crearea și difuzarea mediu inconjurator organisme modificate genetic - viruși, bacterii, plante și animale.
Este posibil, de dragul științei, să efectueze experimente pe oameni? Această întrebare a primit o decizie negativă fără ambiguitate în toate țările, care a fost reflectată în Codul de etică de la Nürnberg (1948). A fost dezvoltat un mecanism de evaluare etică pentru a proteja subiecții de testare proiect de cercetare. Un alt mecanism menit să protejeze sănătatea, drepturile și demnitatea pacienților este consimțământul informat al subiectului. Orice studiu poate fi efectuat numai după obținerea consimțământului competent, voluntar, informat și expres de la subiect. Subiectului într-o formă pe înțelesul acestuia i se oferă informațiile necesare despre obiectivele studiului; despre posibilele beneficii și riscuri asociate cu participarea sa la studiu; despre metode alternative de diagnostic sau tratament (atâta timp cât subiectul este un pacient, iar studiul are ca scop testarea unei noi metode de diagnostic sau tratament), precum și dreptul acestuia de a înceta participarea la studiu în orice moment. În prezent, norma consimțământului informat se aplică oricărei intervenții medicale în general, efectuate nu numai în scop de cercetare, ci și în scop terapeutic. Toate abaterile de la această normă (consimțământul nu al pacientului sau al subiectului, ci al reprezentanților acestuia atunci când acesta este incompetent; intervenția fără consimțământ în caz de urgență etc.) sunt de asemenea reglementate atât din punct de vedere etic, cât și legal.
Dilema clonării. Discuțiile ascuțite, iar apoi adoptarea unor documente politice și juridice pentru interzicerea clonării, au dat naștere în 1997 la apariția primului animal clonat - oaia Dolly. În acest sens, obiectul reglementării este aplicație posibilă tehnologii de clonare pentru oameni. Oponenții clonării cred că astfel de experimente sunt inacceptabile din punct de vedere etic, deoarece pacientul (viitoarele clone) nu a fost de acord cu experimentul și, dacă ne punem în locul acestor oameni, atunci răspunsul la întrebarea dacă vrem să fim în locul lor va fi departe de a fi lipsit de ambiguitate . Mulți oameni nu și-ar dori să fie clone. Nu este clar cum se va schimba comportamentul oamenilor clon.
Susținătorii clonării susțin că dezvoltarea științei nu trebuie oprită, mai ales că nu cunoaștem încă toate perspectivele posibile care pot fi asociate cu clonarea. Cu toate acestea, aproape toate țările lumii (cu excepția Chinei) au semnat o interdicție a experimentelor de clonare umană.
O contradicție de nerezolvat între susținătorii biotehnologiilor moderne și oponenții. Cu cât o persoană dobândește mai multă putere ca urmare a dezvoltării biotehnologiei, cu atât apar mai multe pericole pentru existența sa (de mediu, demografice, probleme medicale), și pentru esența sa. Unele dintre cele mai recente progrese în medicină (de exemplu, noile tehnologii de reproducere), care au un scop bun - reconstrucția sănătății, duc la distrugerea omului ca specie biologică. În acest domeniu (ca și în multe altele), o persoană s-a trezit în situația de alunecare pe un plan înclinat cu riscul de a cădea într-un abis: prin crearea de beneficii și modalități de protecție fără precedent, progresele științifice cresc pericolele, creează noi amenințări. și riscuri, crescând de multe ori gradul și amploarea noului rău posibil. Acest lucru se aplică geneticienilor care modelează obiecte modificate genetic, medicilor care încearcă să influențeze ereditatea, neurologilor care creează pastile de fericire, programatorilor care modelează un om cyborg.
Cum va fi persoana viitorului? Această întrebare a devenit acum o dilemă morală. Medicina modernă de înaltă tehnologie creează din ce în ce mai multe noi oportunități pentru „îmbunătățirea” naturii umane, dar ele provoacă efecte secundare sub formă de degradare a abilităților naturale, când în locul unei probleme simple apar mai multe altele mult mai complexe (efectul de un cap de dragon tăiat). P. D. Tișcenko, folosind materialul medicinei reproductive, a arătat că reconstrucția biologică duce la deconstrucție și distrugere. Experimentele genetice duc la astfel de modificări ale fizicii umane, în urma cărora se poate întâmpla ceea ce avertizează F. Fukuyama: „Vom amesteca genele umane cu genele atâtor specii încât nu vom mai înțelege ce este o persoană”, ei. duce și la transformări în relațiile umane, „ne putem găsi de cealaltă parte a barierei dintre istoria umană și cea postumană și nici măcar să nu vedem când am trecut cotidianul, pentru că nu mai înțelegem ce este în joc”.
Omenirea poate pierde multe valori morale și sentimente morale, regăsindu-se „dincolo de bine și de rău”, într-o lume imprevizibilă și periculoasă. Deja acum putem vorbi despre o „nouă reevaluare a valorilor”, în urma căreia umanitatea, dragostea, cordialitatea, fidelitatea și legăturile de familie devin redundante. Dacă copiii mai devreme s-au născut ca urmare a relațiilor intime dintre un bărbat și o femeie, legați de dragoste, atașament emoțional, tandrețe și respect unul față de celălalt, astăzi copiii se pot naște la comandă, ca plăcintele la cantină.
Transformările genetice efectuate de medicina modernă reprezintă o amenințare pentru deprecierea corpului uman și a vieții însăși, amenințarea transformării unei persoane într-o biomasă. În contextul acestor amenințări, riscuri și noi pericole, se dezvoltă bioetica modernă și etica mediului, punând problema protecției unei persoane, a drepturilor și libertăților sale, precum și a strategiilor de limitare de manipulare a corpului său.