Mikrodozēto kontracepcijas līdzekļu saraksts. Zemas devas kontracepcijas tabletes. Perorālo kontracepcijas līdzekļu trūkumi un nopietni riski
Neplānota grūtniecība bieži beidzas ar abortu. Šī metode negatīvi ietekmē veselību, tāpēc ir nepieciešams izmantot efektīvas metodes kontracepcija. Viens no labāki veidi Grūtniecības profilakse šodien atzina perorālo kontracepcijas līdzekļu lietošanu, kas satur sieviešu dzimuma hormonu sintētiskos analogus.
Mūsdienu kontracepcijas tablešu efektivitāte sasniedz 100%. Daudzos gadījumos, pateicoties tiem, tiek sasniegts arī terapeitiskais efekts. Perorālie hormonālie kontracepcijas līdzekļi (OC) ir lietoti vairāk nekā 40 gadus. Šajā laikā tie ir nepārtraukti pētīti un pilnveidoti. Tika izveidoti kombinētie OC, kuros ievērojami samazināts hormonu saturs un saglabāta kontracepcijas efektivitāte.
Kā darbojas hormonālā kontracepcija?
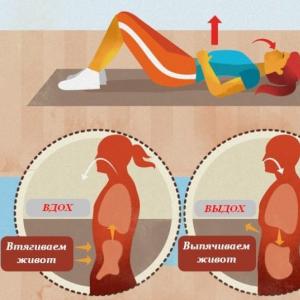
Kontracepcijas tabletes "izslēdz" ovulāciju, vienlaikus saglabājot ciklisku asiņošanu, kas atgādina menstruācijas. Folikuls neaug, olšūna tajā nenobriest, tā neiziet no olnīcām, tāpēc grūtniecība nav iespējama. Turklāt dzemdes kaklā sabiezē gļotas, mainās arī endometrijs, kas grūtniecības gadījumā neļauj pieķerties apaugļotai olšūnai.
Perorālo kontracepcijas līdzekļu labvēlīgā ietekme uz sievietes ķermeni ir šāda:
- stabilizācija menstruālais cikls vienlaikus samazinot saražoto asiņu daudzumu. Tas palīdz novērst dzelzs deficīta anēmiju, ar ko saskaras daudzas sievietes;
- vēdera sāpju mazināšana ovulācijas laikā ar un izpausmēm;
- dzemdes kakla kanāla gļotu aizsargājošo īpašību palielināšana, kas uz pusi samazina dzemdes un piedēkļu infekciju biežumu;
- biežuma un saistītās kiretāžas samazināšana;
- mastopātijas attīstības riska samazināšana, lietojot monofāzu perorālos kontracepcijas līdzekļus, īpaši tos, kas satur progestagēnus ar zemu androgēnu aktivitāti;
- Androgēnu ražošanas nomākšana olnīcās, palīdzot ārstēt pūtītes, seboreju, hirsutismu un citas virila sindroma izpausmes. Tas jo īpaši attiecas uz kontracepcijas tabletēm, kas satur progestagēnus ar antiandrogēnu iedarbību vai ar zemu androgēnu aktivitāti;
- palielināt kaulu blīvumu, uzlabot kalcija uzsūkšanos, kas novērš osteoporozes attīstību.
Perorālo kontracepcijas līdzekļu sastāvs, klasifikācija un to nosaukumi
Kombinētie perorālie kontracepcijas līdzekļi satur estrogēnu un progestagēna komponentu. Progestogēni novērš grūtniecību, un estrogēns izraisa endometrija proliferāciju, atdarinot tā normālu attīstību, savukārt neregulāra dzemdes asiņošana ir izslēgta. Turklāt tas aizvieto paša organisma estrogēnus, kas, lietojot perorālo kontracepciju, pārstāj ražoties olnīcās.
Aktīvais estrogēns, kas atrodams lielākajā daļā kontracepcijas tablešu, ir etinilestradiols. Progestogēno komponentu pārstāv 19-nortestosterona atvasinājumi: noretisterons, levonorgestrels, norgestrels. Ir radīti mūsdienīgi progestagēni: Dienogests, Drospirenons, Dezostrels, Norgestimāts, Gestodens. Viņiem ir minimāla androgēna iedarbība, tie neizraisa svara pieaugumu, neietekmē tauku vielmaiņu organismā.
Pēc dzemdībām zīdīšanas laikā ieteicams lietot medikamentus tikai ar progestagēna komponentu (Mini-pill), jo estrogēni nomāc piena veidošanos. Tīri progestagēna preparāti ir indicēti arī sievietēm, kurām jāierobežo estrogēna uzņemšana (pacientēm ar hipertensiju, diabētu, aptaukošanos). Tie ietver Microlut, Exkluton, Charosetta (satur desogestrelu).
Ja perorālie kontracepcijas līdzekļi satur mazāk par 35 mikrogramiem estrogēna, tos sauc par "mazu devu". Mikrodozētās kontracepcijas tabletēs estrogēnu koncentrācija tiek samazināta līdz 20-30 mkg. Lielu devu preparātus, kas satur 50 μg etinilestradiola, galvenokārt izmanto medicīniskiem nolūkiem.
Kāda ir atšķirība starp vienfāzu, divfāzu un trīsfāzu medikamentiem?
Perorālos kontracepcijas līdzekļus iedala vienfāzu, divfāzu un trīsfāzu kontracepcijas līdzekļos.
- Vienfāzijā abu komponentu saturs visās tabletēs ir vienāds.
- Biphasic satur nemainīgu estrogēnu devu un mainīgu progestogēnu koncentrāciju, kas palielinās cikla otrajā fāzē. Tajā pašā laikā kopējā estrogēnu deva ir nedaudz lielāka nekā monofāzu preparātos, un progestogēnu ir mazāk.
- Trīsfāzu kontracepcijas līdzekļiem ir mainīga sastāvdaļu attiecība, kas atdarina normālu menstruālo ciklu.
Visbiežāk lietoto monofāzu kontracepcijas līdzekļu saraksts:
- mazas devas: Femodēns, kas satur dezogestrelu - Marvelon un Regulon;
- mikrodozēts: Logest, kas satur dezogestrelu - Mercilon un Novinet.
Jaunās paaudzes hormonālo kontracepcijas līdzekļu saraksts ar trīsfāžu struktūru:
- Tri-merci (satur desogestrelu);
- trialēns;
- Trisilest.
Kontracepcijas tabletes ar antiandrogēnu iedarbību ietver progestagēnu komponentu ar antiandrogēnu iedarbību (Diana-35, Janine) vai ar spēcīgu progesteronam līdzīgu efektu (Tri-merci, Regulon, Novinet). Dezogestrelu saturošus preparātus bieži lieto hiperandrogēnijas ārstēšanai pusaudžiem.
Drospirenons ir ceturtās paaudzes progestagēns komponents ar ievērojamu antiestrogēnu, antiandrogēnu un antigonadotropu iedarbību. Tas neizraisa nopietnas blakusparādības. Jo īpaši drospirenons ir daļa no tādām mikrodozētām vienfāzu zālēm kā Dimia. Tas ir īpaši indicēts pacientiem ar nestabilu asinsspiedienu. Šīs zāles ļoti efektīvi mazina premenstruālā sindroma pazīmes.
Perorālo kontracepcijas līdzekļu klasifikācija atkarībā no sastāva un darbības fāzes:
Fiksētas estrogēnu un progestagēnu kombinācijas:
- Norgestrels + estrogēns (ciklo-proginova)
- Levonorgestrels + estrogēns (mikroginons, minisiston 20 fem, oralkons, rigevidons)
- Desogestrels + estrogēns (Marvelon, Mercilon, Novinet, Regulon)
- Gestodēns + estrogēns (gestarella, lindinet, logest, femoden)
- Norgestimāts + estrogēns (klusākais)
- Drospirenons + estrogēns (Vidora, Dailla, Jess, Dimia, Midiana, Modell Pro, Modell Trend, Yarina)
- Nomegestrols + estrogēns (zoels)
- Dienogests + etinilestradiols (dieciklēns, janīns, siluets)
Progestogēni un estrogēni kombinācijās secīgai ievadīšanai:
- Levonorgestrels + estrogēns (tri-regols, trigestrels, triquilar)
- Desogestrels + estrogēns (tri-merci)
Progestogēni:
- Linestrenols (ekslutons)
- Levonorgestrels (postinor, escapel, eskinor-f)
- Desogestrels (laktinēts, model mam, šarozeta)
Avārijas kontracepcijas līdzekļi - levonorgestrels.
Kuru no uzskaitītajiem līdzekļiem labāk izvēlēties pastāvīgai lietošanai? Uz šo jautājumu nav iespējams viennozīmīgi atbildēt. Dažādās situācijās dažādas zāles būs efektīvākas.

Hormonālo perorālo kontracepcijas līdzekļu izvēle
Hormonālo kontracepcijas līdzekļu iecelšanu veic ginekologs pēc pārbaudes un ņemot vērā daudzus faktorus: pacienta vecumu, kontracepcijas veidu, progestagēna komponenta devu un veidu, estrogēnu devu.
Labākās jaunās paaudzes kontracepcijas tabletes satur progestagēnus, piemēram, gestodēnu, dezogestrelu, norgestimātu, drospirenonu.
Kā izvēlēties kontracepcijas tabletes atkarībā no vecuma:
- Sievietēm, kas jaunākas par 35 gadiem, priekšroka dodama mazas devas vai mikrodevu monofāzes kontracepcijas līdzekļiem, kā arī trīsfāzu kontracepcijas līdzekļiem, tostarp tiem, kas satur dezogestrelu vai drospirenonu.
- Sievietēm pēc 35-40 gadu vecuma ir piemērotākas vienfāzu zāles ar dezogestrelu vai drospirenonu, tīriem progestīniem vai mikrodozes līdzekļiem.
Kontracepcijas tablešu nosaukumus vajadzētu pārbaudīt pie ārsta, jo receptē, visticamāk, būs tikai aktīvās sastāvdaļas. Tagad ārstam nav tiesību rakstīt receptē konkrētu zāļu nosaukumu.
Kā lietot kontracepcijas tabletes
Daudzus gadus ārsti ir izmantojuši shēmu 21 + 7 pastāvīgai uzņemšanai. Tagad režīms “24 + 4” kļūst arvien izplatītāks, tas ir, 24 dienu uzņemšana, 4 dienu pārtraukums.
Pārtraukuma laikā parasti notiek asiņošana, kas atgādina menstruāciju. Tas var sākties 2-3 dienas pēc uzņemšanas pārtraukšanas un turpināties pirmajās jauna iepakojuma lietošanas dienās.
Ir shēmas, kas ļauj novirzīt šīs asiņošanas sākumu vai samazināt šādu ciklu skaitu gada laikā. Šos režīmus var izmantot īsu laiku, piemēram, ceļojot uz sporta pasākumu vai atvaļinājumu, pirms operācijas utt. Režīmi ilgstošai lietošanai var tikt nozīmēti ārstēšanas laikā, anēmija, kā arī ar sievietes dzīves īpatnībām, tostarp sporta un profesionālā darbība. Šajā gadījumā sievietei nav menstruāciju daudzas nedēļas.
Perorālo kontracepcijas līdzekļu ilgstoša lietošana bez pārtraukuma tiek izmantota dzimumorgānu slimībām, piemēram,. Turklāt tas palielina kontracepcijas uzticamību un nekaitē veselībai.
Hormonālo kontracepcijas līdzekļu lietošanas shēmas
Tabletes lieto iekšķīgi, vienu reizi dienā, tajā pašā laikā, uzdzerot nelielu daudzumu ūdens. Ērtības labad daudzi mūsdienu kontracepcijas līdzekļi ir pieejami īpašos iepakojumos, kas atvieglo dienu skaitīšanu. Ja izlaižat zāļu lietošanu, jums jāievēro skaidri noteikumi, kas norādīti instrukcijās. Visbiežāk šajā ciklā ieteicams lietot nākamo tableti pēc iespējas ātrāk un izmantot kontracepcijas barjermetodes.
Grūtniecība pēc uzņemšanas pārtraukšanas var iestāties dažādos laikos - no mēneša līdz gadam. Tas ir atkarīgs no sievietes veselības stāvokļa, hormonālā līmeņa, olnīcu darbības. Perorālo kontracepcijas līdzekļu lietošana ciklos pirms grūtniecības ir droša nedzimušam bērnam. Ja ir aizdomas par grūtniecību, perorālie kontracepcijas līdzekļi nekavējoties jāpārtrauc. Tomēr to lietošana agrīnā stadijā arī nekaitēs auglim.
Dažos gadījumos ovulācijas stimulēšanai pēc to pārtraukšanas tiek izmantota īslaicīga kontracepcijas līdzekļu lietošana 3 mēnešus, kas palielina grūtniecības iestāšanās iespēju. Šo hormonālo kontracepcijas līdzekļu īpašību izmanto neauglības ārstēšanai.
Cik ilgi var lietot kontracepcijas tabletes?
Ar regulāru ginekologa uzraudzību, labu panesamību un efektivitāti, šādas zāles lieto jau vairākus gadus. Ja nepieciešams, zāles var mainīt, bet pati hormonālās kontracepcijas metode ir sevi ļoti labi pierādījusi sieviešu slimību ārstēšanā un profilaksē.
avārijas kontracepcija
Tās lietošanas gadījumi nav nekas neparasts, īpaši, ja sieviete izmanto primitīvas aizsardzības metodes (coitus interruptus). Gadās, ka saplīst prezervatīvs vai notiek vardarbība. Katrai sievietei jāzina avārijas kontracepcijas tablešu nosaukumi. Visbiežāk tiek izmantoti tādi līdzekļi kā Postinor, Escapel, Eskinor-F.
Tās jālieto pirmo 72 stundu laikā pēc dzimumakta. Pašreizējā menstruālā cikla laikā nav ieteicams atkārtoti lietot tās pašas zāles. Lai novērstu grūtniecību, jāizmanto kontracepcijas barjermetodes. Atkārtota neaizsargāta dzimumakta gadījumā cikla laikā tiek izmantota tikai ārkārtas nehormonāla kontracepcija, izmantojot Danazol. Tās efektivitāte ir daudz zemāka nekā levonorgestrelam.
Blakusparādības un kontrindikācijas
Viens no lielākajiem mītiem par kontracepcijas tabletēm ir tas, ka tās var izraisīt vēzi. Mūsdienu perorālie kontracepcijas līdzekļi vēzi neizraisa. Gluži pretēji, sievietēm, kuras lieto šo kontracepcijas metodi 3 gadus, endometrija vēža biežums samazinās uz pusi, olnīcu vai zarnu vēža biežums par trešdaļu.
Blakusparādības visbiežāk ir vieglas. Uzņemšanas sākumā tās rodas trešdaļai pacientu, tad šīs parādības novēro katrai desmitajai sievietei.
Perorālo kontracepcijas līdzekļu blakusparādības:
1. Klīniskā:
- A) vispārīgs;
- B) izraisot cikla pārkāpumus.
2. Atkarīgs no hormonu darbības.
Biežas blakusparādības ir galvassāpes un reibonis, depresija, sasprindzinājums krūtīs, svara pieaugums, aizkaitināmība, sāpes vēderā, tromboflebīts, samazināta glikozes tolerance, izsitumi uz ādas un citi simptomi. Nav izslēgta alerģija pret zāļu sastāvdaļām. Matu izkrišana, lietojot šādas zāles, ir reti sastopama, tas ir saistīts ar nepietiekamu zāļu antiandrogēnu aktivitāti un prasa zāļu nomaiņu pret efektīvāku.
Menstruālā cikla traucējumi ietver starpmenstruālo smērēšanos, lietojot hormonālos kontracepcijas līdzekļus, kā arī menstruāciju neesamību. Ja blakusparādības neizzūd 3 mēnešu laikā, zāles jāaizstāj ar citu.
Amenoreja pēc hormonālo kontracepcijas līdzekļu lietošanas rodas endometrija atrofijas dēļ, izzūd pati vai tiek ārstēta ar estrogēniem.
Smagas sekas pēc kontracepcijas līdzekļu lietošanas ir reti. Tie ietver trombozi un trombemboliju, tostarp dziļo vēnu vai plaušu artēriju. Šo komplikāciju risks ir mazāks nekā grūtniecības laikā. Tomēr perorālie kontracepcijas līdzekļi ir salīdzinoši kontrindicēti, ja ir vismaz viens trombozes riska faktors: smēķēšana, aptaukošanās, arteriālā hipertensija.
Pieteikums ir kontrindicēts šādos gadījumos:
- artēriju un vēnu trombozes;
- pārnesta pārejoša išēmiska lēkme;
- sirds išēmija;
- cukura diabēts ar asinsvadu komplikācijām;
- migrēna ar fokusa neiroloģiskiem simptomiem;
- trombozes riska faktoru kombinācija;
- smagas aknu un aizkuņģa dziedzera slimības;
- aknu, dzimumorgānu, piena dziedzeru audzēji;
- dzemdes asiņošana nezināma iemesla dēļ;
- grūtniecība;
- kombinētajām zālēm - laktācija.
Ja izvairāties no kontracepcijas tablešu lietošanas ar šādām kontrindikācijām, iespējamais hormonālo kontracepcijas līdzekļu kaitējums ir daudz mazāks par to reālo ieguvumu.
Ja sieviete nevēlas vai nevar lietot hormonālos OC, viņa var lietot jaunās paaudzes nehormonālās kontracepcijas tabletes, lai novērstu grūtniecību. Ir skaidri jāsaprot, ka tie nozīmē spermicīdus lokālai lietošanai, tas ir, maksts tabletes. Tie jāievieto makstī pirms dzimumakta. Šīs zāles ne tikai nogalina spermu, bet tām ir arī pretiekaisuma iedarbība. Diemžēl šādu zāļu kontracepcijas efektivitāte ir mazāka, iespēja iestāties grūtniecības laikā, tos lietojot, ir 20-25%. No šīs grupas visbiežāk lietotās maksts tabletes ir Pharmatex, Benatex, Gynekotex.
Mūsdienu ginekoloģijā hormonālo kontracepciju uzskata par "zelta standartu" aizsardzībai pret nevēlama grūtniecība. Mūsdienu līdzekļi efektīvas, labi panesamas, tām ir ne tikai kontracepcijas, bet arī terapeitiska iedarbība. Pašatlase kontracepcijas tabletes ir grūti. Lai apspriestu kontracepcijas jautājumus, jums jākonsultējas ar ārstu.
Daudzas sievietes baidās lietot kontracepcijas tabletes, baidoties no blakusparādībām. Inovatīvas tehnoloģijasļauj ražot kontracepcijas preparātus, kas satur minimālu hormonu daudzumu un ietekmē tikai apaugļošanās procesu.
farmakoloģiskā iedarbība
Jaunās paaudzes kontracepcijas tabletes satur progestagēnu un estrogēnu kompleksu. Šie dzimumhormoni kavē gonadotropīnu (folikulu stimulējošā un luteinizējošā hormona) sintēzi smadzeņu hipofīzē. Tā rezultātā tiek bloķēts olšūnu nobriešanas process un folikulu plīsums, tāpēc grūtniecība nevar iestāties.
Perorālie kontracepcijas līdzekļi veicina dzemdes kakla gļotu sabiezēšanu, kas apgrūtina spermas pārvietošanos un iekļūšanu dzemdē. Pēc kontracepcijas tablešu lietošanas notiek endometrija slāņa sekrēcijas transformācija, pat ja notiek spontāna ovulācija, olšūnas apaugļošanās, embriju nevar implantēt dzemdes sieniņā.

Trešās paaudzes progestagēniem ir augsta afinitāte pret progesterona hormonālajiem receptoriem, tāpēc tie var saistīties ar tiem un tiem ir kontracepcijas efekts, bloķējot ovulāciju un FSH, LH izdalīšanos. Tajā pašā laikā progestagēniem ir zema afinitāte pret androgēnu receptoriem, kas samazina blakusparādību risku vīriešu tipa matu augšanas veidā, pinnes, liekais svars, matu izkrišana, aizkaitināmība utt.
Tablešu kontracepcijas efektu galvenokārt nodrošina progestagēni, estrogēni atbalsta dzemdes iekšējā slāņa proliferāciju, kontrolē menstruālā cikla gaitu, aizvieto estradiola trūkumu, kura sintēze tiek bloķēta līdz ar ovulāciju. Pateicoties sintētiskajiem estrogēniem, mūsdienu kontracepcijas tablešu lietošanas laikā starpmenstruālā asiņošana nenotiek.
Atkarībā no aktīvo vielu sastāva tiek izdalīti KPK - kombinētie perorālie kontracepcijas līdzekļi, kas satur progestagēnus + estrogēnus, un tīri progestagēnas kontracepcijas tabletes (mini-tabletes).
Ņemot vērā sintētisko estrogēnu dienas devu, KPK tiek klasificēti:
- Lielas devas satur līdz 50 mcg dienā. etinilestradiols.
- Zemas devas kontracepcijas līdzekļi ietver ne vairāk kā 35 mikrogramus dienā. estrogēna sastāvdaļa.
- Mikrodozētas tabletes atšķiras ar mazāko daudzumu, kas nepārsniedz 20 mikrogramus dienā.
Lielu devu hormonālos kontracepcijas līdzekļus lieto tikai medicīniskiem nolūkiem un ārkārtas aizsardzībai pēc neaizsargāta dzimumakta. Pašlaik nevēlamas grūtniecības profilaksei priekšroka tiek dota zemas un mikrodozētas kontracepcijas līdzekļiem.

Atkarībā no progestogēnu un estrogēnu kombinācijas KPKL iedala:
- Vienfāzu tabletēm ir raksturīga pastāvīga abu dzimumhormonu dienas deva.
- Daudzfāzu kontracepcijas līdzekļiem ir raksturīga mainīga estrogēnu deva. Tas rada hormonālā līdzsvara svārstību imitāciju sievietes ķermenī dažādās menstruālā cikla fāzēs.
Tabletes ar zemu hormonu saturu nodrošina drošu aizsardzību pret neplānotu grūtniecību (99%), ir labi panesamas un ļauj kontrolēt menstruālo ciklu. Pēc KPKL lietošanas pārtraukšanas reproduktīvā funkcija tiek atjaunota 1-12 mēnešu laikā.
Papildus kontracepcijas efektam perorālie kontracepcijas līdzekļi tiek parakstīti dismenorejas ārstēšanai, samazinot asins zudumu menstruāciju laikā, ovulācijas sāpes un samazinot uroģenitālās sistēmas iekaisuma slimību recidīvu biežumu. KOK samazina dzemdes, olnīcu, taisnās zarnas endometrija vēža, anēmijas, ārpusdzemdes grūtniecības risku.
KOK lietošanas plusi un mīnusi
Galvenās kombinēto kontracepcijas tablešu lietošanas priekšrocības ir:
- augsts uzticamības līmenis - 99%;
- papildu terapeitiskais efekts;
- hronisku slimību, vēža audzēju profilakse;
- tablešu ātra kontracepcijas iedarbība;
- aizsardzība pret ārpusdzemdes grūtniecību;
- nejauša KPKL lietošana agri datumi grūtniecība nav bīstama;
- novērstu starpmenstruālās, disfunkcionālas dzemdes asiņošanas parādīšanos;
- kontracepcijas līdzekļi ir piemēroti ilgstošai kontracepcijai;
- iespēja atcelt tabletes, ja vēlaties palikt stāvoklī;
- uzlabojas ādas stāvoklis.
Pēc īslaicīgas kombinēto perorālo kontracepcijas līdzekļu lietošanas (3 mēneši) palielinās hormonālo receptoru jutība olnīcās, tāpēc pēc KPKL atcelšanas tiek pastiprināta ovulācijas stimulācija un gonadotropīnu izdalīšanās - atsitiena efekts. Šī terapijas metode palīdz sievietēm, kuras cieš no anovulācijas, iestāties grūtniecība.

Kontracepcijas tablešu lietošanas trūkumi ietver augstās izmaksas un iespējamās blakusparādības. Nevēlamas izpausmes ir reti (10-30%), galvenokārt pirmajos mēnešos. Vēlāk sieviešu stāvoklis normalizējas. Vienlaicīga KPKL un pretkrampju līdzekļu, prettuberkulozes līdzekļu, tetraciklīnu, antidepresantu lietošana samazina kontracepcijas līdzekļu terapeitisko iedarbību.
Biežas blakusparādības ir:
- aizkaitināmība, agresivitāte, tendence uz depresiju;
- migrēna;
- piena dziedzeru pietūkums;
- traucēta glikozes tolerance;
- svara pieaugums;
- hloazma - vecuma plankumu parādīšanās uz ādas;
- pinnes, seboreja;
- izrāviena asiņošana;
- starpmenstruālā asiņošana;
- tromboflebīts;
- samazināts libido;
- amenoreja endometrija atrofijas dēļ;
- asinsspiediena paaugstināšanās.
Ja blakusparādības neizzūd pēc 3 mēnešu kontracepcijas līdzekļu lietošanas, tabletes tiek atceltas vai aizstātas ar citām zālēm. Tāda komplikācija kā trombembolija ir ārkārtīgi reta.

Indikācijas un kontrindikācijas KPK lietošanai
Kombinētie perorālie kontracepcijas līdzekļi ir piemēroti sievietēm, kurām ir regulāra dzimumdzīve, cieš no sāpīgām, smagām menstruācijām, endometriozes un labdabīgiem piena dziedzeru audzējiem. Varbūt kontracepcijas tablešu iecelšana pēcdzemdību periodā, ja māte nebaro bērnu ar krūti.
Kontrindikācijas:
- tromboflebīts;
- sirds un asinsvadu sistēmas slimības;
- cukura diabēts;
- grūtniecība vai aizdomas par iespējamu ieņemšanu;
- pankreatīts;
- iekaisuma slimības, aknu audzēji;
- nieru mazspēja;
- laktācija;
- nezināmas etioloģijas dzemdes asiņošana;
- migrēna;
- individuāla neiecietība pret aktīvajām sastāvdaļām.
Kad iestājas grūtniecība, kontracepcijas tablešu lietošana nekavējoties jāpārtrauc. Bet, ja sieviete dzēra zāles pēc ieņemšanas, nav būtiska riska bērna intrauterīnai attīstībai.
COC shēmas
Kontracepcijas līdzekļi katrai sievietei tiek izvēlēti individuāli. Tas ņem vērā ginekoloģiskās sfēras slimību klātbūtni, vienlaikus sistēmiskas slimības, iespējamās kontrindikācijas.
Ārsts konsultē pacientu par KPK lietošanas noteikumiem, veic novērošanu 3-4 mēnešus. Šajā periodā tiek veikts tablešu panesamības novērtējums, var pieņemt lēmumu par kontracepcijas līdzekļa atcelšanu vai aizstāšanu. Dispansijas uzskaite tiek uzturēta visu kontracepcijas līdzekļu lietošanas laiku.
Pirmās rindas zāles ietver monofāzes KPKL, kas satur ne vairāk kā 35 mikrogramus estrogēna dienā. un gestagēnus ar vāju androgēnu iedarbību. Trīsfāzu tabletes ir paredzētas primāram vai sekundāram estrogēna deficītam, samazinātai dzimumtieksmei, maksts gļotādu sausumam, menstruālā cikla traucējumiem.
Pēc kontracepcijas tablešu lietošanas sākšanas var rasties blakusparādības, kas izpaužas kā smērēšanās, starpmenstruālā, neregulāra dzemdes asiņošana, ko izraisa hormonālā līmeņa izmaiņas. Pēc 3 mēnešiem visiem simptomiem vajadzētu izzust. Ja diskomforts saglabājas, zāles tiek aizstātas, ņemot vērā radušās problēmas.
Kontracepcijas tabletes lieto katru dienu vienā un tajā pašā laikā. Ērtības labad sērijas numuri ir norādīti uz blistera. Lietojiet KPKL pirmajā menstruālā cikla dienā un turpiniet 21 dienu. Pēc tam viņi paņem pārtraukumu uz 1 nedēļu, šajā periodā ir atcelšanas asiņošana, kas beidzas pēc jauna iepakojuma sākuma.
Ja esat aizmirsis lietot citu kontracepcijas tableti, jums tās jāizdzer ne vēlāk kā 12 stundas vēlāk. Ja pagājis vairāk laika, zāļu kontracepcijas efekts būs mazāks. Tādēļ turpmāko 7 dienu laikā ir jāizmanto papildu barjeras līdzekļi pret nevēlamu grūtniecību (prezervatīvs, svecītes). Nepārtrauciet KPKL lietošanu.

Uzņemšanas shēmas
Kombinēto perorālo kontracepcijas līdzekļu ilgstošas lietošanas shēmas menstruāciju traucējumu gadījumā:
- Īsa kontracepcijas tablešu dozēšana ļauj palielināt intervālu starp menstruācijām par 1-4 nedēļām. Šādas shēmas tiek izmantotas, lai aizkavētu spontānas menstruācijas, novērstu asiņošanu un atceltu pēc perorālo kontracepcijas līdzekļu kursa.
- Ilgstoša deva ir paredzēta, lai aizkavētu menstruācijas no 7 nedēļām līdz vairākiem mēnešiem. Ārstēšana ar kontracepcijas tabletēm ir paredzēta anēmijai, endometriozei, premenstruālajam sindromam, hiperpolimenorejai.
Dažas sievietes dod priekšroku cikliskai KPKL lietošanai ar septiņu dienu pārtraukumu, jo baidās no grūtniecības un neauglības. Daži pacienti uzskata, ka menstruācijas ir fizioloģisks process.
Populāri kombinētie perorālie kontracepcijas līdzekļi
Mikrodozētas tabletes ar zemu hormonu saturu:
- Vidējais ir monofāzisks estrogēna-progestīna COC. Zāles satur drospirenonu, kam piemīt pretmineralkortikoīdu iedarbība, novērš liekā ķermeņa masas uzkrāšanos, tūskas parādīšanos, pinnes, taukainu ādu, seboreju.
- satur etinilestradiolu 20 mcg, dospirinonu 3 mg. Kontracepcijas līdzeklis ir paredzēts kontracepcijai, smagu pūtīšu, sāpīgu menstruāciju ārstēšanai.
- Lindinet 20 tabletes satur etinilestradiolu 20 mikrogrami, gestodēnu - 75 mikrogramus. Tas ir indicēts lietošanai sāpīgu menstruāciju gadījumā ar neregulāru ciklu, kontracepcijai.
- Zoely. Aktīvās sastāvdaļas: estradiola hemihidrāts - 1,55 mg, nomegestrola acetāts - 2,5 mg. Nomegestrola acetāts ir ļoti selektīvs progestagēns ar progesteronam līdzīgu struktūru. Aktīvajai sastāvdaļai ir viegla androgēna aktivitāte, tai nav mineralkortikoīdu, estrogēnu un glikokortikoīdu iedarbības.

mini pili
Populāras kontracepcijas tabletes ar minimālu hormonu saturu - mini tabletes ir alternatīva kontracepcijas metode sievietēm, kurām ir kontrindicēta KPK. Preparātu sastāvā ietilpst progestīna, progesterona analoga, mikrodevas. Viena kapsula satur 300-500 mikrogramus dienā. Minitablešu iedarbība ir zemāka par KPKL, taču tām ir maigāks efekts, tās ir ieteicamas sievietēm, kurām pēc kombinēto kontracepcijas tablešu lietošanas rodas blakusparādības.
Sievietes zīdīšanas laikā var lietot progestīna preparātus nelielās devās, aktīvā viela neietekmē mātes piena garšu un nesamazina tā daudzumu. Atšķirībā no KPKL, minitabletes neizraisa asins recekļu veidošanos, neveicina trombozi, nepaaugstina asinsspiedienu, tāpēc tās ir apstiprinātas lietošanai sirds un asinsvadu patoloģiju, tromboflebīta gadījumā.
Kontracepcijas progestīna tabletes neietekmē ovulāciju, tās sabiezina dzemdes kakla gļotas, novēršot spermas iekļūšanu dzemdes dobumā un olnīcās. Turklāt palēninās olvadu peristaltika, notiek proliferatīvas izmaiņas endometrijā, kas neļauj implantēt embriju olšūnas apaugļošanas gadījumā. Lietojot gestagēnas zāles, tiek saglabāts menstruālais cikls un regulāra asiņošana.
Kontracepcijas efekts tiek sasniegts 3-4 stundas pēc tablešu lietošanas un saglabājas vienu dienu. Mini-tabletes nodrošina 95% aizsardzību pret neplānotu grūtniecību.
Minipill lietošanas noteikumi
Pirms kontracepcijas līdzekļu lietošanas sievietes ir jāpārbauda ginekologam, lai izslēgtu grūtniecību, hroniskas reproduktīvās sistēmas slimības. Lai iegūtu vēlamo rezultātu, jums ir stingri jāievēro mini-tabletes lietošanas noteikumi:
- Tablešu lietošana sākas no pirmās un turpinās līdz 28. menstruālā cikla dienai, tās tiek dzertas nepārtraukti vienlaicīgi. Nākamās kontracepcijas līdzekļu lietošanas izlaišana ilgāk par 3 stundām pilnībā novērš kontracepcijas efektu.
- Pirmajās nedēļās slikta dūša var jūs nomocīt, parasti šis simptoms pakāpeniski izzūd. Lai mazinātu diskomfortu, tableti ieteicams lietot ēdienreizes laikā.
- Ja pēc minitabletes lietošanas rodas vemšana, tablete jālieto atkārtoti, tiklīdz pacients jūtas labāk. Šis ieteikums attiecas arī uz caureju. Nākamo 7 dienu laikā jums ir jāizmanto papildu kontracepcijas līdzekļi(prezervatīvs), lai novērstu nevēlamu grūtniecību.
- Pārejot no KPKL, jums ir jāizdzer mini-tabletes tūlīt pēc kombinēto kontracepcijas līdzekļu iepakojuma pabeigšanas.
- Grūtniecība var iestāties pirmajā mēnesī pēc progestīna tablešu atcelšanas. Ovulācija notiek 7-30 dienas (vidēji 17) pēc 56 dienu kursa beigām.
- Sievietēm, kurām ir nosliece uz vecuma plankumu (hloazmu) veidošanos pēc uzturēšanās saulē, jāizvairās no ilgstošas ultravioletā starojuma iedarbības.
- Lietojot mini-tabletes un barbiturātus vienlaikus, aktivētā ogle, caurejas līdzekļi, pretkrampju līdzekļi, Rifampicīna kontracepcijas efektivitāte kļūst mazāka.
- Pēcdzemdību periodā progestīna kontracepcijas līdzekļus izraksta menstruāciju sākuma pirmajā dienā, bet ne agrāk kā 6 mēnešus pēc bērna piedzimšanas.
- Pēc aborta tabletes sāk dzert uzreiz pēc operācijas, papildu kontracepcijas līdzekļi nav nepieciešami.
- Minipillu kontracepcijas efekts vājinās, ja pārtraukums starp nākamās kontracepcijas tabletes lietošanu ir ilgāks par 27 stundām. Gadījumā, ja sieviete aizmirsa lietot zāles, tas jādara pēc iespējas ātrāk un turpmāk stingri jāievēro ārstēšanas režīms. Laikā nākamnedēļ nepieciešams izmantot papildu aizsardzības līdzekļus pret grūtniecības iestāšanos.

Kontrindikācijas
Ir kontrindicēts lietot perorālos kontracepcijas līdzekļus ar mazu hormonu devu grūtniecības laikā, ar nezināmas etioloģijas dzemdes asiņošanu, aknu slimībām, steroīdiem, herpes saasināšanos, aknu mazspēju. Jūs nevarat dzert tabletes, ja iepriekš ir bijusi ārpusdzemdes grūtniecība, ja tiek atklāti ļaundabīgi piena dziedzeru audzēji vai ir aizdomas par tiem. Kontrindikācija ir laktozes nepanesamība, glikozes-galaktozes malabsorbcija.
Kontracepcijas līdzekļu efektivitātes samazināšanos var novērot, ja tiek pārkāpti uzņemšanas noteikumi, caurejas līdzekļu, barbiturātu, pretkrampju līdzekļu lietošana, pēc vemšanas, caurejas. Uz progestagēna tablešu fona var parādīties neregulāras menstruācijas. Šādos gadījumos ir jāpārtrauc mini-tablešu lietošana, jāizslēdz iespējamā grūtniecība (arī ārpusdzemdes) un tikai pēc tam jāatsāk kurss.
Kontracepcijas tablešu blakusparādības
Mini tabletēm ir mazāk blakusparādību nekā KPKL. Uz negatīvas sekas Kontracepcijas tabletes ietver:
- maksts kandidoze (strazds);
- slikta dūša, vemšana;
- starpmenstruālā asiņošana;
- kontaktlēcu nepanesamība;
- piena dziedzeru pietūkums, izdalījumi no sprauslām;

- kontracepcijas līdzekļi izraisa svara pieaugumu;
- hloazmas parādīšanās;
- nātrene, mezglainā eritēma;
- galvassāpes;
- pinnes;
- neregulāra asiņošana, lietojot zāles, kas ietekmē aknu darbību;
- samazināts libido;
- folikulāra olnīcu cista;
- amenoreja, dismenoreja.
Minitabletes var palielināt nepieciešamību pēc insulīna pacientiem ar cukura diabētu. Tāpēc pirms kontracepcijas tablešu lietošanas ir jākonsultējas ar endokrinologu un, ja nepieciešams, jāpielāgo hipoglikēmisko līdzekļu devas. Sievietēm pirmajā minitabletes lietošanas mēnesī pastāvīgi jāuzrauga cukura līmenis asinīs.
Retos gadījumos progestagēnu lietošana var izraisīt trombembolijas attīstību. Jāatceras, ka sievietēm, kas vecākas par 40 gadiem, hormonālo zāļu lietošanas laikā palielinās krūts vēža attīstības risks. Ja parādās nopietnas blakusparādības, mini tabletes tiek atceltas.
Ja pēc grūtniecības iestāšanās nejauši tika lietoti kontracepcijas līdzekļi, risks auglim netiek apdraudēts, bet turpmākais tablešu kurss ir jāatceļ. Lietojot lielas progestagēnu devas, var novērot sievietes embrija maskulinizāciju. Zīdīšanas laikā daļa zāļu aktīvo vielu iekļūst mātes pienā, bet tā garša nemainās.

Populāras mini tabletes
- Femulēns (etinodiols).
- Ekslutons (linestrenols 0,5 mg).
- Šaroseta. Aktīvā viela ir desogestrels 75 mikrogramu devā. Tabletes neizraisa ievērojamus traucējumus ogļhidrātu, lipīdu metabolismā, hemostāzē.
- Microlut (levonorgestrels 0,03 mg).
- Continuin (etinodiola acetāts 0,5 mg).
Progestīna kontracepcijas tablešu lietošanas trūkumi ietver iespējamu folikulu olnīcu cistu veidošanos, menstruāciju traucējumus, tūsku, svara pieaugumu, aizkaitināmību. Minitablešu kontracepcijas efekts ir zemāks nekā KPKL, tas ir 90-97%.
Mūsdienu kontracepcijas līdzekļi satur nelielas hormonu devas, mazākā mērā provocē blakusparādību attīstību un nodrošina drošu aizsardzību pret neplānotu grūtniecību. Ārstējošais ārsts izraksta tabletes, ņemot vērā sievietes individuālās indikācijas. Pacientam jābūt reģistrētam ambulatorā uz visu KPKL vai minitablešu lietošanas laiku. Īpaši rūpīga uzraudzība tiek veikta pirmajos 3-4 mēnešos no perorālo kontracepcijas līdzekļu lietošanas sākuma.
Perorālie kontracepcijas līdzekļi daļēji vai pilnībā nomāc ovulāciju, kas novērš grūtniecību. Tabletes ir uzticamas, tās ir ērti lietot, bet hormonu satura dēļ zāles var būt kaitīgas veselībai.
Perorālie kontracepcijas līdzekļi palīdz pasargāt sevi no nevēlamas grūtniecības
Kā izvēlēties kontracepcijas līdzekļus?
Perorālo sieviešu kontracepcijas līdzekļu izvēli labāk uzticēt speciālistam, ārsts noteiks sievietes fenotipu, izrakstīs analīzi, lai noteiktu cukura līmeni, hormonālo līmeni, mamogrāfiju, iegurņa orgānu ultraskaņu.
Estrogēna fenotips
Sievietes īsa vai vidēja auguma, ar vidējiem vai lieliem piena dziedzeriem, dziļu balsi, sausu ādu, liesiem matiem. Sieviešu cikla ilgums ir vairāk nekā 28 dienas, menstruāciju ilgums ir 5-7 dienas. PMS izpaužas nervozitātes veidā, krūtis kļūst blīvas, sāpīgas. Šim fenotipam raksturīga bagātīga leikorejas izdalīšanās, bet grūtniecība norit bez īpašiem simptomiem vai komplikācijām.
Šādām sievietēm labāk izvēlēties zāles ar lielu progestagēna daudzumu - Rigevidon, Minisiston.
progesterona fenotips
Sievietes ir garas, stūrainas miesasbūves, dziļa balss, mazi piena dziedzeri, āda un mati taukaina, bieži parādās pinnes. Menstruālais cikls ir īss, mēnešreizes ilgst 3-4 dienas, bet izdalījumi ir daudz. PMS izpaužas kā depresīvi stāvokļi, sāpes muguras lejasdaļā. Leikorejas ir maz, grūtniecību pavada ievērojams svara pieaugums.
Progesterona fenotipa sievietes grūtniecības laikā izceļas ar smagu toksikozi.
Perorālajiem kontracepcijas līdzekļiem vajadzētu būt ar antiandrogēnu efektu - Yarina, Janine, Jess.
Līdzsvarots fenotips
Jauktā tipa pārstāvēm tēli ir sievišķīgas formas, vidēja auguma, vidēja izmēra krūtis, normāla tipa āda un mati. Cikla ilgums ir 28 dienas, menstruāciju ilgums ir 5 dienas, PMS izpausmes praktiski nav, baltumi ir mēreni. Grūtniecība norit normāli, bez īpašām komplikācijām.
Piemērotas kontracepcijas tabletes - Novinet, Regulon.
Perorālās kontracepcijas klasifikācija
Visas kontracepcijas tabletes ir iedalītas 2 lielās grupās - mini-tabletes un kombinētie perorālie kontracepcijas līdzekļi, atšķiras arī hormonu daudzums.
Perorālo kontracepcijas līdzekļu veidi:
- Mikrodozēts- ar minimālu hormonu saturu tās tiek izrakstītas nedzemdējušām sievietēm, meitenēm, kuras pirmo reizi lieto kontracepcijas tabletes, vai tām, kas vecākas par 35 gadiem. Tabletēm praktiski nav kontrindikāciju, tām ir izteikta kosmētiskā iedarbība.
- Zema deva- piemērots sievietēm, kuras ir dzemdējušas, var lietot 1,5 mēnešus pēc dzemdībām, lai novērstu atkārtotu grūtniecību. Tabletes tiek parakstītas arī tad, ja, lietojot mikrodevas, rodas smērēšanās. Kontracepcijas līdzekļi novērš nevēlamu matiņu augšanu, pūtīšu parādīšanos, labvēlīgi ietekmē ādas stāvokli.
- Augsti dozēts- zāles ar augstu hormonu saturu biežāk tiek izrakstītas kā terapeitiskas zāles hormonālo traucējumu, endometriozes ārstēšanai.
Tabletes jālieto vienlaikus, ja šis noteikums tiek regulāri pārkāpts, papildus jālieto prezervatīvi, jo, neregulāri lietojot, perorālo kontracepcijas līdzekļu efektivitāte samazinās.
Mini tabletes un COC - kāda ir atšķirība?
Minitabletes ir vienkāršākais kontracepcijas līdzeklis, tās ir drošas, tām ir neliels skaits kontrindikāciju un blakusparādību, satur tikai progestagēnu. Zāles ietekmē maksts gļotu konsistenci, padarot tās viskozu un blīvu, kas novērš spermatozoīdu iekļūšanu olvados. Regulāri lietojot tabletes, apaugļotas olšūnas nostiprināšanas apstākļi pasliktinās, 50% sieviešu ovulācija nenotiek vispār. Progestīna zāles ir paredzētas dzemdes miomai, adenomiozei, endometriozei.
Minipill darbības pamatā ir šķēršļu radīšana spermatozoīdu iekļūšanai olvados.
Visi kombinētie kontracepcijas līdzekļi satur vienādu progesterona devu – šis hormons novērš ovulācijas sākšanos, tabletes atšķiras tikai ar estrogēna saturu.
COC klasifikācija:
- monofāzes zāles - satur vienādu estrogēna un progestagēna attiecību;
- divfāzu - progestagēna deva mainās divas reizes, atkarībā no ikmēneša cikla perioda;
- trīsfāzu tabletes - progestagēna saturs mainās 3 reizes, atkarībā no cikla fāzes.
Ir jāsāk lietot kontracepcijas līdzekļus no pirmās menstruācijas dienas vai medicīniskā aborta dienā. Tās sāks darboties 14 dienu laikā, tāpēc 2 nedēļas jums jālieto papildu kontracepcijas līdzekļi.
Labāko perorālo kontracepcijas līdzekļu saraksts
Izvēloties kontracepcijas tabletes, jāņem vērā vecums, bērnu klātbūtne, fenotips, pirms lietošanas jāizlasa instrukcija, jāizpēta kontrindikācijas un iespējamās nevēlamās blakusparādības.
mini pili
Mini-tabletes pieder pie progestagēnu grupas, katra tablete satur dezogestrelu vai linestrenolu. Līdzekļi ir vislabāk piemēroti sievietēm, kas baro bērnu ar krūti, vai, ja nav iespējams lietot estrogēnu, tabletes novērš olšūnas izdalīšanos, maina dzemdes kakla sekrēta konsistenci un tiek uzskatītas par salīdzinoši nekaitīgām un saudzējošām.
Perorālos kontracepcijas līdzekļus lieto katru dienu no cikla pirmās dienas
Labāko tablešu saraksts
Kontrindikācijas:
- tromboze, problēmas ar smadzeņu asinsriti, stenokardija;
- no hormoniem atkarīgi ļaundabīgi audzēji;
- smagas hipertensijas formas;
- nopietna aknu patoloģija;
- alerģija pret soju, zemesriekstiem, laktozi.
Iepakojumā ir 28 tabletes, tās jālieto bez pārtraukuma. Jums jāsāk lietot no pirmās cikla dienas, ja sieviete sāk dzert tabletes no 2 līdz 5 dienām, tad nedēļu jālieto barjeras kontracepcijas līdzekļi.
Plkst pareizā izvēle perorālie kontracepcijas līdzekļi, smērēšanās cikla vidū jāpārtrauc maksimāli pēc 3 mēnešiem.
Kombinēts preparāts ar zemu hormonu saturu, sastāvs satur gestodēnu un etinilestradiolu, kontracepcijas tabletes. Tam ir estrogēnu-gestagēna iedarbība, darbības mehānisms ir balstīts uz hormonu ražošanas nomākšanu, kas nepieciešami olšūnas nobriešanai, izmaiņām maksts sekrēcijas sekrēcijā. Cena - 860-880 rubļi.
Femoden maina maksts sekrēciju sekrēciju
Tabletes ir paredzētas, lai novērstu koncepciju, normalizētu ciklu, lai samazinātu smagu asiņošanu.
Kontrindikācijas:
- aknu audzēju, smagu pankreatīta formu, trombembolijas klātbūtne anamnēzē;
- cukura diabēts ar asinsvadu komplikācijām;
- migrēna;
- nezināmas izcelsmes dzemdes asiņošana.
Lietojiet 1 tableti dienā no pirmās cikla dienas 3 nedēļas, veiciet septiņu dienu pārtraukumu, turpiniet lietot zāles, pat ja menstruācijas vēl nav beigušās. Zāļu kontracepcijas efekts tiek saglabāts, ja tablešu lietošanas kļūdas ir mazākas par 12 stundām.
Visas kontracepcijas tabletes nedrīkst dzert, ja ir konstatēta vai ir aizdomas par grūtniecību, nezināmas izcelsmes dzemdes asiņošanu.
Kombinēts vienfāzu kontracepcijas līdzeklis, satur drospirenonu un etinilestradiolu, 28 tabletes blisterī. Cena - 1170-1200 rubļi.
Jess ir paredzēts ne tikai kontracepcijai, bet arī smagu PMS izpausmju ārstēšanai
Zāles ar antiandrogēnu iedarbību, uzlabo ādas stāvokli, normalizē ciklu, mazina sāpes menstruāciju laikā, asiņošana kļūst mazāk izteikta, samazina endometrija un olnīcu ļaundabīgo audzēju attīstības risku. Drospirenons novērš svara pieaugumu, tūskas parādīšanos, samazina PMS izpausmes.
Jess ir paredzēts kontracepcijai, dažreiz tas tiek nozīmēts pūtīšu ārstēšanai, smagu PMS simptomu likvidēšanai.
Kontrindikācijas:
- tromboze, trombembolija;
- migrēna, diabēts, asinsvadu patoloģijas;
- pankreatīts, smagas aknu, nieru patoloģijas, virsnieru dziedzeru slimības;
- ļaundabīgi audzēji.
Tabletes sāc dzert no cikla 1.dienas, tās iespējams sākt lietot 2.-5.dienā, lietojot papildus kontracepcijas līdzekļus nedēļas laikā. Lietojiet zāles ar bezē pārtraukumu, sāciet jaunu iepakojumu tūlīt pēc iepriekšējā blistera beigām.
Lētās tabletes satur etinilestradiolu un levonorgestrelu, tās ir trīsfāzu kontracepcijas līdzekļi. Zāļu darbība ir vērsta uz gonadotropo hormonu sintēzes nomākšanu - olšūnu nobriešanas ātrums samazinās, ovulācija nenotiek. Tri-regol ir paredzēts kontracepcijai un cikla normalizēšanai. Cena - 310-330 rubļi.
Tri-regol ir vispieejamākā tablešu versija, kas novērš olšūnas nobriešanu.
Kontrindikācijas:
- vecums virs 40 gadiem;
- laktācija;
- dzelte;
- tromboze, trombembolija;
- smaga gaita cukura diabēts;
- lipīdu metabolisma traucējumi;
- žultspūšļa, aknu, kolīta slimības hroniska forma, sirds un asinsvadu sistēmas;
- migrēna;
- daži anēmijas veidi;
- otoskleroze ar dzirdes traucējumiem;
- nesenie darījumi;
- laktozes nepanesamība.
Lietojiet 1 tableti dienā 21 dienu, paņemiet pārtraukumu uz nedēļu, pēc 2-3 dienām jāsāk menstruācijas. Nākamais iepakojums jāsāk lietot stingri pēc 7 dienām, pat ja menstruālā asiņošana vēl nav beigusies.
Kombinētie kontracepcijas līdzekļi, kas satur dienogestu un etinilestradiolu, monofāzes kontracepcijas tabletes ar antiandrogēnu iedarbību. Jeanine tiek parakstīts, lai novērstu nevēlamu grūtniecību, normalizētu ciklu, samazinātu sāpes menstruāciju laikā un izdalījumi, ar pinnēm, androgēnu seboreju un alopēciju. Cena - 1,1-1,2 tūkstoši rubļu.
Jeanine ir vienfāzes zāles, lai novērstu nevēlamu grūtniecību.
Kontrindikācijas:
- asinsvadu patoloģijas, tromboze;
- nopietna aknu slimība;
- ļaundabīgi audzēji.
Lietojiet 1 tableti no pirmās cikla dienas 3 nedēļas, veiciet nedēļas pārtraukumu, turpiniet lietot zāles, pat ja menstruācijas vēl nav beigušās.
Jaunākās paaudzes zāles, kuru pamatā ir drospirenons un etinilestradiols, attiecas uz monofāzu mazas devas perorālajiem kontracepcijas līdzekļiem, zāles nomāc ovulācijas sākšanos, palielina dzemdes kakla sekrēcijas viskozitāti. Pieņemšanas laikā cikls normalizējas, menstruācijas kļūst mazāk sāpīgas, samazinās izdalījumu daudzums, savukārt liekie kilogrami neparādās, nav tūskas. Cena - 1,2-1,3 tūkstoši rubļu.
Yarina ir jaunākās paaudzes monofāzes mazas devas zāles
Kontrindikācijas:
- insults, sirdslēkme, stenokardija, išēmiskas lēkmes, tendence veidot asins recekļus;
- pankreatīts pašlaik vai vēsturē;
- cukura diabēts ar asinsvadu komplikācijām;
- priekškambaru mirdzēšana, hipertensija, smēķēšana pēc 35 gadiem, sirds un smadzeņu asinsvadu patoloģijas;
- smagas nieru, aknu slimības;
- ļaundabīgi audzēji;
- zīdīšanas periods.
Lietojiet 1 tableti 3 nedēļas, pēc nedēļas pārtraukuma jums jāizdzer zāles no nākamā iepakojuma. Pārejot no cita kontracepcijas līdzekļa uz Yarina, shēma nemainās - nākošajā dienā pēc vecās, ja blisterī ir 28 tabletes, vai pēc standarta septiņu dienu pārtraukuma jādzer jaunas tabletes.
Mazas devas monofāzes zāles ar antiandrogēnu un kontracepcijas efektu, novērš pinnes un seborejas izpausmes, 21 tablete iepakojumā. Cena - 700 rubļi.
Siluet, papildus kontracepcijas efektam, novērš pūtītes izpausmes
Kontrindikācijas:
- tromboflebīts, tromboze;
- išēmija, stenokardija;
- pankreatīts, dzelte, aknu patoloģija;
- hipertensija;
- asinsvadu komplikācijas, kas radās uz cukura diabēta fona;
- epilepsija;
- laktācija.
Lietojiet 1 tableti dienā tādā secībā, kā norādīts uz blistera 3 nedēļas, nākamo iepakojumu sāciet lietot pēc septiņu dienu pārtraukuma.
Lēts, bet efektīvs mazas devas monofāzes kontracepcijas līdzeklis, kura pamatā ir levonorgestrels un etinilestradiols. Regulāri lietojot tabletes, cikls tiek normalizēts, jaunveidojumu risks samazinās, zāles tiek parakstītas smagas PMS, dismenorejas gadījumā. Cena - 480-500 rubļi.
Minisiston ir lēts kontracepcijas līdzeklis, kas normalizē ciklu un samazina jaunveidojumu risku.
Kontrindikācijas:
- aknu audzēji, citi ļaundabīgi audzēji;
- trombembolija, sirds slimības;
- smags cukura diabēts;
- idiopātiska dzelte;
- otoskleroze;
- vecums virs 40 gadiem.
Lietojiet 1 tableti vienu reizi dienā no pirmās cikla dienas 3 nedēļas. Tad jums ir nepieciešams septiņu dienu pārtraukums.
Uzticams mikrodozēts trīsfāzu perorālais kontracepcijas līdzeklis, kas satur dienogestu un estradiola valerātu, katrā iepakojumā ir 4 veidu tabletes ar dažādām hormonu attiecībām un 2 neaktīvās tabletes. Zāles ir parakstītas, lai novērstu grūtniecību, samazinātu PMS izpausmes intensitāti, ārstētu smagu un smagu menstruālo asiņošanu. Cena - 1,2 tūkstoši rubļu.
Qlaira ir uzticams trīsfāzu līdzeklis ar atšķirīgu hormonu attiecību
Kontrindikācijas:
- laktācija;
- vēnu trombembolija, asins slimības;
- anamnēzē ir vairāk nekā 2 asins recekļu veidošanās faktori - ģenētiska predispozīcija, smēķēšana, aptaukošanās, mazkustīgs dzīvesveids;
- iekaisis kakls, vārstuļu darbības traucējumi, sirdslēkmes vai insulta anamnēzē;
- asinsspiediena pazemināšanās;
- smagas diabēta formas;
- piena dziedzeru vēzis;
- aknu vēzis, hepatīts, traucēta žults aizplūšana, žultsakmeņi.
Lietojiet 1 tableti, nevajag košļāt, dzeriet daudz ūdens, ar pārtraukumu starp devām līdz 12 stundām, saglabājas augsts kontracepcijas efekts, zāles jādzer bez pārtraukuma.
Labs mikrodozēts monofāzu perorālais kontracepcijas līdzeklis, kas satur nomegestrolu un estradiolu, iepakojumā ar 24 aktīvām un 4 placebo tabletēm, parakstīts, lai novērstu apaugļošanos. Cena - 1,2-1,3 tūkstoši rubļu.
Zoely ir mikrodozētas vienfāzes zāles, lai novērstu apaugļošanos.
Kontrindikācijas:
- tromboze, trombembolija;
- neiroloģiska rakstura migrēnas;
- stenokardija, išēmiski lēkmes;
- cukura diabēts, smaga hipertensijas forma;
- pankreatīts;
- smaga aknu patoloģija;
- ļaundabīgi no hormoniem atkarīgi audzēji;
- laktācija;
- laktozes nepanesamība.
Lietojiet tabletes tādā secībā, kas norādīta uz blistera, 1 gabals dienā 28 dienas.
Mikrodozēts medikaments, satur etinilestradiolu, dezogestrelu, ir estrogēnu-progestogēns, kontraceptīvs efekts, 21 tablete iepakojumā. Ilgstoši lietojot, uzlabojas ādas stāvoklis, samazinās asins zudums menstruāciju laikā, cikls kļūst regulārs. Cena - 500-520 rubļi.
Regulāri lietojot Novinet tabletes, mazinās asins zudums, un cikls kļūst regulārs.
Kontrindikācijas:
- laktācija, vecums virs 35 gadiem;
- trombembolija, tromboze vai slimību attīstības prekursoru klātbūtne;
- migrēna ar neiroloģisku traucējumu pazīmēm;
- cukura diabēts ar komplikācijām asinsvadu patoloģiju veidā;
- pankreatīts, aknu darbības traucējumi;
- identificētas vai apstiprinātas no hormoniem atkarīgas neoplazmas;
- otoskleroze;
- smēķēšana.
Zāles jāsāk lietot ne vēlāk kā menstruālā cikla 5. dienā 3 pilnas nedēļas, pārtraukums no 22. līdz 28. dienai, no 29. dienas jāsāk lietot tabletes no jaunā iepakojuma.
Lielas devas trīsfāzu zāles, kas satur levonorgestrelu un etinilestradiolu, parakstītas kā kontracepcijas līdzeklis vai menstruālā cikla koriģēšanai, iepakojumā pa 21 tableti. Cena - 750 rubļi.
Triquilar ir lielas devas zāles, kas palīdzēs koriģēt menstruālo ciklu.
Kontrindikācijas:
- paaugstināts asins recekļu veidošanās risks;
- neiroloģiska migrēna;
- smagas diabēta formas, pankreatīts, aknu slimības;
- plaši ievainojumi, ķirurģiskas iejaukšanās;
- ļaundabīgi audzēji, aizdomas par to klātbūtni.
Kā izmantot? Tablešu lietošanas secība ir norādīta uz iepakojuma, tās jāizdzer 1 gabals dienā 21 dienu, pēc tam jāveic nedēļas pārtraukums. Instruments darbojas pat pārtraukuma laikā.
Perorālo kontracepcijas līdzekļu kaitējums
Mūsdienu perorālie kontracepcijas līdzekļi droši aizsargā sievietes no nevēlamas grūtniecības, uzlabo izskatsāda, regulāri lietojot tabletes, samazinās krūts, dzemdes un olnīcu vēža attīstības risks. Bet, neskatoties uz lielo priekšrocību skaitu, kontracepcijas līdzekļiem ir blakusparādības, tos nevar saukt par absolūti drošiem veselībai.
Hormonālās kontracepcijas lietošanas sekas:
- migrēna, depresija;
- agrīna alopēcija, vecuma plankumu parādīšanās;
- cukura diabēta, osteoporozes, tromboflebīta attīstība, palielinās insulta risks;
- ilgstoši lietojot, tiek traucētas reproduktīvo orgānu funkcijas, mainās endometrija struktūra;
- lietojot tabletes ilgāk par 3 gadiem, palielinās glaukomas attīstības risks;
- ja lietojat perorālos kontracepcijas līdzekļus ilgāk par 5 gadiem, var attīstīties Krona slimība, multiplā skleroze, vēnu mazspēja;
- samazināts libido;
- vitamīnu B2, B6 deficīts, tiek traucēts folijskābes uzsūkšanās process.
Kontracepcijas tabletes bez blakusparādībām neeksistē, lai samazinātu hormonālo zāļu kaitējumu, uzņemšanas laikā regulāri jāveic pārtraukumi, jādod organismam iespēja atpūsties. Lai izvairītos no ieņemšanas, tieši pirms akta varat lietot nehormonālos kontracepcijas līdzekļus - Pharmatex, Pantex Oval, kas paredzēti intravaginālai ievadīšanai. Smagu seku risks, palielinās ķermeņa masas palielināšanās smēķējošām sievietēm, hipertensijas pacientiem, nepareizi izvēloties tabletes, ārstam jānosaka lietošanas laiks.
Kontracepcijas tabletes var lietot arī ar neregulārām dzimumattiecībām - zāles palīdz normalizēt ciklu, novērš PMS izpausmes, bet nepasargā no seksuāli transmisīvām slimībām. Ja nepieciešams, auglīgās funkcijas tiek atjaunotas 2-6 ciklu laikā pēc kontracepcijas pārtraukšanas.
Jaunās paaudzes kontracepcijas līdzekļi reti izraisa nopietnu blakusparādību attīstību, ja tos lieto pareizi, taču kontrindikāciju saraksts ir diezgan liels. Pirms perorālo kontracepcijas līdzekļu lietošanas uzsākšanas ir jāveic visaptveroša pārbaude.
Citēšanai: Jakuševskaja O.V., Revazova Z.V. Mikrodozēti perorālie kontracepcijas līdzekļi dismenorejas ārstēšanā // BC. Māte un bērns. 2014. Nr.1. S. 41
Visbiežāk sastopamā ginekoloģiskā patoloģija pusaudžu un jaunu sieviešu vidū ir dismenoreja.
Dismenoreja ir cikliski atkārtots sāpju sindroms, ko izraisa neiroveģetatīvu, vielmaiņas un uzvedības traucējumu komplekss, kas pavada menstruālo endometrija atgrūšanu.
Pastāv šādas dismenorejas klasifikācijas: primārā (spastiskā) un sekundārā (organiskā). Turklāt dismenoreju var kompensēt un dekompensēt. Saskaņā ar 10. redakcijas Starptautisko slimību klasifikāciju primārā dismenoreja ir kodēta ar N 94.4, sekundārā - N 94.5 un neprecizēta - N 94.6.
Dismenoreja ir sadalīta 3 smaguma pakāpēs:
I pakāpe - menstruācijas ar mērenām sāpēm bez sistēmiskiem simptomiem, kamēr nav traucēta veiktspēja un nav nepieciešama pretsāpju līdzekļu lietošana;
II pakāpe - menstruācijas ar smagām sāpēm, ko papildina individuāli vielmaiņas-endokrīnie un neiroveģetatīvie simptomi, traucēta veiktspēja un nepieciešamība lietot pretsāpju līdzekļus;
III pakāpe - stipras sāpes menstruāciju laikā, vielmaiņas-endokrīno un neiroveģetatīvo simptomu komplekss, pilnīgs darbspēju zudums, tiek atzīmēta tikai pretsāpju līdzekļu lietošanas neefektivitāte.
Pēc dažādu autoru domām, dismenorejas biežums svārstās no 43 līdz 90%. 45% meiteņu tiek novērota smaga dismenoreja, 35% pacientu cieš no vidēji smagas dismenorejas, un tikai 20% pacientu cieš no vieglas dismenorejas. Tas ir visizplatītākais iemesls, kāpēc meitenes apmeklē ginekologu. Šajā gadījumā 9 no 10 gadījumiem tiek diagnosticēta primārā dismenoreja.
Primārā dismenoreja izpaužas pusaudža gados un jaunībā ar pirmajām menstruācijām vai 1-3 gadus pēc menarhēm, kas sakrīt ar ovulācijas menstruālo ciklu veidošanās laiku. Pirmajos slimības gados sāpes menstruāciju laikā ir mērenas, īslaicīgas un neietekmē veiktspēju. Laika gaitā var palielināties sāpes, palielināties to ilgums, parādīties jauni simptomi. Sāpes, kā likums, sākas 12 stundas pirms vai pirmajā menstruālā cikla dienā un turpinās 2 dienas vai visu menstruāciju laiku.
Sekundārā dismenoreja attīstās uz organisku slimību vai stāvokļu fona, no kuriem biežākie ir endometrioze, dzemdes mioma, olnīcu audzēji, iekaisuma procesi, iekšējo dzimumorgānu malformācijas, intrauterīnās patoloģijas u.c. Vienlaikus sāpju simptoms sekundārajai dismenorejai ir savas īpatnības, proti : biežāk novēro gados vecākām sievietēm, neliecinot par iepriekš sāpīgām menstruācijām, rodas menstruāciju pirmajā dienā vai vēlāk, iespējamas arī starpmenstruālās sāpes, ko pavada menorāģija vai pēcmenstruāli izdalījumi. Dismenoreja iekšējo dzimumorgānu slimībās rodas asinsrites traucējumu, gludo muskuļu spazmas, dobu orgānu sieniņu izstiepšanas, pārmērīga nervu elementu kairinājuma dzemdes kontrakciju laikā, orgānu un audu iekaisuma izmaiņu rezultātā. Pacientu ar sekundāro dismenoreju ārstēšanas taktika tiek noteikta individuāli atkarībā no pamatslimības. Dismenoreja ir galvenais jauno sieviešu īstermiņa skolas vai darba kavējuma iemesls.
Visbiežāk sastopamās veģetatīvo-asinsvadu traucējumu izpausmes meitenēm ar dismenoreju ir ģībonis, reibonis, galvassāpes, slikta dūša, vemšana, caureja, pastiprināta svīšana, ekstremitāšu nejutīgums un parestēzija, pārtraukumi un durošas sāpes sirdī utt. simptomi pasliktina sāpīgu menstruāciju gaitu, radot intensīvu emocionālu diskomfortu. Stipras sāpes izraisa spēku izsīkumu nervu sistēma, astēniskā stāvokļa attīstība, samazina atmiņu un veiktspēju.
Saskaņā ar literatūru primārās dismenorejas etioloģija ir saistīta ar hipotalāma-hipofīzes-olnīcu sistēmas disfunkciju, garozas-subkortikālajām attiecībām un to pavada traucēta estrogēnu, progesterona, neirotransmiteru un citu bioloģiski aktīvu savienojumu sintēze. Tomēr patoloģisko procesu vienmēr pavada sieviešu dzimuma hormonu - estrogēnu un progesterona - sekrēcijas pārkāpums.
Dismenorejas patoģenēzē svarīgi ir lokālie un sistēmiskie procesi. No lokālajām reakcijām vadošo lomu spēlē: progesterona līmeņa pazemināšanās pirms menstruācijas, palielināta prostaglandīnu (PG) un leikotriēnu (LT) sintēze endometrijā, miometrija kontrakcija un angiospazmas, išēmiskas sāpes. Ir zināms, ka lielai PG ražošanai endometrijā ir nepieciešams konsekventi ietekmēt to vispirms ar estrogēniem un pēc tam ar progesteronu. Sistēmiskas reakcijas izraisa lieko PG un LT iekļūšana asinsritē, to ietekme uz tiem jutīgajiem mērķa orgāniem, kas izraisa sliktu dūšu, vemšanu, meteorisms, galvassāpes, krasas asinsspiediena svārstības u.c.
Daudzi pētnieki dismenorejas rašanos skaidro ar hormonālā stāvokļa izmaiņām, savukārt svarīga ir estradiola koncentrācijas palielināšanās uz samazinātas progesterona sekrēcijas fona. Estrogēni palielina dzemdes muskuļu kontrakcijas aktivitāti, savukārt progesterons, gluži pretēji, kavē pārmērīgas un sāpīgas dzemdes kontrakcijas. Ar progesterona trūkumu organismā, kā zināms, palielinās PG darbība, kas palielina dzemdes gludo muskuļu un citu mazā iegurņa orgānu kontraktilitāti.
Ir zināms, ka estrogēni stimulē PG, oksitocīna un vazoaktīvo vielu veidošanos. Palielināta PG sekrēcija un izdalīšanās dzemdes dobumā menstruāciju laikā ir pārliecinošākais izskaidrojums dzemdes patoloģiskās aktivitātes pieaugumam, tās kontrakcijām menstruāciju laikā, izraisot audu išēmiju, nervu galu kairinājumu, paaugstinātu jutību un pastiprinātu sāpju uztveri. PG F2a, E2 sekrēciju kontrolē enzīms ciklooksigenāze (COX), kura aktīvā sintēze galvenokārt notiek cikla luteālajā fāzē, piedaloties noteiktam progesterona un estrogēnu līmenim, kā rezultātā. kura normāls daudzums tiek kontrolēts. Ja tiek traucēts estrogēnu un progesterona līdzsvars, t.i., relatīvi samazinoties progesterona koncentrācijai un palielinoties estrogēna saturam, būtiski tiek stimulēta COX sekrēcija un PG izdalīšanās. Ovulācijas klātbūtne un līdz ar to divfāžu menstruālais cikls (iespējams, ar otrās fāzes nepietiekamību) ir viens no faktoriem, kas izraisa dismenorejas simptomus. Tomēr nav izskaidrojuma tam, ka sievietēm ar anovulācijas cikliem nav dismenorejas, neskatoties uz to relatīvo hiperestrogēniju. Tiek uzskatīts, ka tas ir saistīts ar izteiktu progesterona deficītu, kas ir nepieciešams arī PG sintēzei.
Jaunākajās publikācijās dismenoreja klasificēta kā saistaudu displāzijas izpausme, kuras pamatā visbiežāk ir iedzimts vai iegūts intracelulārā magnija deficīts. Literatūras dati liecina, ka aptuveni pusei pacientu ar dismenoreju ir tādas iedzimtas saistaudu displāzijas izpausmes kā skolioze, mitrālā vārstuļa prolapss, tuvredzība, krūškurvja deformācijas, plakanās pēdas utt. Ņemot vērā iepriekš minēto, dismenorejas ārstēšanā efektīvi tiek izmantoti magnija preparāti.
Lielākā daļa terapeitisko pieeju dismenorejas ārstēšanai ir balstītas uz reakciju kaskādes pārtraukšanu, kas izraisa PG veidošanos. Visas zāles, ko lieto dismenorejas ārstēšanai, nosacīti iedala 3 grupās: nesteroīdie pretiekaisuma līdzekļi (NPL), progestagēni un hormonālie kontracepcijas līdzekļi.
NPL biežāk lieto jaunas sievietes, kuras nevēlas lietot kontracepcijas līdzekļus un citus hormonālie preparāti, vai gadījumos, kad pēdējie ir kontrindicēti. Lielākā daļa šīs grupas zāļu ir neselektīvi COX inhibitori, kas kavē abu tās šķirņu - COX-1 un COX-2 darbību un līdz ar to arī PG sintēzi. NPL piemīt pretsāpju īpašības, un tos ieteicams lietot, ja menstruāciju laikā rodas sāpes. Neselektīvie COX inhibitori ir acetilsalicilskābe, diklofenaks, ibuprofēns, ketoprofēns utt.
Hormonterapija ir patoģenētiski pamatota dismenorejas ārstēšanas metode, tās mērķim tiek izmantoti gestagēni un kombinētie hormonālie kontracepcijas līdzekļi.
Primārās dismenorejas ārstēšanai bieži tiek izmantotas zāles, kuru pamatā ir hormons progesterons, kuru mērķis ir normalizēt menstruālo ciklu, kā arī palīdz pazemināt prostaglandīnu līmeni sievietes organismā. No izmantotajiem gestagēniem: progesterons (utrogestāns); progesterona atvasinājumi (dufastons, medroksiprogesterona acetāts); testosterona atvasinājumi (norcolut). Gestagēni tiek ņemti cikla otrajā fāzē. Tie neietekmē ovulāciju, izraisa pilnīgu endometrija sekrēcijas transformāciju, nomāc proliferācijas procesus endometrijā, samazina šūnu mitotisko aktivitāti, kas palīdz samazināt PG veidošanos un attiecīgi dzemdes kontraktilās aktivitātes samazināšanos. Turklāt progesterona atvasinājumi, kas ir vistuvāk dabiskajam progesteronam, ietekmē dzemdes muskuļu sieniņu, pazeminot tās uzbudināmības slieksni. Tas viss noved pie dismenorejas vājināšanās vai izzušanas.
Jaunām meitenēm, kuras dzīvo regulāru seksuālo dzīvi un šobrīd nevēlas realizēt savu reproduktīvo funkciju, izvēlētās zāles dismenorejas ārstēšanā ir kombinētie perorālie kontracepcijas līdzekļi (COC). Visefektīvākā ir KPKL lietošana, kas satur hormona estrogēna sintētisko analogu. KPKL terapeitisko efektu dismenorejas gadījumā nodrošina olnīcu hormonālās funkcijas nomākšana, izraisot anovulāciju, kā rezultātā samazinās PG, oksitocīna, vazopresīna līmenis, kā rezultātā dismenorejas simptomi izzūd vai kļūst. mazāk izteikta. Turklāt hormonālie kontracepcijas līdzekļi samazina menstruālo asiņu zudumu endometrija proliferācijas kavēšanas dēļ, pazemina gludo muskuļu šūnu uzbudināmības slieksni, palīdz samazināt intrauterīna spiedienu, dzemdes muskuļu kontrakciju biežumu un amplitūdu, kas arī noved pie sāpīgu simptomu likvidēšanas. menstruāciju laikā. Tajā pašā laikā KPKL var būt arī tik pozitīva ietekme uz jaunas sievietes organismu, kā samazināt dzimumorgānu audzēju slimību risku, uzlabot ādas stāvokli, novērst ārpusdzemdes grūtniecību.
Dismenorejas ārstēšanai optimāla ir zemu un mikrodozētu KPKL lietošana. Zāļu izvēle tiek veikta, ņemot vērā šādas prasības:
- minimāla aknu transformācija;
- augsta afinitāte pret mērķa audiem;
- nepieciešamība pēc ilga pussabrukšanas perioda, kas nosaka nemainīgas hormonu koncentrācijas uzturēšanu asinīs;
- augsta biopieejamība (daļa no aktīvās vielas devas, izteikta %, nonāk sistēmiskajā cirkulācijā pēc ekstravaskulāras ievadīšanas).
Izvēloties KPKL dismenorejas ārstēšanai, īpaša uzmanība tiek pievērsta progestagēna komponentam. KPKL, kas satur dezogestrelu vai levonorgestrelu, pārvēršas aktīvos metabolītos, savukārt gestodēns ir aktīva progestagēna forma, kurai nav nepieciešamas transformācijas aknās, un tā biopieejamība ir aptuveni 100%. Tas ir ļoti svarīgs apstāklis dismenorejas ārstēšanā, īpaši kopā ar vielmaiņas un endokrīnās sistēmas traucējumiem. Gestodēna pusperiods ir 12 stundas, kas ir pietiekami, lai uzturētu nemainīgu hormonu koncentrāciju asinīs.
Drospirenonu saturošiem preparātiem ir izteiktākas antimineralokortikoīdu un antiandrogēnu īpašības, un tos vairāk lieto jaunām sievietēm ar virilizācijas parādībām.
Veiktie klīniskie pētījumi liecina, ka KPKL, kas satur gestodēnu kombinācijā ar etinilestradiolu, salīdzinājumā ar dezogestrelu un norgestimātu saturošām zālēm nodrošina labāku menstruālā cikla kontroli un rada mazāk blakusparādību, piemēram, galvassāpes, menorāģiju, sliktu dūšu, vemšanu, spriedzi piena dziedzeros. dziedzeri utt. Šīm gestodēnu saturošo zāļu īpašībām ir liela klīniska nozīme, jo galvenie perorālo kontracepcijas līdzekļu lietošanas pārtraukšanas iemesli visbiežāk ir neregulāra dzemdes asiņošana, ķermeņa masas palielināšanās vai mastodinija.
Pamatojoties uz daudzu gadu pieredzi KPK lietošanā, monofāzu kombinētais hormonālais kontracepcijas līdzeklis Lindinet 20 (Gedeon Richter, Ungārija), kas satur etinilestradiolu minimālajā efektīvajā devā (20 μg) un gestodēnu (75 mcg) ar izcilām farmakoloģiskajām īpašībām. Gestodēnam ir ļoti selektīva spēja saistīties ar progesterona receptoriem, kā dēļ tam ir izteiktas antiestrogēna īpašības. Tam ir arī augsta afinitāte pret dzimuma steroīdus saistošo globulīnu, tāpēc ilgstoša Lindinet 20 lietošana palīdz samazināt brīvā testosterona līmeni serumā un samazina androgēnu atkarīgās ādas izmaiņas (pūtītes, seboreju, hirsutismu). Tā kā estrogēni pastiprina dzemdes muskuļu saraušanās aktivitāti, bet progesterons, gluži pretēji, kavē pārmērīgas un sāpīgas dzemdes kontrakcijas, šo steroīdu līdzsvarota mijiedarbība menstruāciju priekšvakarā palīdz novērst apstākļus PG hiperprodukcijai sekrēcijas endometrijā un nodrošināt tās pilnīgu un nesāpīgu noraidīšanu.
Lindinet 20 kā mikrodozētas zāles augsto klīnisko vērtību atzīmē daudzi autori, norādot ne tikai uz sāpju izzušanu menstruāciju laikā, bet arī uz dažu blakusparādību neesamību, kas raksturīgas lielākajai daļai iepriekšējo paaudžu KPKL.
A.L. Tihomirovs un T.A. Judina, pamatojoties uz pētījumu, uzskata, ka primārās dismenorejas patoģenētiskai ārstēšanai jaunām meitenēm Lindinet 20 jālieto 3-6 ciklus saskaņā ar 21 dienas shēmu, ar pozitīvu efektu, turpmākai ilgstošai lietošanai zāles ir ieteicamas, ja nav efektivitātes, papildu pārbaude, lai izslēgtu sekundāro dismenoreju.
Dubultmaskētā, placebo kontrolētā pētījumā primārās dismenorejas ārstēšanas efektivitāti salīdzināja ar nepārtrauktu un ciklisku KPKL, kas satur 20 μg etinilestradiolu un 75 μg gestodēnu, lietošanu 6 mēnešus. . Primārais beigu punkts bija atšķirība subjektīvā sāpju novērtējumā, kas tika veikts vizuālā analogā skalā; abās grupās šis rādītājs ievērojami samazinājās, salīdzinot ar sākotnējo līmeni pirmajos ārstēšanas mēnešos. Pētījums parādīja, ka nepārtraukta KPK shēma primārās dismenorejas gadījumā ir pārāka par ciklisko shēmu tikai īstermiņā, pēc 6 mēnešiem. ārstēšana, šī atšķirība tiek zaudēta.
Dati no L.Yu. Karahalis un O.K. Fedorovičs pētījumā par dismenorejas un premenstruālā sindroma ārstēšanu jaunām sievietēm uzrādīja augstu Lindinet 20 un Lindinet 30 klīnisko un laboratorisko efektivitāti. Pētījumā atklājās šo zāļu antialdosterona iedarbība, kas izpaudās kā dismenorejas un pirmsmenstruālā sindroma simptomu izzušana. spriedze ar pietiekamu sāpju sindroma samazināšanos.
Pētījumā, kurā tika novērtēta Lindinet 20 efektivitāte pusaudžiem ar dismenoreju, tika iegūti arī līdzīgi rezultāti. Iegūtie dati liecināja, ka Lindinet 20 lietošana ne tikai veicināja slimības klīnisko izpausmju izzušanu pēc ārstēšanas sākuma un kortikālo-subkortikālo struktūru attiecības atjaunošanos, bet arī sinhronizējošo un desinhronizējošo ietekmi. smadzeņu stumbrs dažādos smadzeņu līmeņos līdz 3. ārstēšanas cikla beigām. Autori iesaka šo medikamentu, lai novērstu daudzās smagas dismenorejas izpausmes pusaudžiem, kuriem ir neregulārs menstruāciju ritms, ņemot vērā policistisko olnīcu attīstību, traucēta sieviešu dzimuma steroīdu attiecība pret hiperestrogēnēmiju menstruāciju priekšvakarā, parasimpātiskais autonomā tonusa veids. centrālo nervu sistēmu, kā arī nepieciešama ļoti efektīva aizsardzība pret nevēlamu grūtniecību.
Vēlreiz jāuzsver, ka dismenorejas ārstēšanai Lindinet 20 ordinē no pirmās cikla dienas, 1 tablete dienā 21 dienu. Ārstēšanas kurss ir vismaz 6 mēneši. Uz tā uzņemšanas fona jau pirmajā vai otrajā mēnesī ievērojami samazinās vai apstājas galvenais dismenorejas simptoms - sāpes, ko veicina PG ražošanas samazināšanās, menstruāciju laikā zaudētā asins apjoma samazināšanās. Lindinet 20 neizraisa vielmaiņas efektus, t.i., neietekmē ķermeņa svaru, asinsspiedienu, glikozes līmeni asinīs. Tāpēc tas ir labi panesams, un to var parakstīt pusaudžiem, sievietēm, kas cieš no vieglām diabēta formām.
Tādējādi zāļu Lindinet 20 priekšrocības salīdzinājumā ar citiem KPKL, nodrošinot tās izvēli dismenorejas ārstēšanai, ir:
- zems estrogēna un progestagēna līmenis;
- pastāvīga augsta koncentrācija asins plazmā;
- androgēnu, vielmaiņas efektu trūkums;
- laba tolerance;
- augsta kontracepcijas un terapeitiskā efektivitāte.
Patoģenētiskā pieeja dismenorejas ārstēšanā, mūsdienīgu mikrodevu KPK, piemēram, Lindinet 20, nozīmēšana nodrošina ne tikai reproduktīvā potenciāla un reproduktīvās veselības saglabāšanu, bet arī psihosomatisku traucējumu profilaksi un jaunu sieviešu dzīves kvalitātes uzlabošanos.
Literatūra
- Karakhalis L.Yu., Fedorovičs O.K. Dismenorejas ārstēšana sievietēm agrīnā reproduktīvā periodā // Consilium medicum. Ginekoloģija. 2007. Nr.6. S. 13-16.
- Praktiskā ginekoloģija: klīniskās lekcijas / Red. V.I.Kulakova, V.N. Priļepskaja. 4. izdevums, pievieno. M.: MEDpress-inform, 2008. 752 lpp.
- Sasunova R.A., Meževitinova E.A. Mūsdienu skatījums uz primārās dismenorejas ārstēšanu // Ginekoloģija. 2009. Nr. 11. S. 60-62.
- Tihomirovs A.L., Judina T.A. Primārās dismenorejas hormonālās ārstēšanas patoģenētiskais pamatojums // Bērnu un pusaudžu reproduktīvā veselība. 2012. Nr.5. S. 20-24.
- Uvarova E.V., Gainova I.G. Lindineta lietošana pusaudžu meiteņu ar dismenoreju ārstēšanā // Ginekoloģija. 2005. Nr. 4. S. 206-209.
- Dawood M.Y. Primārā dismenoreja: sasniegumi patoģenēzē un pārvaldībā // Obstet. Gynecol. 2006. sēj. 108(2). P. 428-441.
- Dmitrovičs R., Kunselmans A.R., Legro R.S. Nepārtraukts salīdzinājumā ar cikliskiem perorālajiem kontracepcijas līdzekļiem primārās dismenorejas ārstēšanai: randomizēts kontrolēts pētījums // Obstet. Gynecol. 2012. sēj. 119(6). P. 1143-1150.
- Franču L. Dismenoreja pusaudžiem: diagnostika un ārstēšana // Paediatr. narkotikas. 2008. sēj. 10(1). P. 1-7.
- Gagua T., Tkeshelashvili B., Gagua D., McHedlishvili N. Trauksmes un depresijas novērtējums pusaudžiem ar primāru dismenoreju: gadījuma kontroles pētījums // J. Pediatr. Pusaudzis. Gynecol. 2013. sēj. 26(6). 350.-354. lpp.
- Harada T., Momoeda M., Terakawa N. et al. Zemas devas perorālo kontracepcijas tablešu novērtējums primārai dismenorejai: placebo kontrolēts, dubultmaskēts, randomizēts pētījums // Fertil. Sterils. 2011. sēj. 95(6). P. 1928-1931.
- Harels Z. Dismenoreja pusaudžiem un jauniešiem: jaunākie dati par farmakoloģisko ārstēšanu un pārvaldības stratēģijām // Eksperts. Atzinums. Pharmacother. 2012. Sēj.13(15). P. 2157-2170.
- Iacovides S., Avidon I., Bentley A., Baker F.C. Samazināta dzīves kvalitāte, piedzīvojot menstruācijas sāpes sievietēm ar primāru dismenoreju // Acta Obstet. Gynecol. Scand. 2014. sēj. 93(2). 213-217 lpp.
- Ju H., Jones M., Mishra G. Dismenorejas izplatība un riska faktori // Epidemiol. Rev. 2014. sēj. 36(1). 104.-113.lpp.
- Latthe P.M., Champaneria R., Khan K.S. Dismenoreja // Clin. Pierādījumi. (Tiešsaistē). 2011. sēj. 21. P. 0813.
- Lindh I., Ellstrom A.A., Milsom I. Kombinēto perorālo kontracepcijas līdzekļu un vecuma ietekme uz dismenoreju: epidemioloģisks pētījums // Hum. pavairošana. 2012. sēj. 27(3). 676.-682. lpp.
- Wong C.L., Farquhar C., Roberts H., Proctor M. Perorālās kontracepcijas tabletes primārai dismenorejai. // Cochrane datu bāzes sistēma. Rev. 2009. sēj. 4: CD002120.
- Zahradnik H.P., Hanjalic-Beck A., Groth K. Nesteroīdie pretiekaisuma līdzekļi un hormonālie kontracepcijas līdzekļi sāpju mazināšanai no dismenorejas: pārskats // Kontracepcija. 2010. sēj. 81(3). 185.-196.lpp.
Perorālie kontracepcijas līdzekļi (OC vai kontracepcijas tabletes) ir pieejami pēc receptes un satur estrogēna un progestīna kombinācijas vai tikai progestīnu.
Lielākā daļa sieviešu izmanto kombinācijas hormonālās tabletes. Sievietes, kurām ir smagas galvassāpes vai paaugstināts asinsspiediens estrogēnu kombinēto tablešu dēļ, var lietot progestīna tabletes.
Kontracepcijas tabletes ir vispopulārākā kontracepcijas metode, ko izmanto miljoniem sieviešu.
Kontracepcijas tabletes darbojas šādi:
Novērst ovulāciju. Ovulācija ir olšūnas izdalīšanās no olnīcas. Ja olšūna neiznāk, apaugļošanās ar spermu nevar notikt;
- novērš spermas iekļūšanu dzemdē, saglabājot dzemdes kakla gļotas biezas un lipīgas.
Kad sieviete pārtrauc lietot tabletes, viņa parasti atgūst auglību 3-6 mēnešu laikā.
Hormoni, ko izmanto kontracepcijas tabletēs
Lielākā daļa tablešu satur estrogēna un progesterona kombināciju sintētiskā formā (progestīns). Estrogēna savienojums, ko izmanto lielākajā daļā perorālo kontracepcijas līdzekļu (OC) kombināciju, ir estradiols. Ir daudz dažādu progestīnu, bet izplatītākie veidi ir: levonorgestrols, drospirenons, norgestrols, noretindrons un dezogestrels.
Šie hormoni var izraisīt blakusparādības, īpaši pirmajos 2-3 mēnešos pēc to lietošanas sākšanas. Biežas perorālo kontracepcijas līdzekļu blakusparādības ir:
Asiņošana pirmajos mēnešos;
- slikta dūša un vemšana;
- galvassāpes (sievietēm ar migrēnu anamnēzē);
- krūškurvja sāpīgums un blīvēšana;
- neregulāra asiņošana vai asiņošana starp mēnešreizēm;
- svara pieaugums (tas nav saistīts ar perorālajiem kontracepcijas līdzekļiem).
Mazas devas vienfāzu perorāls (perorāls) kontracepcijas līdzekļi
 Kombinēto perorālo kontracepcijas līdzekļu mērķis ir bloķēt ovulāciju. Šīs OC satur estradiola un progestīna, ko sauc par levonorgestrelu, kombināciju. Tās iedala vienfāzu (hormonālo vielu līmenis tabletēs nemainās visu uzņemšanas laiku) vai trīsfāzu (tabletes satur trīs hormonu kombinācijas, kas mainās menstruālā cikla laikā).
Kombinēto perorālo kontracepcijas līdzekļu mērķis ir bloķēt ovulāciju. Šīs OC satur estradiola un progestīna, ko sauc par levonorgestrelu, kombināciju. Tās iedala vienfāzu (hormonālo vielu līmenis tabletēs nemainās visu uzņemšanas laiku) vai trīsfāzu (tabletes satur trīs hormonu kombinācijas, kas mainās menstruālā cikla laikā).
Zemas devas monofāzes OK ir, piemēram: Sizonal, Sizonic, Librel, Yarina.
Mini-tabletes ir kontracepcijas tabletes, kas satur hormonu progestagēnu, kas ir līdzīgs dabiskajam hormonam progesteronam, ko ražo sievietes olnīcas. Tikai progestagēnu saturošas tabletes satur tikai vienu sastāvdaļu un atšķiras no biežāk sastopamajām kombinētajām kontracepcijas tabletēm, kas satur progestagēnu un estrogēnu.
Zemāk ir kontracepcijas līdzekļu saraksts, ņemot vērā vecumu, to, vai sieviete ir vai vēl nav dzemdējusi, vai viņai ir kādi hormonālie vai citi ķermeņa traucējumi.
Mikrodozētas kontracepcijas tabletes.Tie ir piemēroti jaunām, nedzemdējušām sievietēm, kurām ir regulāra seksuālā dzīve. Šīs grupas zāles ir viegli panesamas un tām ir minimāla blakus efekti. Lieliski piemērots tiem, kas nekad nav lietojuši hormonālos kontracepcijas līdzekļus. Kā arī kontracepcija nobriedušām sievietēm pēc 35 gadiem (līdz menopauzes sākumam).
Vārds |
Piezīme |
|
Zoely |
Nomegestrola acetāts 2,50 mg; |
Jaunas monofāzes zāles, kas satur hormonus, kas līdzīgi dabiskajiem. |
claira |
Estradiola valerāts 2 mg; |
Jauns trīsfāzu zāles. Pēc iespējas tuvāk sievietes dabiskajam hormonālajam fonam. |
Džesa |
Etinilestradiols 20 mcg; |
|
Džess Pluss |
Etinilestradiols 20 mcg; |
Jaunas monofāzes zāles + vitamīni (folāti). Tam ir antiandrogēna (kosmētiska) iedarbība. |
Dimia |
Etinilestradiols 20 mcg; |
monofāzes zāles. Līdzīgi Džesai. |
Minisiston 20 fem |
Etinilestradiols 20 mcg; |
Jaunas monofāzes zāles. |
Lindinet-20 |
Etinilestradiols 20 mcg; |
monofāzes zāles. |
Logest |
Etinilestradiols 20 mcg; |
monofāzes zāles. |
Novinet |
Etinilestradiols 20 mcg; |
monofāzes zāles. |
Mercilon |
Etinilestradiols 20 mcg; |
monofāzes zāles. |
Zemas devas kontracepcijas tabletes. Ieteicams jaunām, nedzemdējušām sievietēm, kurām ir regulāra seksuālā dzīve (gadījumā, ja mikrodozētas zāles nav piemērotas - asiņaini izdalījumi aktīvo tablešu lietošanas dienās pēc adaptācijas perioda beigām zālēm). Kā arī kontracepcija sievietēm, kuras ir dzemdējušas, vai sievietes vēlīnā reproduktīvā vecumā.
Vārds |
Piezīme |
|
Jarina |
Etinilestradiols 30 mcg; |
Jaunākās paaudzes vienfāzu zāles. Tam ir antiandrogēna (kosmētiska) iedarbība. |
Yarina Plus |
Etinilestradiols 30 mcg; |
Jaunākās paaudzes monofāzu preparāts, kas satur vitamīnus (folātus). Tam ir antiandrogēna (kosmētiska) iedarbība. |
Midiāna |
Etinilestradiols 30 mcg; |
Jaunas monofāzes zāles. Yarina analogs. |
Tri Mercy |
Etinilestradiols 30 mcg; |
Jaunākās paaudzes trīsfāzu zāles. |
Lindinet-30 |
Etinilestradiols 30 mcg; |
monofāzes zāles. |
Femodēns |
Etinilestradiols 30 mcg; |
monofāzes zāles. |
Klusākais |
Etinilestradiols 30 mcg; |
monofāzes zāles. |
Janīna |
Etinilestradiols 30 mcg; |
monofāzes zāles. Tam ir antiandrogēna (kosmētiska) iedarbība. |
Siluets |
Etinilestradiols 30 mcg; |
|
jeanetten |
Etinilestradiols 30 mcg; |
Jaunas monofāzes zāles. Žanīnas analogs. |
minisistona |
Etinilestradiols 30 mcg; |
monofāzes zāles. |
Regulons |
Etinilestradiols 30 mcg; |
monofāzes zāles. |
Marvelon |
Etinilestradiols 30 mcg; |
monofāzes zāles. |
Microgynon |
Etinilestradiols 30 mcg; |
monofāzes zāles. |
Rigevidona |
Etinilestradiols 30 mcg; |
monofāzes zāles. |
Belāra |
Etinilestradiols 30 mcg; |
Jaunas monofāzes zāles. Tam ir antiandrogēna (kosmētiska) iedarbība. |
Diāna-35 |
Etinilestradiols 35 mcg; |
Vienfāzu zāles ar antiandrogēnu (kosmētisku) iedarbību. |
Hloja |
Etinilestradiols 35 mcg; |
monofāzes zāles. Diānas-35 analogs. |
Belluna-35 |
Etinilestradiols 35 mcg; |
Jaunas monofāzes zāles. Diānas-35 analogs. |
Desmoulins |
Etinilestradiols 35 mcg; |
monofāzes zāles. |
Lielu devu perorālie kontracepcijas līdzekļi.Šīs zāles lieto tikai pēc receptes dažādu hormonālo slimību ārstēšanai, kā arī kontracepcijai hormonālo traucējumu ārstēšanas laikā.
Vārds |
Piezīme |
|
Tri-regol |
Etinilestradiols 40 mcg; |
Terapeitiskās trīsfāzu zāles. Iepakojumā ir tabletes trim menstruālajiem cikliem. |
Trīskāršs |
Etinilestradiols 40 mcg; |
Terapeitiskās trīsfāzu zāles. |
Triziston |
Etinilestradiols 40 mcg; |
Terapeitiskās trīsfāzu zāles. |
Ovidons |
Etinilestradiols 50 mcg; |
Terapeitiskās vienfāzes zāles. |
Ne-Ovlon |
Estradiols 50 mcg; |
Terapeitiskās vienfāzes zāles |
- "Mini-drink" jeb progestīna kontracepcijas līdzekļi. Ieteicams sievietēm zīdīšanas laikā, kā arī dzemdētājām vai sievietēm vēlīnā reproduktīvā vecumā, kurām ir regulāra dzimumdzīve, estrogēnu lietošanas kontrindikāciju gadījumā.
Vārds |
Piezīme |
|
Lactinet |
Dezogestrels 75 mcg. |
Jaunākās paaudzes vienfāzu zāles. Īpaši barojošām mātēm. |
Šaroseta |
Dezogestrels 75 mcg. |
Jaunas monofāzes zāles. |
Ekslutons |
Linestrenols 500 mcg. |
Jaunākās paaudzes vienfāzu zāles. |
Mikrolute |
Levonorgestrels 30 mikrogrami. |
monofāzes zāles. |
Kontracepcijas tablešu priekšrocības un trūkumi
Perorālo kontracepcijas līdzekļu priekšrocības. Papildus grūtniecības novēršanai perorālajiem kontracepcijas līdzekļiem var būt arī šādas priekšrocības:
Smagas menstruāciju asiņošanas un krampju, kas bieži vien ir dzemdes fibroīdu un endometriozes (Natazija) simptomi, ārstēšana;
- smagas asiņošanas izraisītas dzelzs deficīta anēmijas profilakse;
- endometriozes izraisītu iegurņa sāpju mazināšana;
- aizsardzība pret olnīcu un endometrija vēzi, ilgstoši lietojot (vairāk nekā 3 gadus);
- Premenstruālo disforisko traucējumu simptomu mazināšana.
Perorālo kontracepcijas līdzekļu trūkumi un nopietni riski
Kontracepcijas tablešu kombinācija var palielināt noteiktu nopietnu slimību attīstības vai pasliktināšanās risku. Riski daļēji ir atkarīgi no sievietes slimības vēstures. Daži no galvenajiem riskiem, kas saistīti ar kontracepcijas tablešu kombināciju, ir dziļo vēnu tromboze, sirdslēkme un insults.
esat smēķējis vairāk nekā 35 gadus;
- Jums ir nekontrolēts augsts asinsspiediens, cukura diabēts vai policistisko olnīcu sindroms (PCOS);
- Jums ir bijusi sirds slimība, insults, tromboze vai sirds slimību riska faktori (neveselīgs holesterīna līmenis, aptaukošanās);
- ir migrēna ar auru.
Nopietni kontracepcijas tablešu riski var ietvert:
- vēnu trombembolija (VTE)
Visas estrogēna un progestīna kombinācijas – kontracepcijas līdzekļi – rada asins recekļu veidošanās risku vēnās (vēnu trombembolija), kas var izraisīt asins recekļu veidošanos kāju artērijās (dziļo vēnu tromboze) vai plaušās (plaušu embolija). Drospirenonu saturošas kontracepcijas tabletes (Yazev un Beyaz) var palielināt asins recekļu veidošanās risku daudz vairāk nekā citi kontracepcijas veidi. VTE riska dēļ Slimību profilakses un kontroles centrs iesaka sievietēm nelietot kombinētos hormonālos kontracepcijas līdzekļus 21 līdz 42 dienas pēc dzemdībām;
- Hormoni un grūtniecība.
Hormonālie traucējumi bieži izraisa komplikācijas, no kurām pirmā ir cikla neveiksme. Saistībā ar šo parādību sievietēm, kuras vēlas dzemdēt bērnus, jau grūtniecības laikā var rasties grūtības ieņemt grūtniecību un smagākas komplikācijas. Grūtniecības plānošana ar nestabilu ovulācijas fāzi un hormonu nelīdzsvarotību rūpīgi jāseko līdzi, nepieciešams piekopt veselīgu dzīvesveidu, pareizi ēst un kontrolēt dzimumhormonu līmeni.Laika faktora komplekss palīdz uzturēt dabisko progesterona un estrogēna attiecību ķermenis. Bioloģiski aktīvās vielas kā daļa no kompleksa tie palīdzēs ne tikai atvieglot premenstruālā sindroma simptomus, bet arī normalizēs ciklu un attiecīgi ļaus noteikt ieņemšanai piemērotas dienas.
- sirds un asinsrite.Kontracepcijas tablešu kombinācijas satur estrogēnu, kas dažām sievietēm var palielināt insulta, sirdslēkmes un trombozes risku;
- vēža attīstības risks.Vairāki pētījumi ir atklājuši saistību starp paaugstinātu dzemdes kakla vēža risku un ilgstošu (vairāk nekā 5 gadus) perorālās kontracepcijas lietošanu. Jaunākie pētījumi liecina, ka OC nedaudz palielina krūts vēža risku;
- problēmas ar aknām.Retos gadījumos perorālie kontracepcijas līdzekļi pētījumos ir bijuši saistīti ar aknu audzējiem, žultsakmeņiem vai hepatītu (dzelti). Sievietēm, kurām anamnēzē ir kāda aknu slimība, jāapsver citas kontracepcijas metodes;
- mijiedarbība ar citām zālēm.Daži zāļu veidi var savstarpēji mijiedarboties, samazinot perorālo kontracepcijas līdzekļu efektivitāti. Šīs zāles ietver pretkrampju līdzekļus, antibiotikas, pretsēnīšu līdzekļus un pretretrovīrusu līdzekļus. dārzenis medicīna Asinszāle var traucēt kontracepcijas tablešu efektivitāti. Pacientam jāpārliecinās, ka viņa ārsts zina visus medikamentus, vitamīnus vai augu piedevas, ko viņš/viņa lieto;
- HIV un STS.Kontracepcijas tabletes neaizsargā pret seksuāli transmisīvām slimībām (STS), tostarp HIV. Ja vien sieviete nav monogāmās attiecībās ar absolūti neinficētu partneri, viņai jābūt pārliecinātai, ka dzimumakta laikā tiek lietots prezervatīvs – neatkarīgi no tā, vai viņa lieto perorālos kontracepcijas līdzekļus.
Ģenētiski traucējumi lietojot perorālos kontracepcijas līdzekļus
Ar "ģenētiskiem traucējumiem" tiek saprasta jebkura fiziska vai garīga patoloģija, kas var tikt mantota no vecākiem. Ir iedzimtas slimības. Daži ģenētiski traucējumi neparādās dzimšanas brīdī, bet attīstās cilvēkam augot, kad parādās pazīmes un simptomi. Patoloģija var palikt neatpazīta, līdz cilvēks sasniedz pubertāti vai līdz pilngadībai.
Visaptveroša II un V koagulācijas faktoru gēnu ģenētiskā analīze, lai noteiktu trombembolisko komplikāciju risku, lietojot hormonālos perorālos kontracepcijas līdzekļus (OC), ļaus pieņemt pareizo lēmumu par drošākām kontracepcijas metodēm un ģimenes plānošanu.
Visnopietnākā komplikācija, lietojot hormonālos OC, ir to ietekme uz hemostāzes sistēmu. Kombinētā OK estrogēna sastāvdaļa aktivizē asinsreces sistēmu, kas palielina trombozes iespējamību - vispirms koronāro un smadzeņu, pēc tam - trombemboliju.
Sievietēm, kuras lieto kombinētos OC, venozo trombembolisko komplikāciju risks ir zems, taču tas ir lielāks nekā tām, kuras šos OC nelieto. Riska līmenis palielinās līdz ar vecumu, lieko svaru, operācijām un trombofīliju.
Vairumā gadījumu ģenētiskie riska faktori trombembolisko komplikāciju attīstībai ir II un V asinsreces faktoru gēnu mutācijas. Ar ģenētisku predispozīciju saistītas trombozes attīstības iespējamība ievērojami palielinās, ja to kombinē ar citiem ģenētiskiem defektiem.
V faktora mutācija un hormonālo kontracepcijas līdzekļu lietošana savstarpēji ietekmē asins koagulācijas sistēmu, un tas, ja to apvieno, ievērojami palielina vēnu trombozes risku. Šis risks, lietojot OC sievietēm, kurām ir Leidena mutācija, ir 6–9 reizes lielāks nekā sievietēm ar normālu V faktoru un vairāk nekā 30 reizes lielāks nekā sievietēm, kuras nelieto OC.
Ar protrombīna (F2) gēna mutāciju tā līmenis paaugstinās un var būt 1,5-2 reizes augstāks nekā parasti, kas izraisa paaugstinātu asins recēšanu. Patoloģiski izmainīts genotips ir trombozes un miokarda infarkta attīstības riska rādītājs. F2 un F5 gēnu mutāciju kombinācijas gadījumā ievērojami palielinās trombembolisku komplikāciju risks, lietojot hormonālos kontracepcijas līdzekļus. Šajā sakarā vairāki eksperti apsver iespēju pārbaudīt Leidenas mutāciju un protrombīna gēna mutāciju, kas nepieciešama visām sievietēm, kuras lieto hormonālos kontracepcijas līdzekļus (vai tām, kuras gatavojas tos lietot).